急性脑梗死伴高血压病人脑微出血的相关因素分析
2018-07-27
脑梗死是高血压病常见的合并症之一,也是目前发病率最高的脑血管病,急性发作时,使用溶栓、抗血小板、抗凝等药物改善脑血液循环是脑梗死重要的治疗措施,而这些治疗措施最大的副作用是继发性出血。随着医学影像技术进步,磁共振磁敏感加权成像(sensitivity weighted imaging,SWI)序列在急性脑梗死病人中发现一定比例的脑微出血(cerebral microbleeds,CMBs),CMBs具有脑出血、脑梗死出血转化的易发趋势,急性脑梗死治疗用药应考虑是否存在脑微出血。本研究探讨急性脑梗死伴高血压病人出现CMBs的影响因素,进行有效干预,防止病情进一步恶化或发生并发症。
1 资料与方法
1.1 研究对象 选取2016年8月—2017年12月在我科住院的符合标准、1周内新发急性脑梗死、既往合并高血压病病人125例。入选标准:年龄>18岁;急性脑梗死诊断符合第四届全国脑血管病学术会议制定的标准,且经头颅磁共振弥散加权成像(diffusion- weighted imaging,DWI)证实为新发脑梗死;既往有高血压病病史,诊断符合2010年《中国高血压防治指南》标准[收缩压(SBP)≥140 mmHg、舒张压(DBP)≥90 mmHg];完善相关生化指标的检测、头颅磁共振弥散加权成像(DWI)+磁敏感加权成像(SWI)序列检查、24 h动态血压监测等,有睡眠障碍者行睡眠呼吸监测检查。排除标准:既往有脑梗死病史,服用阿司匹林或氯吡格雷病人;有心房颤动或其他心脏病病史疑诊心源性卒中者;继发性高血压病人;1个月内有颅脑外伤者;合并严重免疫系统疾病及肝、肾、肺功能障碍病人。
1.2 一般资料 收集并记录常见的脑梗死危险因素,包括病人年龄、吸烟史、饮酒史、糖尿病史、是否肥胖、是否缺乏体力活动、是否存在睡眠呼吸紊乱及总胆固醇(TC)、高密度脂蛋白胆固醇(HDL- C)、低密度脂蛋白胆固醇(LDL- C)、三酰甘油(TG)、同型半胱氨酸(Hcy)等生化指标。吸烟史为连续3年以上、每日吸烟最少10支;肥胖标准[1]为体重指数(BMI)≥28 kg/m2;缺乏体力活动定义为近3年内做不到每周锻炼≥3次,每次≥30 min;饮酒史定义为每日饮酒超过2个标准饮酒单位(即25 g酒精含量),连续2年以上;睡眠呼吸紊乱定义为睡眠呼吸暂停低通气指数每小时≥5次。
1.3 影像学检查 病人入院后72 h内完成头颅磁共振检查,应用GE公司Signa 750w 3.0T超导磁共振成像系统,获得T1、T2、DWI、FLAIR和SWI加权成像。其中SWI序列参数:3D SWAN,TR 84 ms,TE 45 ms,反转角15°,层厚2 mm,间隔-1.0 mm,视野24 cm×24 cm,矩阵352×320,激励次数1。CMBs定义[2]为在SWI成像上直径2 mm~5 mm、最大不超过10 mm的小圆形或卵圆形、边界清楚、均质性、信号缺失灶,并排除铁或钙沉积、血管流空等。详见图1、图2。
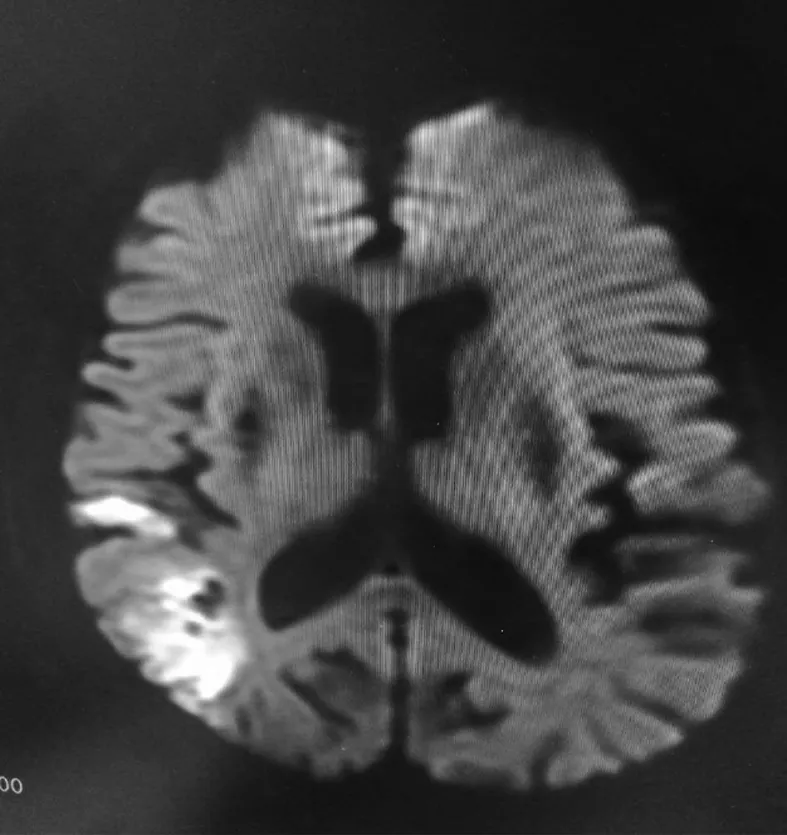
图1 DWI显示急性脑梗死

图2 SWI显示多发微出血灶
1.4 24 h动态血压测定 脑梗死急性期由于卒中后应激状态、恶心呕吐、焦虑等因素影响,存在血压反射性升高可能,约1周左右后血压基本可反映其发病前水平[3],故本研究发病后1周~2周进行24 h动态血压监测,以减少脑梗死急性期对血压影响。暂停口服降压药物,若收缩压≥200 mmHg或舒张压≥110 mmHg,且血压持续升高,给予静脉泵输注尼卡地平临时降压治疗。
监测方法,病人进行日常活动,仅在定时测量时身体保持不动,放松上臂,并使之与心脏保持在同一水平[4]。采用Mo Bilograph NG型动态血压监测仪,设定测量间隔时间,白天从06:00~21:59,夜间从22:00到次日05:59。测量频率是30 min,24 h血压有效读数>90%为合格。
记录白天收缩压标准差(DSBP- SD)、夜间收缩压标准差(NSBP- SD)、白天舒张压标准差(DDBP- SD)、夜间舒张压标准差(NDBP- SD)。用标准差反映血压变异性。

2 结 果
2.1 两组临床资料比较 共纳入符合标准的急性脑梗死伴高血压病人125例,SWI发现CMBs病人70例(56.0%)。对缺血性脑血管病的常见危险因素及动态血压参数进行分析,提示年龄、LDL- C、Hcy、DSBP- SD、NSBP- SD、DDBP- SD、NDBP- SD与CMBs有关(P<0.05)。详见表1。

表1 两组临床资料比较
2.2 多因素Logistic回归分析 结果显示,LDL- C、Hcy、DSBP- SD与脑梗死伴高血压病人发生CMBs有关,LDL- C、Hcy与DSBP- SD越高,越易发生CMBs。详见表2。

表2 脑梗死伴高血压病人多因素Logistic回归分析
3 讨 论
CMBs是常见的脑小血管疾病,随着SWI技术的推广应用,发现健康人群CMBs的发病率是5%,多出现在老年人中,缺血性卒中病人发生率高达33.5%[5],其较高的检出率逐渐受到人们的关注,其无临床症状,具有脑出血、脑梗死出血转化的潜在风险,研究其危险因素具有重要临床意义。
本研究提示低LDL- C水平与CMBs的发生相关。LDL- C可促进动脉粥样硬化、增加动脉粥样硬化斑块的不稳定性,是公认的“坏胆固醇”,故在脑梗死防治方面强化对LDL- C管理,降低LDL- C水平,以期起到调脂稳斑作用,已成为神经科医生共识,但作为人体正常存在的生理物质,LDL- C目前尚无明确标准。有研究指出,适量LDL- C是保持血管内膜的完整性所必需的;低LDL- C有可能引起颅内动脉中层平滑肌坏死,降低颅内动脉血管壁强度,从而诱发管壁破裂、导致出血[6];低LDL- C水平可能对血小板的黏附和聚集产生影响,是低LDL- C易发生CMBs的可能机制。本研究结论提示在脑梗死防治方面调脂稳斑应注意有度,以预防CMBs发生。
与CMBs发生有关的另一个生化因素是高Hcy,Hcy氧化生成同型胱氨酸时产生过氧化氢[7],过氧化氢是一种氧自由基,对血管内皮细胞有损伤和强烈的毒性作用,高Hcy水平作用下血管内皮易于斑片状脱落[8],这可能是高Hcy病人发生CMBs的机制之一。既往对高Hcy导致动脉粥样硬化和血栓形成的机制研究较多,已证实其为脑梗死的一个独立危险因素,本研究提示高Hcy导致血栓形成或CMBs可能有复杂的机制存在,有待于进一步深入研究。
高血压是脑血管病的独立危险因素,长期高血压导致血管脂质玻璃样变及微小动脉瘤形成,导致小血管破裂,血液成分渗出,故高血压与CMBs密切相关[9]。血压变异性是人类血压基本的生理特征之一,血压变异性越大,血压升高对靶器官的损害越严重[10],正确认识和评价血压变异性对预测并改善脑血管疾病病人的预后具有重要临床意义[11]。有研究显示,急性脑梗死病人血压变异性明显高于健康人,脑梗死病人溶栓治疗后出血转化的发生与病人24 h收缩压变异性、24 h舒张压变异性密切相关[12]。本研究进行24 h动态血压监测发现,CMBs组DSBP- SD与伴有高血压的脑梗死病人CMBs有关,差异有统计学意义。提示高血压治疗,不仅将平均血压水平控制到目标值以下,应关注血压变异性,即注意评价血压稳定性。
综上所述,LDH- C、Hcy、血压变异性与脑梗死伴高血压病人CMBs出现密切相关,在急性脑梗死治疗方面、进行脑梗死预防,尤其二级预防及定期的危险因素复查方面,注意相关指标监测、评价血压控制的稳定性,对临床采取安全和有效的防治方案有重要指导意义。
