胰腺原发性鳞状细胞癌1例
2018-07-26冯润林王燕
冯润林 王燕
昆明医科大学第二附属医院病理科(昆明650101)
患者男,62岁,因“发现全身皮肤黏膜、巩膜黄染1个月余”于2016年4月28日入院。1个月前无明显诱因出现皮肤黄染,伴上腹不适、食欲减退、乏力、体质量减轻。患者精神可,睡眠差,饮食差,大便陶土样改变,小便浓茶样改变。查体:皮肤黏膜黄染,全身浅表淋巴结无肿大,腹部平坦、对称,无腹壁静脉曲张,腹部柔软,无压痛及反跳痛,未触及异常肿块。肝脾未触及,肝颈静脉回流征阴性。
入院后完善相关检查:(1)血常规:WBC 7.9×109/L,NEUT 8.20×109/L。(2)血清肿瘤标记物:CEA 8.18 ng/mL,CA199 606.02 kU/L,CA50 > 180 U/mL。(3)血尿淀粉酶均为阴性。(4)B超检查示于胰头位置处探及一大小约3.7 cm×2.8 cm低回声结构,边界尚清,形态欠规整,其内回声尚均,多考虑胰头癌并主胰管扩张。(5)CT检查示胰头部见软组织团块影,不均匀强化,主胰管扩张,考虑胰头癌。(6)MRI检查示胰腺体尾部稍萎缩,胰腺头部见类圆形稍长T1稍长T2信号影,边界不清楚,大小约3.12 cm×3.19 cm×4.27 cm,增强扫描动脉期强化,较周围正常胰腺弱,后期轻度不均匀轻度强化,考虑胰头癌。综合上述病史、临床表现及辅助检查,临床诊断为胰腺占位性病变。术中探查见胆囊肿大,胆总管明显扩张,直径约1.7 cm;胆总管下端壶腹部扪及1.5 cm×1 cm大小质硬肿块,未侵及下腔静脉,未触及肿大淋巴结。行胰十二指肠根治术并送病检。
病理检查:(1)巨检:带十二指肠的胰腺组织一块,总长约17 cm,周径约2.5 cm,于胰腺处见大小约3.4 cm×3.0 cm×2.5 cm的肿块一个,切面灰白,质实,未见正常的胰腺小叶结构,肿块压迫十二指肠大乳头并侵犯周围正常十二指肠肠壁。(2)镜检:胰腺破坏严重,部分小叶结构尚存,其间散在鳞状细胞癌巢(图1);癌细胞呈不同程度的分化,细胞核大小不一,有较多病理核分裂象。分化好的区域细胞呈多角形或圆形,可见胞质丰富,红染,细胞间桥清晰可见,形成典型角化珠(图2);分化差的区域细胞较小,呈短梭形、椭圆形或不规则形,未见角化及细胞间桥,未见腺样结构。残存胰腺腺泡萎缩,间质纤维组织增生,淋巴细胞浸润(图3)。瘤细胞胞核大,卵圆形、短梭形、明显异型,核染色质粗,核仁明显、核分裂易见(图4)。(3)免疫组化标记:瘤细胞 P63(图 5)、CK、EMA、CK5/6均(+),P40、CK19、CK7均(+),MOC⁃31、CEA、CK20、Villin、Syn、CgA、CD56均(-),KI67阳性率约40%。
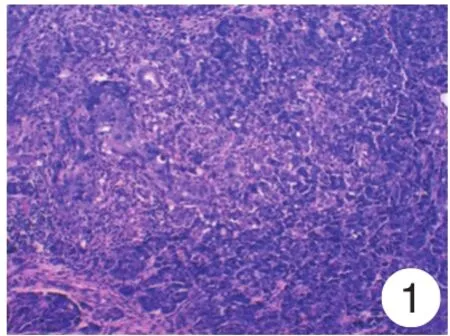
图1 胰腺结构严重破坏,周边见小叶结构尚存,其间散在鳞状细胞癌巢(HE×200)Fig.1 Severe destruction of the structure of the pancreas,see the surrounding leaflet structure survived,during which scattered squamous cell carcinoma nest(HE × 200)
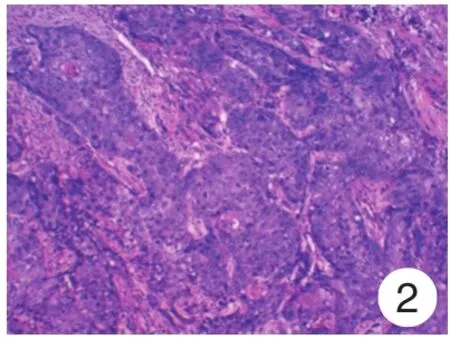
图2 癌细胞呈多角形或圆形,可见胞质丰富,红染,细胞间桥清晰可见,形成典型角化珠(HE×200)Fig.2 Cancer cells were polygonal or circular,showing abundant cytoplasm,red staining,clear intercellular bridges,the formation of typical keratinizing beads(HE × 200)
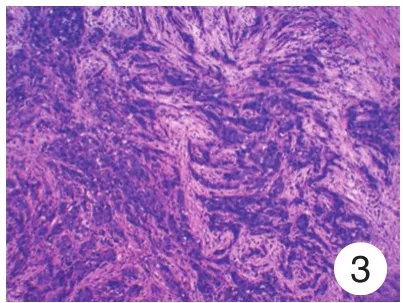
图3 癌细胞呈条索状,间质纤维组织增生,伴淋巴细胞浸润(HE×200)Fig.3 Cancer cells were cord-like,interstitial fibrous tissue hyperplasia,with lymphocyte infiltration(HE × 200)
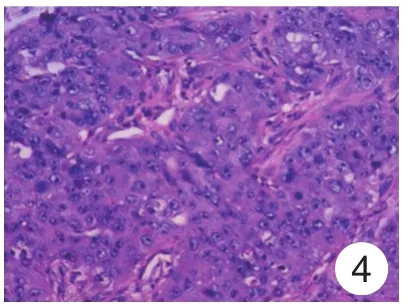
图4 癌细胞胞核大,明显异型,核染色质粗,核仁明显、核裂易见(HE×400)Fig.4 Large nuclei of cancer cells,obvious atypi⁃cal,nuclear chromatin thick,obvious nucleoli,nuclear fissure is easy to see(HE × 400)
图5 免疫组化P63胞核呈弥漫强阳性(HE×200)Fig.5 Immunohistochemical P63 nu⁃clei were diffusely strong positive(HE × 200)
病理诊断:(1)胰腺:中⁃低分化鳞状细胞癌,癌组织浸润十二指肠壁肌层,胆总管断端未见癌,淋巴结24枚未见癌转移(0/24)。(2)胰腺导管上皮内瘤变 panIN⁃2,⁃3,局灶癌变伴微浸润。
讨论 胰腺癌的遗传演进从组织学正常上皮到低级别胰腺上皮内瘤变(panIN1 panIN2)、高级别胰腺上皮内瘤变(panIN3)和浸润性癌,伴随特异性遗传改变的积累。其中90%以上为胰腺导管腺癌,而胰腺原发性鳞状细胞癌实属罕见,虽有几例胰腺原发性鳞状细胞癌的相关报道,但部分学者认为纯粹的鳞状细胞癌可能是腺鳞癌的亚型。针对这一观点,笔者对本病例进行了广泛病理取材和镜下观察,均未见腺癌成分,同时本病例全身其他部位检查无异常,亦无其他部位鳞癌病史,故排除了胃肠道、肺部、食管等其他部位鳞癌转移至胰腺可能。由于本病例尚存在胰腺导管上皮内瘤变panIN⁃2,⁃3,和局灶癌变伴微浸润,即存在常规胰腺癌发生发展的模式,故亦不能排除腺鳞癌亚型的可能,只是本病例以鳞癌成分占绝对优势。
鉴别诊断:(1)转移性鳞状细胞癌:由身体其他部位鳞癌转移到胰腺的病例亦少见,两者组织形态难以鉴别,须根据临床资料及相关检查予以排除。(2)腺鳞癌:此型由导管腺癌和鳞癌混合而成,其中鳞癌成分不少于30%,同时可见腺癌成分以及胰腺导管上皮内瘤变。(3)黏液表皮样癌:包括表皮样细胞、黏液细胞和中间细胞,多成大的巢、片状结构排列,一般无明显角化,同时细胞内含黏液,用PAS染色阳性,并可见明显黏液柱状上皮分化。
总之,胰腺原发性鳞状细胞癌是一种胰腺罕见的高度侵袭性肿瘤,常常伴有局灶浸润和转移,放疗及化疗并不能改善患者预后,80%以上的病例在诊断时已不可切除,5年存活率不到1%,目前外科手术是其唯一有效的治疗手段。
