自拟祛风化痰中药颗粒剂联合吞咽治疗仪治疗急性脑梗死后吞咽功能障碍的临床观察*
2018-07-26何思思
何思思 周 帆 张 旭
(1.温州医科大学定理临床学院暨温州市中心医院,浙江 温州 325003;2.温州医科大学附属第一医院,浙江 温州 325000)
吞咽功能障碍 (SFD)作为临床上急性脑梗死(ACI)后最为常见的并发症之一,其发生率可因评价时间与诊断标准的不同而产生一定的差异,但一般可达到20%~71%[1],虽然多数患者属于一过性反应,会随着病情的缓解而恢复,但在此期间仍存在营养不良、代谢紊乱、肺部感染等风险,会对此类患者的病死率产生一定程度的负面影响[2]。ACI后并发SFD可归属于中医学“中风病恢复期”的范畴,可因患者所处的不同时期及表现而分成多种不同的证型,其中尤以风痰瘀阻型较为多见,同时由于本病所处的特殊时期,导致其一般表现为本虚标实之证[3]。本研究依据SFD产生的机理并结合中医学,进一步探究自拟祛风化痰中药颗粒剂联合吞咽治疗仪治疗ACI后发生SFD患者的可行性及安全性。现报告如下。
1 资料与方法
1.1 病例选择 纳入标准:西医诊断标准符合《中国急性缺血性脑卒中诊疗指南(2014 版)》[4]对于 ACI的诊断标准,并符合《中国脑卒中康复治疗指南》[5]对于SFD的诊断标准;中医诊断标准:符合《中医内科学(第10版)》[3]对于气虚络瘀型中风病的诊断标准;经过头颅CT或MRI等检查,确诊有新发梗死灶的患者;IHSS评分[6]4~20 分;经 SSA 评分确诊为 SFD,且存在有误吸风险的患者;病程在7 d以内,且生命体征稳定;近7 d内未服用相关药物的患者;患者及家属均自愿加入本项临床试验。排除标准:虽诊断为SFD,但是由脑肿瘤或外伤等原因所导致其继发性发作者;存在口、咽、颈等部位先天性异常者;合并有完全性失语、运动性失语、感觉性失语者;合并有明显的抑郁症或严重的嗜酒、吸毒、滥用精神性药物等精神状态异常者;合并有严重脏器功能衰竭者;处于妊娠或哺乳期者;过敏性体质或多种药物过敏者。剔除及脱落标准:不符合纳入标准及被误入者;未按医嘱完成全部疗程治疗或所需收集的资料不全而影响疗效或安全性判定者;自行退出及研究过程中发生严重不良反应者。
1.2 临床资料 选取2016年4月至2018年2月就诊于笔者所在医院的ACI后并发SFD的住院患者86例,按就诊顺序编号,分配选取的随机数字,并按随机数字表法分为联合组与基础组各43例。联合组男性27 例,女性 16 例;年龄 45~79 岁,平均(61.94±9.47)岁;病程 24 h 至 7 d,平均(4.47±1.52)d;发生在基底节区有23例,枕叶区有8例,额叶区有7例,颞叶区有5例;并发高血压有28例,并发冠心病有10例,并发糖尿病有8例,并发血脂异常有21例。基础组男性26例,女性 17 例;年龄在 46~78 岁,平均(59.28±8.73)岁;病程 36 h 至 7d,平均(4.17±1.73) d;发生在基底节区有22例,枕叶区有9例,额叶区有8例,颞叶区有4例;相关危险因素:并发高血压有26例,并发冠心病有11例,并发糖尿病有9例,并发血脂异常有19例。两组临床资料差异有统计学意义(P>0.05)。
1.3 治疗方法 内科治疗:参照《中国急性缺血性脑卒中诊疗指南(2014版)》[4]给予两组患者相应的ACI常规综合疗法进行治疗,其中包括:保持呼吸道通畅,及时清理其内的分泌物,以防止吸入性肺炎的发生;监护心律及心肌缺血的情况,并及时处理;调控血压、血糖、血脂等情况,使其处于安全范围;合理运用抗凝及抗血小板凝聚类药物,以保证治疗的安全性。基础组:在内科治疗基础上,根据 《中国脑卒中康复治疗指南》[5]给予全组患者吞咽功能综合性康复训练。康复训练:颈部活动、口唇闭合、舌肌运动、咽部刺激、屏气、发声、进食等康复训练,并根据患者具体的吞咽功能障碍程度,选择与之相适合的康复训练项目,由易到难逐渐增加训练的强度与深度,每日训练时间为30min。仪器治疗:采用生物刺激反馈仪[由Thought technology Ltd.生产,注册证号:国食药监械(进)字2014第2261527号,型号:SA9800]进行经皮电刺激法治疗,使用方法:将第一电极放在患者一侧舌骨上方,第二电极放在第一电极旁边的甲状腺上切迹上方,第三与第四电极依次放置于对侧与前两电极相应的水平位置处,每次放置电极前应对施术部位的皮肤进行清洁处理,在贴合好电极后打开开关;其刺激强度应由低强度逐渐增加,以患者能耐受的最大强度为宜,以患者出现吞咽动作为最佳;同时在电流刺激时需患者配合做出相应的吞咽动作,以进一步增加疗效;刺激时间为1 s,休息时间为3 s;每次治疗时间为30 min,每日1次。联合组:除基础组的治疗外,给予自拟祛风化痰中药颗粒剂:天麻3 g,白附子 2 g,石菖蒲 2 g,当归 3 g,黄芪 3 g,山茱萸肉 2 g,麦冬 2 g,全蝎 1 g,白僵蚕 1 g,胆南星 3 g,甘草1 g,将上述中药颗粒剂加入5 mL水中进行搅拌混合后经鼻饲管注入,早晚各1次。两组患者均以10 d为1个疗程,共3个疗程,在治疗前及完成每个疗程治疗后分别设立1次随访,共4次随访。
1.4 观察指标及疗效评定 1)标准吞咽功能评估量表(SSA)[7]:该量表主要分为 3 个部分,分别是临床检查、观察患者吞咽5 mL水及吞咽60 mL水的情况,该量表的最低分为18分,最高分为46分,分数越高,说明吞咽功能越差。2)X 线吞咽造影检查(VFSS)[8]:将显影液混入不同质地的食物中,采用X线进行检查,可明确患者是否存在误吸的风险,并根据患者吞咽时口腔期和咽喉期吞咽情况进行评定,其中10分表示为正常,7~9分表示为轻度异常,2~6分表示为中度异常,0~2分表示为重度异常。3)吞咽障碍特异性生活质量量表(SWAL-QOL)[9]:该量表由进食时间、症状频率心理负担等44个条目组成,其中每个条目又细分为5个等级进行评分,1分表示为功能很差,5分表示为功能完全正常,其总分越高表示吞咽功能越好,生活质量越高。 4)洼田饮水试验[10]:患者取端坐位,饮用 30mL 温开水,观察患者在所需时间内饮水的呛咳情况。1级(优):患者能顺利地1次将水咽下;2级(良):患者可分2次以上,能在不呛咳的情况下将水咽下;3级(中):患者能1次将水咽下,但有呛咳的情况;4级(可):患者可分2次以上将水咽下,但有呛咳的情况;5级(差):患者呛咳频繁,且不能将水全部咽下。
1.5 中医证候疗效标准 中医证候疗效判断标准依据文献[11]拟定。显效:症状与体征积分减少≥70%。有效:症状与体征积分减少≥30%,<70%。无效:症状与体征积分减少不足30%。总有效率=(显效+有效)/总例数×100%。
1.6 统计学处理 应用SPSS22.0统计软件。计量资料以(±s)表示,采用均数、标准差、百分比进行统计描述;采用重复测量方差分析比较两组患者在各时间段的SSA评分、VFSS评分、SWAL-QOL评分及各维度得分;采用t检验或χ2检验比较两组患者在各时间段的SSA评分、VFSS评分、SWAL-QOL评分、中医证候疗效、洼田饮水试验等情况。P<0.05为差异有统计学意义。
2 结 果
2.1 两组各时间段各项评分比较 见表1。两组各疗程SSA评分、VFSS评分、SWAL-QOL评分均较治疗前改善(P<0.05或P<0.01),联合组 SSA 评分、VFSS评分、SWAL-QOL评分各疗程改善程度均优于基础组(P<0.05或P<0.01)。
表1 两组各时间段SSA评分比较(分,±s)
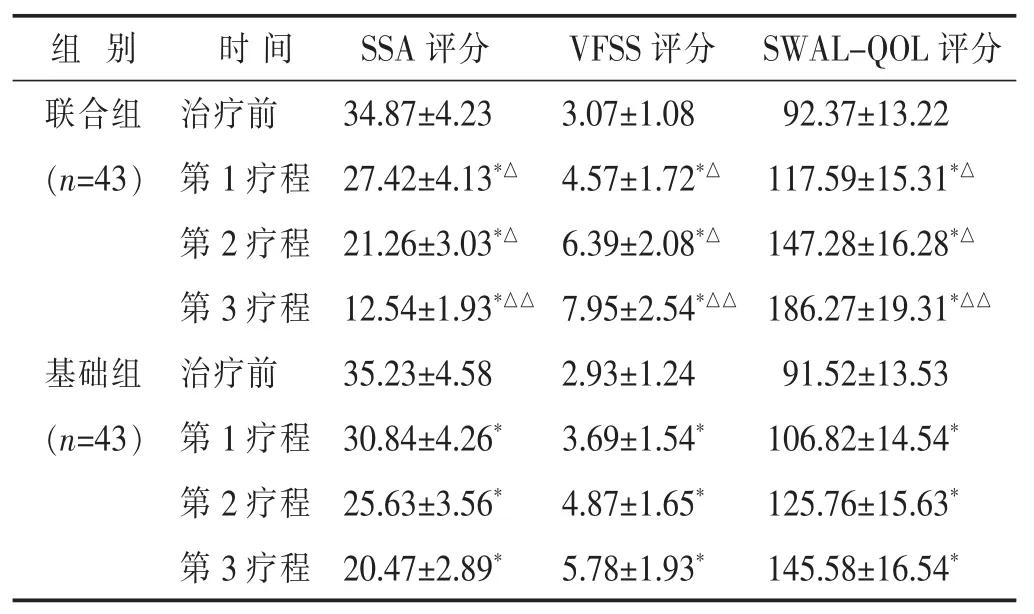
表1 两组各时间段SSA评分比较(分,±s)
与本组治疗前比较,*P<0.05,**P<0.01;与对照组同时期比较,△P<0.05,△△P<0.01。 下同
?
2.2 两组治疗前后洼田饮水试验比较 见表2。经过全部疗程的治疗后,与治疗前相比,联合组患者在1级病例的人数上有较大幅度地提升(P<0.01),没有4级和5级病例(P<0.05);而基础组在1级和2级病例的人数上均有一定程度地提升(P<0.05),在4级和5级病例的人数上均有一定程度地降低(P<0.05);同时在完成全部疗程的治疗后,两组患者相比,只有在1级病例的人数上,联合组要优于基础组患者,在其他4个等级的比较上,两组患者存在的差异无统计学意义(P>0.05)。
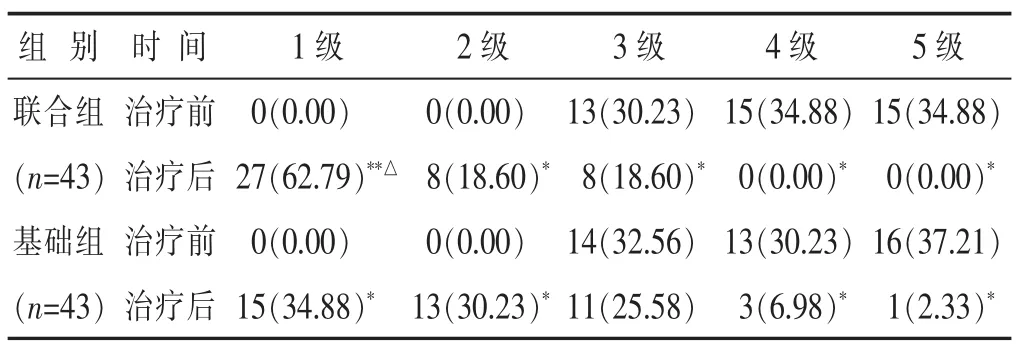
表2 两组治疗前后洼田饮水试验比较n(%)
2.3 两组中医证候疗效比较 见表3。联合组总有效率、显效率均高于对照组(P<0.05或P<0.01)。
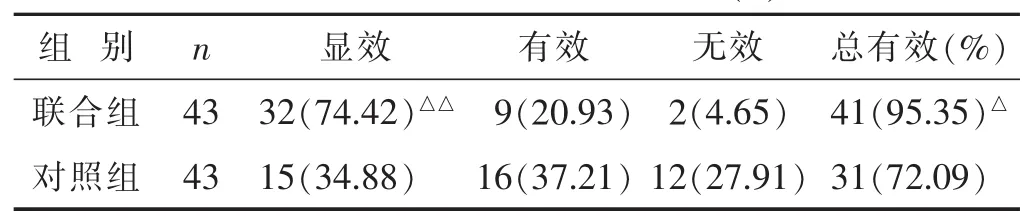
表3 两组中医证候疗效比较(n)
3 讨 论
ACI后并发SFD的患者多数属于假性球麻痹,主要是由于颅脑内局部组织发生缺血性病变后,单侧或双侧皮质核束遭到损伤而引发,而大脑的神经传导束功能障碍,可导致支配咽、喉、舌肌的运动功能障碍,使摄入的食水不能经由口腔而准确地进入胃内,从而引发营养不良、肺内感染、窒息等并发症[12]。而经现代医学有研究发现,神经系统拥有一定的重组能力,在损伤部位的神经细胞尚未完全受损的前提下,其轴突、树突、突触均可发芽并再生,而损伤后的残留部分可以通过功能重组来起到一定的代偿作用,而早期针对SFD的康复治疗,可有效地调动脑组织内残余细胞的功能,使正常情况下没有发挥作用的神经亚细胞发挥代偿功能,进而加速恢复与吞咽功能相关的肌肉力量,促进中枢神经系统通路的恢复,修复损伤的神经细胞,使吞咽功能得以改善[13]。而吞咽功能治疗仪作为一种现代临床康复治疗的常用手段,主要是通过输出电流在神经肌肉接头或运动终板处产生外周运动神经的去极化,使肌群在受到电流刺激后发生有效收缩,以重建吞咽反射的大脑皮质控制功能,提高咽部肌肉的灵活性与协调性,防止咽部肌肉发生废用性萎缩,并可对喉返神经、舌下神经、舌咽神经等与吞咽功能相关的神经进行电流刺激,以缓解神经元麻痹,从而使麻痹受损的神经功能得到恢复,明显改善和恢复ACI后并发SFD患者的吞咽功能,实现吞咽反射弧的恢复与重建[14]。
在中医学的认识中,风痰瘀阻型中风病作为一种典型的本虚标实之证,其中标实是指风、痰、瘀等实邪内停于局部,阻滞气血经络的正常运行而发病,而本虚是指实邪停滞,气不外达,日久致虚,或由于祛邪治疗而耗伤正气,病邪虽祛而正气未复,气虚而不能推动血行,造成血瘀停聚脉道,不能濡养全身,脏腑功能失调,两种因素相互搏结而发为本病,最终导致与脑相连的口、咽、喉的外窍功能异常而发生SFD[3]。因此对于ACI后合并SFD患者的中医治法应遵循 “标本兼治”的治疗原则,笔者认为应从扶正与祛邪两方面考虑,一则以益气养血、滋养肝肾等法来辅助正气,二则以搜风化痰、行瘀通络等法来祛除外邪。在自拟祛风化痰中药颗粒剂的药物组成上,以天麻为君药,其味甘而性平,既能息风止痉以治内风,又能祛风通络以治外风,不论寒热皆能应用。再辅以白附子与石菖蒲,以达祛风化痰、活血化瘀之效;黄芪与当归,以达益气养血之效;山萸肉与麦冬,以达滋养肝肾之效;全蝎与白僵蚕,以达辅助君药祛风、化痰、行瘀之力的目的;胆南星与甘草,以达引导诸药之行止、缓解诸药之毒性,调和诸药之功效的目的;本方诸药配合使用,共奏搜风化痰、行瘀通络、益气养血、滋养肝肾之功[15]。同时经现代药物学研究发现,中药配方颗粒作为一种由传统医学与现代化制作工艺相结合的新型配方用药,具有不需煎煮、便于携带、服用简单等优势,尤其是在急性病症的治疗方面,其优势更显珍贵[16]。
在治疗效果上,不论是从SSA评分、VFSS评分、SWAL-QOL评分的比较结果分析,还是从洼田饮水试验和中医证候疗效的比较结果分析,联合组均优于基础组,说明联合组的治疗方式更适用于ACI后AFD患者的治疗。但也存在着诸如辨证不清,中药剂量各异,中药配方颗粒剂疗效不确切等问题。中医学博大精深,继承创新与研究探索是吾辈医者需要坚持不懈的追求。
