谢立科痰瘀互结理论在眼底病中的新认识❋
2018-07-25谢立科郝晓凤张志芳祁怡馨孙会兰李晓宇
明 静,谢立科,郝晓凤,张志芳,侯 乐,祁怡馨,孙会兰,李晓宇
(中国中医科学院眼科医院,北京 100040)
谢立科主任医师是中国中医科学院眼科医院主任医师,博士研究生导师,也是世界中医药学会联合会眼科专业委员会执行会长,从事中西医结合眼科临床与科研30余年,对眼科临床有着丰富的经验,曾创造性地提出“络损积阻”为视网膜静脉阻塞的主要病机,并提出祛积通络为其主要治疗原则[1]。现将这一理论推广运用于眼底多种疾病,拟从基本理论、临床表现、常见眼底病、方解分析、典型案例这一方面对此新认识进行总结。
1 基本理论
痰饮者为水液代谢障碍所形成的病理产物,痰在眼底主要表现为渗出,饮在眼底主要表现为水肿等有形之邪。瘀者按中医理论首先离经之血便是瘀,亦指因血液运行不畅、停滞经脉或脏腑组织内的血液,在眼底主要表现为出血性疾病,特别是以眼底出血为特征。痰、饮、瘀既是疾病过程中形成的病理产物,亦可是其他病理过程中的致病因素。痰饮瘀为有形之邪,可随气流窜全身,或停滞于经脉,或留滞于脏腑阻滞气机,妨碍血行,使气血津液不能上达于目,目睛失其濡养而不能发挥正常的生理功能。“积”者,聚也。《灵枢·五变》[2]云:“邪气留止,积聚乃伤”,此之邪气涵盖了气血痰火湿食瘀一切有形之邪,均可形成积。《灵枢·五变》[2]亦云:“怒则气上逆,胸中蓄积。”明确指出气机不利、升降失常由是积而为患也。《血证论》[3]道“内有瘀血,故气不得通,不能载水津上升”“血积既久亦能化为痰水”。 “气为血帅,血为气母”,凡有所瘀,莫不阻滞气机,瘀血之为患,必有气滞。视网膜渗出、水肿乃水湿凝滞,聚而成痰与饮。综上,瘀血、水湿、痰浊与气滞,乃中医“积”之为患。谢立科认为,眼底病中的“积”以痰凝、瘀血、水停为主,都合并有络阻的病机,提出以祛积通络法治疗相关眼底疾病。
2 临床表现
以痰瘀互结为主要病机的眼底病患者全身多表现为头身困重、胸闷、口唇紫暗、舌有瘀斑、苔白腻、脉弦滑等; 在眼底则主要表现为以下4个方面,一是出血性疾病,特别是出血时间超过半个月、颜色暗红是瘀的典型表现;二是眼底血管狭窄、闭塞,如糖尿病性视网膜病变、静脉阻塞等,表现为血管白线或血管消失;三是通过荧光血管造影、B超、OCT、Angio-OCT等客观检查有典型特征,其中荧光血管造影中“瘀”表现为视网膜血管血流迟缓、无灌注区形成、小血管扩张,B超表现为血流量减少、血流阻力增加、流速减慢,OCT中浆液性神经上皮脱离和色素上皮脱离是痰饮的表现,出血性脱离则是瘀的象征。Angio-OCT表现为视网膜、脉络膜血管闭塞、扩张为瘀阻脉络的象征;四是血液流变检查提示血液黏稠度增高,以及红细胞聚集都是瘀的表现,其中眼底动脉变细、静脉迂曲扩张、血管闭塞等亦是络阻的特征。
3 痰瘀互结理论指导下对常见眼底病的认识
现代医学认为,眼底视网膜病变主要是血液黏稠、瘀滞,血脂、血胆固醇增高以及糖、脂、蛋白质、水、盐代谢紊乱,导致血管硬化所致,中医认为这些因素都与血瘀有一定关系。在中医眼病辨证中,多把出血、微血管瘤归为瘀血,渗出、水肿、棉絮斑乃水湿凝滞归为痰湿,新生血管、纤维增殖为痰瘀互结,认为“血积既久,亦能化为痰水”,黄斑囊样水肿即是血病及水的表现。痰湿停滞加重血液瘀滞,导致痰瘀互结[4]。谢立科认为,以痰瘀互结为病机的眼底病主要有视网膜静脉阻塞、糖尿病性视网膜病变、湿性AMD、PCV、中心性渗出性脉络膜视网膜病变、病理性近视等。
视网膜静脉阻塞(RVO)是临床中较常见的视网膜血管性疾病之一,以静脉扩张、视网膜出血、水肿、渗出等为主要眼底表现,并可出现视乳头水肿、虹膜新生血管等变症,严重者可见玻璃体积血及新生血管性青光眼。其发病急、病程长、视力损害严重,是仅次于糖尿病视网膜病变的第二大致盲性视网膜血管病[5]。视网膜静脉阻塞早期以出血为主,一般2周以后出现水肿、渗出,符合痰瘀互结病变机理。糖尿病性视网膜病变是以视网膜血管闭塞性循环障碍为主要病理改变特征的致盲性眼病,其增殖期可见视网膜新生血管及视网膜大片出血,出血量多还可引起玻璃体出血,玻璃体可有灰白增殖条索或与视网膜相牵,或可出现视网膜脱离,视网膜可见纤维增殖膜。中心性渗出性脉络膜视网膜病变(CEC)简称中渗,是发生于黄斑区孤立的渗出性脉络膜视网膜病变,以伴有视网膜下新生血管和出血,最终导致瘢痕形成为特征。该病常发生于50岁以下人群中,无性别差异,单眼发病居多,其中亦有出血、渗出及视网膜下新生血管表现。湿性老年性黄斑变性(AMD),以中心视力下降、中心暗影和视物变形为主要症状,眼底除黄斑区玻璃膜疣形成、视网膜色素上皮层异常、地图样萎缩外,还有新生血管形成继发的出血、渗出、瘢痕形成,其中玻璃膜疣是痰的表现。黄斑出血为病理性近视的眼底损害之一,严重影响视力,为眼科难治性疾病之一。临床上根据是否伴有CNV将病理性近视黄斑出血分为单纯型和新生血管型2种。单纯型出血主要由Bruch膜破裂引起的脉络膜毛细血管损伤所致,出血位于视网膜深层,周围无渗出、水肿。新生血管型的黄斑出血发生在视网膜神经上皮深层,伴有渗出、水肿[6]。
4 方药
谢立科总结30余年临床经验,创立“祛积通络方”治疗痰瘀互结相关性眼底病取得满意疗效。祛积通络方基本方组成:桃仁、红花、生地、当归、鸡内金、法半夏、陈皮、茯苓、三七粉、防风。方中桃仁、半夏为君,活血祛痰,红花、三七、茯苓为臣,助君药活血祛痰,通络明目。目为五脏精血所滋,当归、生地滋阴养血和血,以培补精血之源且无呆滞之弊;陈皮有理气之功,既助血行亦利痰化;鸡内金消散诸般积滞,《本经逢源》[7]谓其治眼目翳障,俱为佐药,防风引诸药上行,且能疏风散邪,以助明目,为佐使之用,诸药合用共奏理气化痰祛瘀通络之效。
5 典型病案
2013年9月24日初诊:患者张某某,男,75岁,以“左眼视力突然下降2月”于外院就诊,诊断为左眼视网膜中央静脉阻塞。左眼黄斑水肿,给予曲安奈德40 mg,左眼球旁注射1次,自觉无效,就诊于我院。专科检查视力:右眼0.8,左眼0.12,矫正不提高,双眼前节(-);眼底:右眼眼底大致正常。左眼视盘轻度水肿,视网膜静脉扩张迂曲,全视网膜火焰状出血累及黄斑区,黄斑区出血水肿(图1)。眼压(NCT):右眼12.6 mmHg,左眼11.4 mmHg。脘闷食少,口渴不喜饮,舌质暗有瘀斑,苔白腻,脉弦涩。既往史无特殊。行FFA检查,因患者荧光素钠过敏未做。OCT:左眼黄斑区高度隆起水肿,全视网膜厚度增加、水肿。视野:左眼视敏度普遍降低,相对中心暗点,周边视野部分异常。结合患者病史、症状、体征、辅助检查,西医诊断左眼视网膜中央静脉阻塞、左眼黄斑囊样水肿,中医诊断左眼暴盲(痰瘀互结证),治疗以祛积通络为主,辅以祛瘀化痰、通络明目。给予祛积通络方加减化裁治疗:桃仁10 g,红花6 g,生地15 g,赤芍10 g,当归12 g, 川芎8 g,陈皮10 g,半夏10 g, 茯苓12 g, 三七粉(分冲)6 g,鸡内金20 g,防风10 g, 水煎服每日1剂,早晚分2次温服 (×3周)。西药雷珠单抗0.05 mg,左眼玻璃体腔内注射;血栓通注射液300 mg+0.9%氯化钠注射液250 ml/静滴 Qd×14 d;血栓通注射液150 mg+氯化钠注射液3 ml/左离子导入 Qd×14 d。2013年10月18日第一次复诊:患者复诊时诉左眼视力明显提高。专科检查视力:右眼0.8,左眼0.5,矫正不提高,双眼前节(-),右眼大致正常,左眼视盘水肿明显减轻,边界欠清,色淡红,静脉迂曲,视网膜出血大部分吸收,黄斑轻度水肿。眼压(NCT):右眼13.0 mmHg,左眼11.5 mmHg。效不更方,建议继续口服原方。2013年11月22日第二次复诊:患者诉左眼视力较前下降1周。专科检查视力:右眼0.8,左眼0.3,矫正不提高,双眼前节(-)。眼底:右眼大致正常。左眼视盘水肿减轻,边界欠清,色淡红,静脉迂曲,视网膜出血大部分吸收,黄斑区渗出水肿(较10月18日略重)(图2)。眼压(NCT):右眼11.8 mmHg,左眼11.7 mmHg。舌质暗有瘀斑,苔白腻,脉弦滑。诊断同前,辨证痰瘀互结水湿上泛,治宜祛瘀化痰、利水通络,更改方药:桃仁10 g,红花6 g,生地15 g,赤芍10 g,当归12 g,川芎8 g,猪苓10 g,泽泻10 g,茯苓12 g,三七粉6 g(分冲),车前子30 g(包煎), 防风10 g,水煎服每日1剂,早晚分2次温服 (×40 d);血栓通注射液300 mg+0.9%氯化钠注射液250 ml/静滴 Qd×14 d;血栓通注射液150 mg+氯化钠注射液3 ml/左离子导入 Qd×14 d。2013年12月27日第三次复诊:患者诉左眼视力较前提高,专科检查视力:右眼0.8,左眼0.5,矫正不提高,双眼前节(-),右眼大致正常。左眼视盘水肿消失,边界清,色淡红, C/D≈0.3,视网膜A:V ≈1∶2,静脉迂曲,视网膜出血基本吸收,黄斑水肿基本消失(图3)。眼压(NCT):右眼10.5
mmHg,左眼13.5 mmHg。舌质暗有瘀斑、苔白腻、脉弦滑,治疗给予明目地黄丸6 g口服,每日3次,连服1个月。
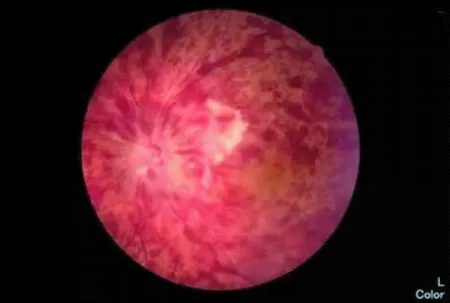
图1
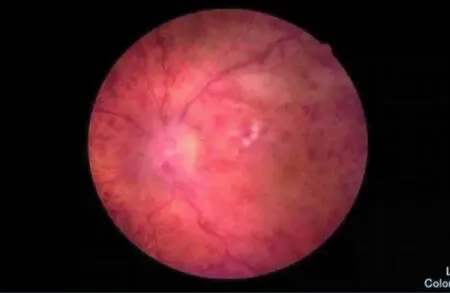
图2
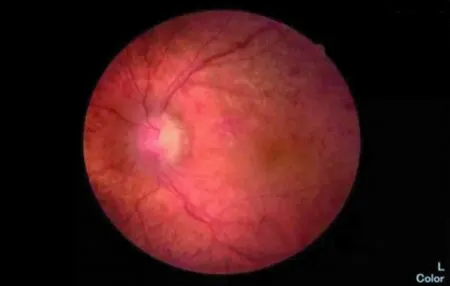
图3
综上,谢立科认为,眼底病中的“积”以痰凝、瘀血、水停为主,且都合并有络阻的病机,在痰瘀互结理论指导下创造性地提出了“祛积通络法”,并自创“祛积通络方”治疗相关眼底疾病取得满意疗效,在此对新认识加以总结,以供同行交流共进。
