经皮内镜下胃造瘘术对吞咽障碍患者营养状态的影响
2018-07-23何建坤倪少义曾莉施
何建坤 倪少义 曾莉施
(1广东省揭阳市产业转移工业园桂岭镇卫生院 揭阳 522000;2广东省揭阳市揭东区妇幼保健计划生育服务中心 揭阳 522000;3广东省广州市番禺区石碁镇社区卫生服务中心 广州 510000)
肠内营养(EN)作为一种安全、经济、有效的营养支持方法,适用于因原发疾病导致吞咽功能障碍而胃肠功能尚未丧失患者,可利于患者营养状态改善及维持肠道功能正常运转[1]。而临床EN支持途径主要有置鼻胃管、经皮内镜下胃造瘘术等,但上述两种支持途径各具优劣势,临床诸多学者报道疗效不一[2]。本文探讨并对比两种支持途径对患者营养状态的影响。现报道如下:
1 资料与方法
1.1 一般资料 选取2014年10月~2017年10月在我院住院治疗的62例吞咽障碍患者作为研究对象,根据患者入院时的编号,奇数号分为对照组,偶数号分为观察组,每组31例。观察组中男19例,女12 例;年龄 32~80岁,平均年龄(62.12±9.78)岁;原发疾病类型:重度颅脑外伤11例,脑出血9例,脑梗死7例,鼻咽癌4例。对照组中男17例,女14例;年龄 35~80岁,平均年龄(62.54±7.82)岁;原发疾病类型:重度颅脑外伤12例,脑出血8例,脑梗死8例,鼻咽癌3例。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。
1.2 纳入标准 伴有不同程度吞咽及进食障碍者;进行管饲营养支持长达4周以上者;胃肠功能正常者;手术和麻醉耐受性良好者;签署知情同意书者。
1.3 排除标准 消化道穿孔者;营养风险筛查(NRS)不足3分以上者;患有严重器质性疾病者;并发大量腹水者。
1.4 治疗方法
1.4.1 对照组 给予经鼻胃管(NGT)肠内喂养。插管前,采用石蜡润滑胃管前端,患者去枕取卧位,头后仰,于一侧鼻孔内缓慢插入胃管,待推进深度为15 cm时,嘱患者辅助进行下咽和深呼吸动作,直至胃管插入至预定长度时,将胃管固定并确保胃管伸入至胃内;术后8 h给予患者肠内营养支持,首次给予等渗液糖盐水管饲;术后2~3 d后,逐渐替代为肠内营养液(国药准字H20090653),为避免患者注食时误吸,嘱其保持半坐位姿势,头部上抬30°~45°,营养液压力首次保持30 ml/h滴注,依据患者适应的情况,逐渐增至80~100 ml/h,并在16~20 h内全部滴注完毕,营养液温度维持在37℃左右;注食完毕,给予患者0.9%生理盐水冲洗胃管,避免管腔出现堵塞现象。营养支持时间为1个月。
1.4.2 观察组 给予经皮内镜下胃造瘘术(PEG)肠内营养支持。嘱患者保持平卧姿势,待胃镜置入胃腔内注入适量气体,使胃腔充分扩张,腹壁与胃前壁充分紧贴后再通过内镜寻找腹前壁透光点,选择最佳穿刺点;常规皮肤消毒、铺巾及麻醉,在穿刺部位皮肤上作一0.5~1 cm切口,取带管穿刺针穿刺于胃内,并将针芯拔出,沿套管将导丝送至胃腔内;在胃镜直视下用活检钳将导丝夹住并经食管退出,胃镜与导丝同时退出,将导丝圈线与造口管稳固连接,牵拉腹部外导线将造口管牵至胃腔内,再将套管针同时牵拉出腹壁,待胃内固定盘片与胃壁紧密贴合后,固定造瘘管,给予患者肠内营养液支持。营养支持方法及时间同对照组。
1.5 观察指标 (1)营养指标:置管前后,分别取两组患者的外周静脉血3 ml,检测血清白蛋白(ALB)和前白蛋白(PA)水平,观察患者的体重指数(BMI)变化,采用营养风险筛查2002(NRS2002)评分评估两组患者的营养状况。(2)并发症:包括反流性食管炎[采用胃食管反流病问卷(GerdQ)[3]评估两组患者治疗期间发生反流性食管炎(RE)的情况,当GerdQ评分在8分及以上时可判为RE患者]、吸入性肺炎(根据相关诊断标准[4],经胸部影像学检查确诊为吸入性肺炎者)、消化道出血(取胃管内抽取物检测有血或潜血试验显示为阳性,大便出血且潜血试验阳性)和肠源性感染(经细菌学培养确诊)等的发生情况。(3)病死率:对两组患者进行6个月的术后随访,观察两组的病死情况。
1.6 统计学处理 数据处理采用SPSS19.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组营养指标比较 置管后,两组患者的血清ALB水平、PA水平、BMI均高于置管前,NRS2002评分均低于置管前,差异均有统计学意义,P<0.05;观察组的血清ALB和PA水平上升幅度均大于对照组,差异均有统计学意义,P<0.05。见表1。
表1 两组营养指标比较(±s)
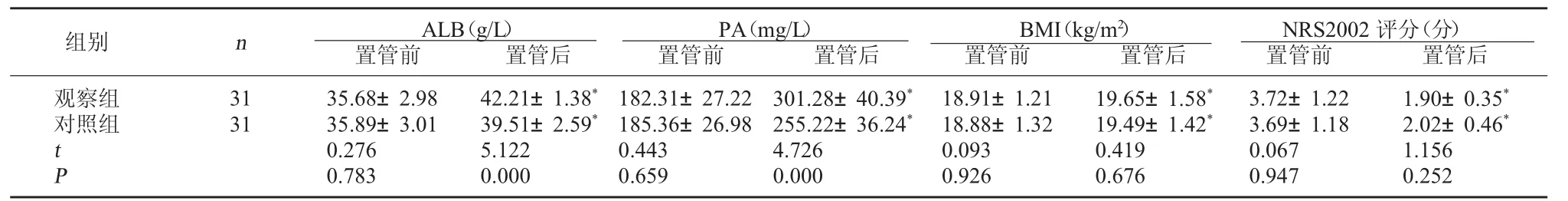
表1 两组营养指标比较(±s)
注:与置管前相比较,*P<0.05。
?
2.2 两组并发症发生情况比较 观察组反流性食管炎的发生率为6.45%,低于对照组的32.26%,差异有统计学意义,P<0.05;观察组吸入性肺炎的发生率为3.23%,低于对照组的25.81%,差异有统计学意义,P<0.05;两组消化道出血和肠源性感染发生率相比较,差异均无统计学意义,P>0.05。见表2。
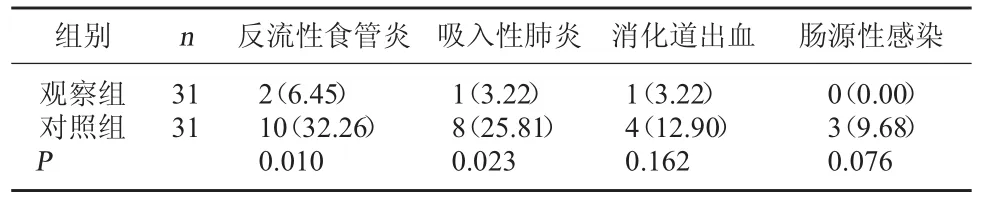
表2 两组并发症发生情况比较[例(%)]
2.3 两组病死率比较 观察组死亡2例,均因颅脑再出血及脑水肿死亡;对照组死亡3例,其中2例因颅脑再出血及脑水肿死亡,另外1例死于肺部感染。两组病死率相比较,差异无统计学意义,χ2=0.218,P=0.641>0.05。
3 讨论
临床常给予吞咽障碍患者恰当的营养支持来改善患者的营养状态及预后。EN途径治疗危重症吞咽障碍患者较肠外营养途径更安全,可有效刺激胃肠道蠕动,增强胃肠道代谢功能,并提高消化道黏膜的屏障保护功能,从而有利于肠道细菌定植,减轻胃肠道氧化应激和炎症反应[5~6]。NGT和PEG是临床主要的EN途径。
本研究结果显示,置管后,观察组的血清ALB和PA水平上升幅度均大于对照组,差异均有统计学意义,P<0.05;观察组反流性食管炎和吸入性肺炎的发生率低于对照组,差异均有统计学意义,P<0.05。提示PEG肠内喂养途径用于改善吞咽障碍患者的营养状态,可降低反流性食管炎和吸入性肺炎的发生风险,与钱晓宇等[1]的报道一致。NGT肠内喂养虽操作简便、经济有效,但胃管壁长期受到刺激并损伤了食管黏膜,进而会破坏食管贲门功能,导致胃内容物极易发生反流及误吸,增加了反流性食管炎的发生率;并且胃管极易脱落和堵塞,增加了胃液内致病微生物的感染几率,患者极易出现吸入性肺炎;而胃管细长或多次移位,极易刺激患者鼻咽部,导致患者NGT肠内喂养耐受性较差,因此只适用于短期营养支持患者[7]。而PEG作为新型EN支持途径,是吞咽障碍且需长期营养支持患者首选,其具有如下优势:(1)营养管径粗且路径短,营养物质供应丰富,可满足患者体内多种营养物质的需求,提高患者的营养状态;(2)可避免患者因长期置管产生鼻咽部刺激及食管和贲门黏膜损伤,并可保留患者食管下段和贲门抗反流功能,降低胃酸、胆汁及肠液的反流及误吸风险,从而降低反流性食管炎和吸入性肺炎的发生率,更适合营养支持在4周及以上的患者;(3)PEG胃管更换周期长,可降低医疗、护理及营养供给成本,患者康复后即可在社区医疗机构拔除造瘘管,48 h后即可正常饮食,是一种经济、操作简便的EN途径[8]。此外两组患者的病死率均较低,两组比较差异无统计学意义,P>0.05,说明PEG治疗安全性好。
综上所述,PEG肠内喂养途径可有效改善吞咽障碍患者的营养状态,降低患者发生反流性食管炎和吸入性肺炎等并发症风险,临床应用操作简便、经济实惠、安全有效。
