咽鼓管球囊扩张联合鼓膜穿刺术治疗小儿分泌性中耳炎
2018-07-23李保江
李保江
(河南省林州市人民医院耳鼻喉科头颈外科 林州 456500)
分泌性中耳炎是一种以中耳积液及听力下降为特征的中耳非化脓炎性疾病,由机械性阻塞或者功能性通气障碍导致,临床表现为耳痛、耳鸣以及耳闷胀[1]。该病好发于儿童发育过程中,发病率较高,为儿童耳鼻喉常见疾病,可造成儿童咽鼓管功能障碍、听力损失,影响儿童言语语言发育[2]。研究显示[3~4],咽鼓管球囊扩张联合鼓膜穿刺术治疗分泌性中耳炎的临床疗效优于传统药物治疗和鼓膜切开术治疗。对此,本研究旨在进一步探讨咽鼓管球囊扩张联合鼓膜穿刺术治疗分泌性中耳炎的临床疗效。现报道如下:
1 资料与方法
1.1 一般资料 选取2015年1月~2017年8月我院收治的分泌性中耳炎患儿120例(142耳),根据治疗方法不同分为观察组(60例72耳)与对照组(60例70耳)。观察组:男42例,女18例;年龄4~12 岁,平均年龄(8.14±2.17)岁;病程 0.4~3年,平均病程(0.72±0.18)年。对照组:男40例,女20例;年龄 4~12岁,平均年龄(8.09±2.21)岁;病程0.4~3年,平均病程(0.73±0.21)年。两组性别、年龄、病程等一般资料比较,差异无统计学意义,P>0.05,具有可比性。本研究经医院伦理委员会批准。
1.2 纳入及排除标准 (1)纳入标准:符合美国耳鼻咽喉头颈外科学会制定的《2016 AAO-HNS临床实践指南:渗出性中耳炎》的诊断标准;药物治疗无效;患儿监护人签署知情同意书。(2)排除标准:鼻咽部占位性病变患儿;化脓性中耳炎患儿;鼻咽部肿瘤患儿;咽鼓管畸形患儿;先天性耳聋患儿。
1.3 治疗方法 对照组行鼓膜切开术。患儿全身麻醉后在其鼓膜前或后下象限底部作一弧形切口,用吸引器将鼓室内积液洗净,采用地塞米松磷酸钠注射液进行冲洗。观察组行咽鼓管球囊扩张联合鼓膜穿刺术。手术均在全麻下进行。鼓膜穿刺术:消毒后暴露鼓膜,于鼓膜前或后下方作垂直切口,吸引器清理鼓室内积液,根据情况以地塞米松磷酸钠注射液进行冲洗。咽鼓管球囊扩张:仰卧位,收缩双侧鼻腔黏膜,于内窥镜直视下经鼻将扩张导管置于咽鼓管咽口处,将球囊送入咽鼓管内,球囊注水加压至10 Pa持续2 min,撤出导管和球囊,需要双侧扩张的患儿同法行另一侧操作。
1.4 观察指标及标准 (1)术后3个月,比较两组临床疗效。疗效评价标准,治愈:耳聋、耳鸣、耳闷等症状消失,骨气导差在10 dB以内,听阈达正常水平,鼓室导抗图恢复到A型;好转:临床症状显著好转,听力提高10~15 dB但未达正常,鼓室导抗图从B型转为C型,或者C型转为A型;无效:临床症状无改善,鼓室导抗图与听力测验无改善。治疗总有效率 =(治愈 + 好转)/总例数×100%[5]。(2)采用咽鼓管障碍评分问卷(ETDQ-7)评估两组术前及术后1、2、3个月的咽鼓管功能,评分越低,咽鼓管功能越好。(3)两组患者治疗后均在0.25 kHz、0.5 kHz、1 kHz、2 kHz、4 kHz的纯音条件下测定患耳的听力阈值,观察两组患者在不同频率下听力损伤程度。
1.5 统计学分析 应用SPSS23.0统计学软件处理数据,计数资料以率表示,行χ2检验,计量资料以(±s)表示,行t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率显著高于对照组,P<0.05,差异具有统计学意义。见表1。
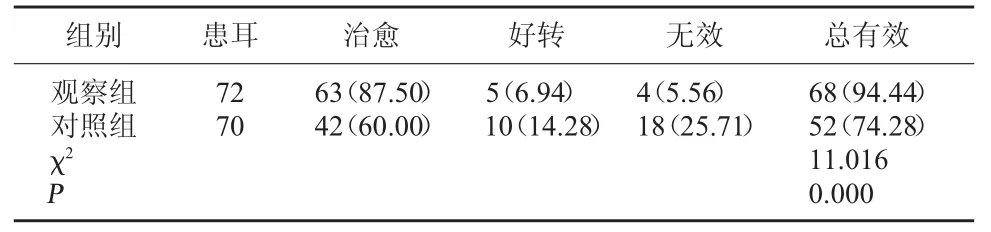
表1 两组临床疗效比较[耳(%)]
2.2 两组ETDQ-7评分比较 术前,两组ETDQ-7评分比较差异无统计学意义,P>0.05;术后1、2、3个月,观察组ETDQ-7评分均显著低于对照组,P<0.05,差异具有统计学意义。见表2。
表2 两组ETDQ-7评分比较(分,±s)
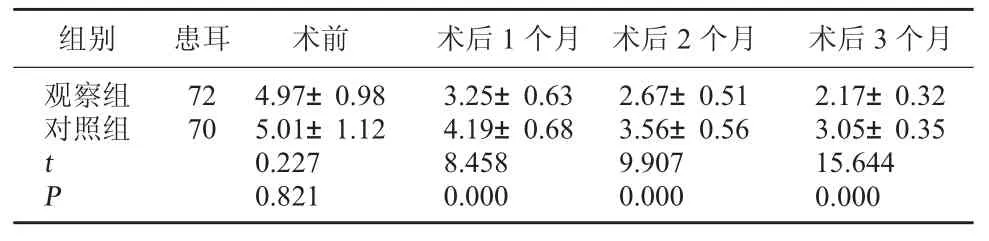
表2 两组ETDQ-7评分比较(分,±s)
?
2.3 两组治疗后听阈值(频率)水平比较 治疗后,观察组在 0.25 kHz、0.5 kHz、1 kHz、2 kHz、4 kHz 条件下的听阈值均明显低于对照组,P<0.05,差异具有统计学意义。见表3。
表3 两组治疗后听阈值(频率)水平比较(dB,±s)
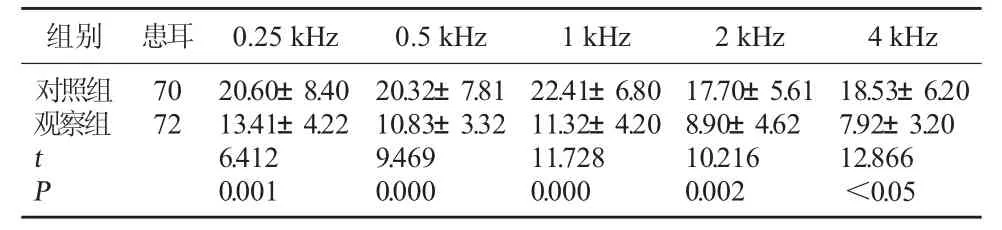
表3 两组治疗后听阈值(频率)水平比较(dB,±s)
?
3 讨论
分泌性中耳炎是以传导性耳聋及鼓室积液为主要特征的中耳非化脓性炎性疾病,冬春季多发,是听力下降的常见原因之一。中耳积液可为浆液性分泌液或渗出液,亦可为黏液,本病的命名除分泌性中耳炎外,以往还被称为非化脓性中耳炎、渗出性中耳炎、卡他性中耳炎等。分泌性中耳炎的病因尚未完全明确,目前认为主要与咽鼓管功能障碍、感染和免疫反应等有关。对于正常鼓膜患者,咽鼓管是中耳与外界环境沟通的唯一管道,咽鼓管阻塞是造成分泌性中耳炎的重要原因[6]。正常情况下,中耳内、外的气压基本相等,当咽鼓管由于各种原因出现通气功能障碍时,中耳的气体被黏膜吸收,中耳出现负压从而导致中耳黏膜的静脉扩张,通透性增加,血清漏出聚积于中耳,进而形成中耳积液[7]。清除中耳积液、改善中耳通气引流及病因治疗为本病的治疗原则。鼓膜置管术是治疗分泌性中耳炎的主要手段,但该法不能从根本上解除病情,还会导致患儿出现中耳感染,治疗效果不佳。
咽鼓管球囊扩张术是通过在咽鼓管咽口软骨处置入球囊加压使软骨板异位,以降低咽鼓管处压力,挤压咽鼓管部上皮细胞和浸润细胞至坏死,减少咽鼓管处黏膜的炎症反应,促使咽鼓管功能恢复,具有创伤小、疗效可靠的优点。在此基础上联合鼓膜穿刺术,可在解决咽鼓管功能障碍的同时,在鼻内镜的辅助下采用注射器抽取耳内分泌物,从而改善耳痛、耳鸣以及耳闷胀等症状[8]。
本研究结果显示,观察组治疗总有效率显著高于对照组(P<0.05)。提示咽鼓管球囊扩张联合鼓膜穿刺术治疗分泌性中耳炎的临床疗效优于鼓膜切开术。这是由于在咽鼓管球囊扩张的基础上联合鼓膜穿刺术能够有效平衡患儿鼓室内压力,促进临床症状改善,促进疾病痊愈。本研究结果还显示,观察组术后1、2、3个月的ETDQ-7评分均显著低于对照组(P<0.05)。说明经咽鼓管球囊扩张联合鼓膜穿刺术能够明显提高分泌性中耳炎患儿的咽鼓管功能。分析原因可能为咽鼓管球囊扩张术能够促使患儿的管腔通气功能恢复,平衡外界与中耳之间的压力;鼓膜穿刺术则能够促使分泌物排除,减轻黏膜肿胀程度,促使咽鼓管的生理功能恢复[9]。
综上所述,咽鼓管球囊扩张联合鼓膜穿刺术可有效改善分泌性中耳炎患儿的咽鼓管功能,临床疗效良好,具有推广使用价值。
