经椎弓根椎体内植骨联合短节段内固定术治疗单节段骨质疏松性脊柱骨折的临床效果
2018-07-23胡世杰
胡世杰
(河南省商水县人民医院骨科 商水 466100)
骨质疏松性骨折是一种临床极为常见的骨折类型,多发于脊柱和腕部。目前,短节段椎弓根钉内固定是临床治疗骨质疏松性脊柱骨折较为常用的手术方案,该治疗方式具有操作简单、创伤小和患者术后恢复快等优点,临床应用广泛[1]。但有临床数据显示,采用内固定手术治疗骨质疏松性脊柱骨折后容易发生内固定物松动和脱落等并发症,影响患者术后脊柱功能恢复[2]。Daniaux于1986年首次提出了通过植入骨填充椎体复位后留下的空隙来重建脊柱的稳定性,从而加快患者骨折愈合和功能恢复。现在,经椎弓根椎体内植骨联合短节段内固定治疗单节段骨质疏松性脊柱骨折已被越来越多的医生所接受[3]。为进一步探讨该手术方式与传统内固定治疗的临床效果差异,本研究对我院收治的86例单节段骨质疏松性脊柱骨折患者作为研究对象进行了对比研究。现报道如下:
1 资料与方法
1.1 一般资料 选取2015年1月~2017年1月我院收治的86例单节段骨质疏松性脊柱骨折患者作为研究对象,随机分为研究组和对照组,每组43例。研究组中男18例,女25例;年龄62~76岁,平均年龄(69.14±2.28)岁;骨折位置:T115例,T1210例,L111例,L212例,L35例;骨折原因:交通事故31例,高处坠落10例,其他2例;Denis分型:A型11例,B型16例,C型8例,D型5例,E型3例。对照组中男17例,女26例;年龄61~76岁,平均年龄(69.05±2.15)岁;骨折位置:T116例,T129例,L112例,L211例,L35例;骨折原因:交通事故30例,高处坠落10例,其他3例;Denis分型:A型12例,B型16例,C型7例,D型4例,E型4例。两组患者的性别、年龄、骨折部位、骨折原因和Denis分型等一般资料相比较,差异无统计学意义,P>0.05,具有可比性。患者及家属知情并签署知情同意书。本研究经我院医学伦理委员会审批通过。
1.2 纳入标准 骨质疏松性脊柱骨折者;单节段骨折患者;骨折部位位于胸腰段者;骨折发生48 h内进行手术者;由同一组医师进行手术者。
1.3 排除标准 存在严重肝肾功能不全者;糖尿病患者;凝血功能障碍患者;有脑卒中病史者;有心肌梗死病史者;精神障碍患者;资料不全者;需行前路手术者;伴截瘫者。
1.4 手术方法
1.4.1 对照组 采用短节段内固定术治疗。患者取俯卧位,全麻后常规消毒铺巾,于后正中纵切口入路,在影像学检查仪器辅助下找到小关节突、椎板和棘突。定位骨折腰椎后用连接棒和椎弓根钉进行复位,复位完成后用X线机检查复位效果,对于椎体复位高度不理想的患者可切除部分椎板,并使用L形捶打器捶打突入椎管的骨块,必要时可安装横连接。
1.4.2 研究组 采用经椎弓根椎体内植骨联合短节段内固定治疗。短节段内固定术参考对照组。于骨折椎体单侧或双侧椎弓根定位进针,安装椎弓根钉,在X线机下观察进针部位、深度和方向,后将椎弓根钉取出,通过形成的6 mm通道置入人工骨,并在入口处涂抹骨蜡。手术完成后清洗创口、放置引流管,缝合切口。
1.4.3 术后治疗 两组患者术后均给予常规抗感染治疗,卧床休息4~6周,腰围保护3~6个月。
1.5 观察指标及评分标准 记录两组的手术时间、术中出血量、住院时间和骨折愈合时间;所有患者均进行为期6个月的术后随访,统计两组患者术前、术后和末次随访时的椎体Cobb角和椎体高度丢失量;采用VAS评分表评价患者术后疼痛感,评分越高,疼痛感越强,最高为10分,最低为0分;统计两组发生内固定松动断裂的比例。
1.6 统计学处理 数据处理采用SPSS22.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况和术后恢复情况比较 研究组的手术时间长于对照组,差异有统计学意义,P<0.05;两组的术中出血量、住院时间和骨折愈合时间相比较,差异均无统计学意义,P>0.05。见表1。
表1 两组手术情况和术后恢复情况比较(±s)
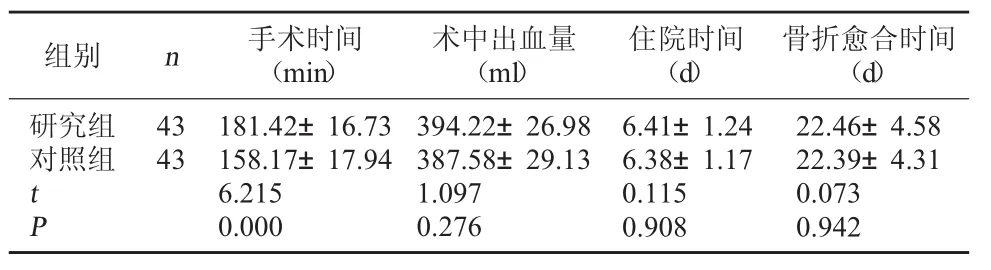
表1 两组手术情况和术后恢复情况比较(±s)
?
2.2 两组骨折愈合情况比较 术前,两组的椎体Cobb角和椎体高度丢失量相比较,差异均无统计学意义,P>0.05;研究组术后和随访末期的椎体Cobb角和椎体高度丢失量均低于对照组,差异均有统计学意义,P<0.05。见表2。
表2 两组骨折愈合情况比较(±s)
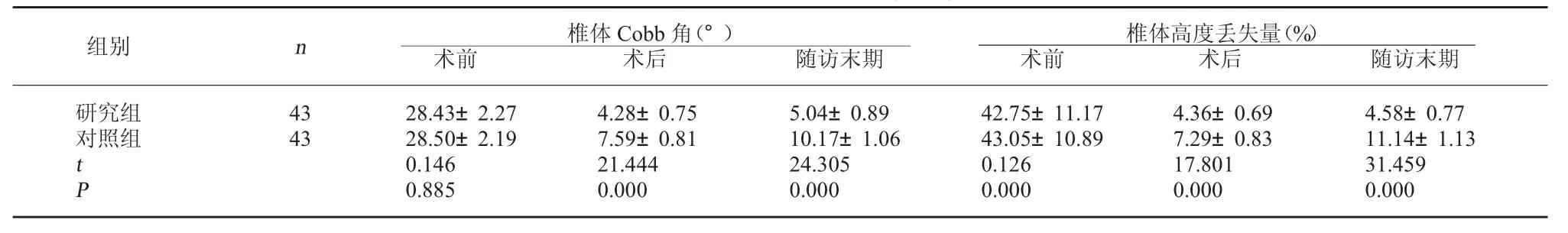
表2 两组骨折愈合情况比较(±s)
?
2.3 两组术后的VAS评分比较 对照组的术后VAS评分为(5.87±0.48)分高于研究组的(1.28±0.53)分,差异有统计学意义,t=32.922,P=0.000<0.05。
2.4 两组发生内固定物松动断裂情况比较 术后随访结果显示,研究组内固定物松动断裂的发生比例为 2.32%(1/43),明显低于对照组的 13.95%(6/43),差异有统计学意义,χ2=3.888,P=0.049<0.05。
3 讨论
随着我国人口老龄化的不断加剧,骨质疏松症的发病比例也呈逐年上升趋势,现已成为严重影响中老年人日常生活的重要因素,也是导致中老年人残疾的重要原因[4]。流行病学调查显示,目前全球存在约2亿骨质疏松患者,其中我国约有超过9 000万的患者,且发病人数仍在不断上升,这给我国带来了极大的经济和医疗负担。由于骨质疏松患者骨密度明显下降,因此,发生轻微外力作用后就可能导致骨折的发生,多发于脊柱、腕部和手臂远端等部位,其中骨质疏松性脊柱骨折最为常见[5]。骨质疏松性脊柱骨折女性发病率较高,且随着年龄的增大,发病率明显上升。骨质疏松性脊柱骨折的致病原因较为复杂,过度肥胖、运动量过少、缺乏维生素D、性激素低下和服用药物等因素都会大大增加骨质疏松性脊柱骨折的发病风险[6]。经短节段内固定治疗老年骨质疏松性脊柱骨折是常用的治疗方法,但临床研究发现经骨折被压扁或爆裂的脊柱骨虽然可经手术被撑开,但内部会留有空隙,在集中应力作用下内固定物会在椎体内发生松动或断裂,严重影响手术效果[7]。近年来的研究发现,经椎弓根向受损椎腔内植骨可增强椎体稳定性,提高椎体强度,促进骨性愈合。
本研究结果显示,研究组的手术时间长于对照组,差异有统计学意义,P<0.05;两组的术中出血量、住院时间和骨折愈合时间相比较,差异无统计学意义,P>0.05。这表明经椎弓根椎体内植骨联合短节段内固定的手术难度较大,而两种手术方案对患者术后恢复的影响较小。卢朝黎[8]的研究结果显示,两种手术方案的手术时间相比较,并无明显差异,这可能与手术医师的操作熟练度有关。本研究研究结果还显示,研究组术后和随访末期的椎体Cobb角和椎体高度丢失量均低于对照组,差异均有统计学意义,P<0.05;对照组的术后VAS评分和内固定物松动断裂发生比例均高于研究组,差异均有统计学意义,P<0.05。这表明联合手术在改善单节段脊柱骨折患者骨折愈合情况和降低并发症发生率方面具有独特优势,且椎弓根填充人工骨可有效缓解患者脊柱空腔带来的疼痛感,提高患者的生活质量。
综上所述,经椎弓根椎体内植骨联合短节段内固定治疗单节段骨质疏松性脊柱骨折的临床效果更好。
