精准护理干预在老年脑卒中后阻塞性睡眠呼吸暂停并吞咽障碍患者中的应用效果
2018-07-19宦红美陈其珍何俊焦素芹张丽霞胡翠琴
宦红美,陈其珍,何俊,焦素芹,张丽霞,胡翠琴
阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)与吞咽障碍是脑卒中患者的常见严重并发症,由于二者解剖学基础相同,故脑卒中后二者并存率较高[1],不仅严重影响患者功能康复,且可能加重神经功能及认知功能损伤,引发抑郁﹑肺炎等不良事件,增加疾病复发及死亡风险[2]。因此,脑卒中后并发OSA与吞咽障碍患者的康复治疗与护理均不容忽视。近年来,以循证医学及经验医学为基础的精准医疗逐渐走进人们的视野,其由最初的临床医学领域逐渐向临床护理领域发展,已成为一种新的护理模式。本研究旨在探讨精准护理干预在老年脑卒中后OSA与吞咽障碍患者中的应用效果,为脑卒中后OSA并吞咽障碍患者提供新的护理思路。
1 资料与方法
1.1 一般资料 选取2016年2月—2017年11月常州市德安医院康复中心收治的老年脑卒中后OSA并吞咽障碍患者74例,均符合《各类脑血管疾病诊断要点》[3]中的脑卒中诊断标准及《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)》[4]中的OSA诊断标准,并经多导睡眠图(PSG)监测结果证实存在OSA及经X线吞咽造影检查(VFSS)证实存在吞咽障碍。采用随机数字表法将所有患者分为对照组和观察组,每组37例。对照组中男23例,女14例;年龄65~76岁,平均年龄(74.3±6.2)岁;病程1~4周,平均病程(1.9±0.7)周;脑卒中类型:缺血性脑卒中29例,出血性脑卒中8例;吞咽障碍严重程度:轻度11例,中度26例。观察组中男22例,女15例;年龄65~78岁,平均年龄(72.7±5.1)岁;病程1~4周,平均病程(2.1±0.7)周;脑卒中类型:缺血性脑卒中30例,出血性脑卒中7例;吞咽障碍严重程度:轻度10例,中度27例。两组患者性别(χ2=0.057)﹑年龄(t=1.212)﹑病程(t=1.229)﹑脑卒中类型(χ2=0.084)及吞咽障碍严重程度(χ2=0.067)比较,差异均无统计学意义(P>0.05),具有可比性。本研究经常州市德安医院医学伦理委员会审核批准,所有患者知情同意并签署知情同意书。
1.2 纳入与排除标准 纳入标准:(1)首发脑卒中;(2)年龄65~80岁。排除标准:(1)脑卒中病情不稳定﹑意识不清楚﹑认知功能障碍﹑严重肢体瘫痪者;(2)合并重度吞咽障碍者;(3)有精神疾病个人史或家族史者。
1.3 方法 两组患者均予以康复科常规治疗,包括无创正压通气治疗及系统的吞咽康复训练;两组患者均实施康复科常规护理,包括基础护理﹑病情观察﹑用药护理﹑PSG监测护理﹑正压通气护理﹑心理疏导等。观察组患者在常规护理基础上给予精准护理干预,具体如下。
1.3.1 依从性干预 在各项治疗/训练前向患者介绍治疗/训练的目的﹑方法与原理﹑预期效果及注意事项等,让患者做到心中有数,避免因缺乏认知而产生心理负担,造成治疗依从性下降;此外,应向患者强调康复治疗是一个漫长而艰辛的过程,但只要积极配合相关治疗与训练,循序渐进则可加快康复进程。
1.3.2 进食管理 纠正患者进食时观看电视﹑进食过快﹑进食聊天等不良进食习惯;每日进食前嘱患者注意力集中,引导患者想象细嚼食物﹑缓慢吞咽的动作;根据患者病情取代偿性兼安全性的进食体位;根据患者吞咽障碍严重程度及营养状态选择食物的营养素配比﹑形态及一口进食量,并根据定期评估的吞咽功能改善状况适时调整,以促进吞咽功能得到充分发挥;进食餐具选择手柄较粗﹑较长,匙心小而浅,且不易黏食物的匙子,喝水所用的杯子尽可能选择有切口的,喝水时杯中的水量要在杯容量的一半以上,以免患者低头喝水而增加误吸发生风险。
1.3.3 心理干预 与患者进行一对一的沟通﹑交流,建立良好的信任关系,并逐步引导患者将担忧﹑顾虑﹑不解等诉说出来,全面准确评估患者心理状态;应用正念干预疗法行正念行为训练,包括躯体放松训练﹑呼吸训练及五觉训练等,2 h/次,2次/周,持续干预8周。
1.3.4 睡眠管理 白天严格控制患者睡眠时间;夜晚为患者创建一个舒适﹑安静的睡眠氛围,病房温湿度应根据季节合理控制,关闭手机及不必要的灯源等,以免影响患者睡眠;指导患者睡眠时取侧卧位,以降低上气道阻力,提高患者睡眠质量。
1.3.5 家庭支持 对患者的家庭成员尤其是主要照顾者进行健康宣教,包括脑卒中的基础知识与基本护理﹑建立良好的生活习惯及相关康复训练知识等;每周1次集体课堂教育,共教育8次,并鼓励患者家属将教育内容运用于日常照顾行为中;对家庭支持较差的患者,护理人员为其提供部分家庭角色补偿。
1.4 观察指标 (1)比较两组患者护理前和护理8周后VFSS评分,其中10分为吞咽功能完全正常,7~9分为轻度吞咽障碍,2~6分为中度吞咽障碍,<2分为重度吞咽障碍;(2)比较两组患者护理前和护理8周后PSG监测结果,包括呼吸暂停低通气指数(AHI)﹑最长呼吸暂停时间及夜间最低动脉血氧饱和度(LSaO2),所用仪器为美国安波澜公司生产的MPR PGST7X睡眠监测仪;(3)采用汉密尔顿焦虑量表(HAMA)评估两组患者护理前和护理8周后焦虑程度,该量表包含14个条目,每个条目采取5级评分法(0~4分),评分越高表明患者焦虑程度越重;(4)观察两组患者护理期间不良事件发生情况,包括误吸﹑呛咳﹑吸入性肺炎等。
1.5 统计学方法 采用SPSS 20.0统计学软件进行数据处理,计量资料以(x ±s)表示,采用两独立样本t检验;计数资料分析采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 VFSS评分和PSG监测结果 护理前两组患者VFSS评分﹑AHI﹑最长呼吸暂停时间及夜间LSaO2比较,差异无统计学意义(P>0.05);护理8周后观察组患者VFSS评分和夜间LSaO2高于对照组,AHI低于对照组,最长呼吸暂停时间短于对照组,差异有统计学意义(P<0.05,见表1)。
2.2 HAMA评分 护理前两组患者HAMA评分比较,差异无统计学意义(P>0.05);护理8周后观察组患者HAMA评分低于对照组,差异有统计学意义(P<0.05,见表2)。
表2 两组患者护理前后HAMA评分比较(,分)Table 2 Comparison of HAMA score between the two groups before and after nursing intervention
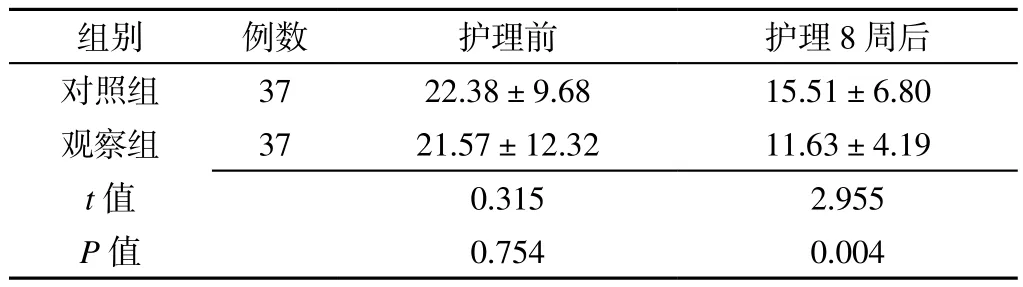
表2 两组患者护理前后HAMA评分比较(,分)Table 2 Comparison of HAMA score between the two groups before and after nursing intervention
组别 例数 护理前 护理8周后对照组 37 22.38±9.68 15.51±6.80观察组 37 21.57±12.32 11.63±4.19 t值 0.315 2.955 P值 0.754 0.004
2.3 不良事件发生情况 观察组患者护理期间误吸发生率低于对照组,差异有统计学意义(P<0.05);两组患者护理期间呛咳发生率比较,差异无统计学意义(P>0.05,见表3)。

表3 两组患者护理期间不良事件发生率比较〔n(%)〕Table 3 Comparison of incidence of adverse events between the two groups during nursing intervention
3 讨论
OSA是脑卒中的重要并发症之一,可导致患者夜晚睡眠质量严重下降,而白天出现嗜睡﹑疲乏﹑头晕等,进而引发记忆力减退﹑注意力不集中等,上述不良状态极大地影响患者的康复治疗与训练;此外,OSA还可能加重脑卒中患者神经功能损伤﹑认知功能损伤及抑郁症状等。目前,脑卒中后OSA的发病机制尚未完全明确,但OSA与脑卒中患者咽腔上气道形态学异常有关,其中口咽部位功能性狭窄是脑卒中后并OSA的关键因素[5-6]。
表1 两组患者护理前后VFSS评分和PSG监测结果比较()Table 1 Comparison of VFSS score and PSG monitoring results between the two groups before and after nursing intervention

表1 两组患者护理前后VFSS评分和PSG监测结果比较()Table 1 Comparison of VFSS score and PSG monitoring results between the two groups before and after nursing intervention
注:VFSS=X线吞咽造影检查,AHI=呼吸暂停低通气指数,LSaO2=最低动脉血氧饱和度
组别 例数 VFSS评分(分) AHI(次/min) 最长呼吸暂停时间(s) 夜间LSaO2(%)护理前 护理8周后 护理前 护理8周后 护理前 护理8周后 护理前 护理8周后对照组 37 5.3±1.0 7.0±0.9 53.6±14.3 35.2±8.9 61.4±19.1 37.3±12.6 55.1±20.1 61.2±11.1观察组 37 5.8±1.3 8.3±1.1 54.3±15.8 24.5±5.4 59.1±17.6 25.7±10.5 54.2±17.3 72.3±8.8 t值 0.583 5.244 0.191 6.209 0.533 4.275 0.193 4.769 P值 0.562 <0.001 0.849 <0.001 0.596 <0.001 0.848 <0.001
吞咽障碍是指个体无法正常吞咽食物,其是卒中后发生率较高的严重并发症之一,不仅影响患者机体营养供给而导致营养不良,还因呛咳﹑误吸等不良事件而增加吸入性肺炎发生率。轻度吞咽障碍因影响患者饮食兴趣﹑语言交流而导致患者生活质量下降,重度吞咽障碍患者甚至发生窒息而死亡[7]。此外,吞咽障碍患者言语能力受限,与家人﹑朋友沟通不畅,故可能导致患者在日常活动﹑情感等方面更加孤立[8]。据调查,脑卒中后约50%患者伴有不同程度OSA,而29%~64%患者合并吞咽功能异常[9]。张丽霞等[10]研究结果显示,脑卒中后睡眠呼吸暂停与吞咽障碍明显相关,而二者并存不仅给脑卒中后康复治疗带来困难,同时也给康复护理带来较大挑战。
精准医疗是基于个体基因﹑生活习惯及生活环境的一种新型疾病预防与治疗模式,近年来随着精准医疗不断发展,其已在慢病管理﹑健康教育及临床护理等领域初步获益。CALZONE等[11]根据患者基因谱行慢病管理及护理,结果显示,不仅降低了患者疾病复发率与再住院率,且优化了患者健康结局。钱雪等[12]研究结果显示,精准化护理干预能有效减轻脑卒中后偏瘫肩痛患者的临床症状,改善患者预后及生活质量。
本研究基于精准医学模式针对老年脑卒中后OSA并吞咽障碍患者制订精准护理干预措施,结果显示,护理8周后,观察组患者VFSS评分和夜间LSaO2高于对照组,AHI和HAMA评分低于对照组,最长呼吸暂停时间短于对照组,提示精准护理干预有助于改善老年脑卒中后OSA并吞咽障碍患者吞咽障碍及睡眠呼吸暂停症状,减轻焦虑程度。本研究中精准护理干预着重从患者依从性﹑进食﹑心理状态﹑睡眠及家庭支持等方面进行干预,严格的进食管理与吞咽功能康复训练可协同促进吞咽功能恢复,预防误吸事件发生[13];良好的睡眠﹑心理状态能提高患者康复信心,而患者在康复治疗期间配合良好可实现最佳康复效果﹑缩短康复时间[14];家庭支持是患者建立康复信心的关键[15]。本研究结果还显示,观察组患者护理期间误吸发生率低于对照组,提示精准护理干预能减少老年脑卒中后OSA并吞咽障碍患者误吸的发生。
综上所述,精准护理干预在老年脑卒中后OSA并吞咽障碍患者中的应用效果确切,能有效改善OSA及吞咽障碍,减轻焦虑程度,减少误吸的发生。但目前精准护理干预尚无明确的概念与路径,仍需大量临床护理实践进行探索。此外,本研究样本量较小,观察时间较短,本研究结果仍需扩大样本量﹑延长观察时间进一步证实。
