相同麻醉深度下全凭静脉麻醉与静吸复合麻醉用于乳腺癌改良根治术患者对术后免疫功能及炎症介质的影响
2018-07-19胡旭东刘幸清周少雄陈卫军杜顺颜杜小丽
凌 晨 胡旭东 刘幸清 邹 林 周少雄 陈卫军 杜顺颜 杜小丽
现代肿瘤免疫学已经证实机体免疫与恶性肿瘤具有密切关系,免疫功能低下时机体肿瘤发生率高,而肿瘤患者又产生免疫抑制因子抑制免疫功能。乳腺癌等肿瘤患者机体免疫状态本身已经处于低下状态[1-2],而手术创伤、麻醉及疼痛等应激因素可造成患者免疫功能的进一步抑制[3-4],从而提高术中细胞微栓的存活率,有利于肿瘤细胞生长及转移,并与围手术期并发症的发生密切相关。有研究表明不同麻醉深度及麻醉方法均可对肿瘤患者围术期细胞免疫功能造成不同程度影响,但控制在相同麻醉深度下采用不同全麻方式对乳腺癌根治术患者机体免疫功能的影响,目前国内尚缺乏相应临床研究,因此,本研究在相同外科医生以及麻醉医生实施手术麻醉,排除手术、麻醉医生技术水平差异对机体免疫功能的影响,通过运用BIS监测仪实时监测并不断调整使术中麻醉深度维持在BIS值45~55,旨在探讨处于相同麻醉深度下比较全凭静脉与静吸复合两种全麻方法对乳腺癌患者围术期免疫功能及炎症介质的影响。
1 资料与方法
1.1 病例选择及分组
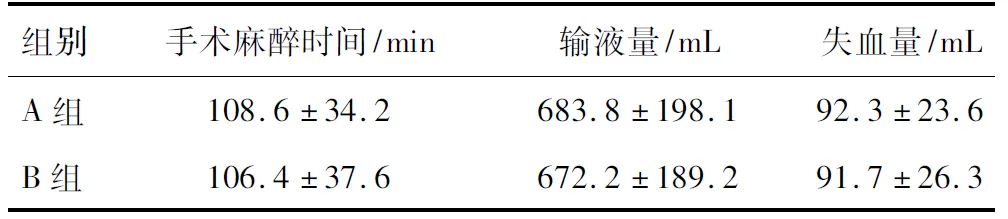
选择2016年3月—2017年6月在我院择期行乳腺癌改良根治术患者40例。ASA I~Ⅲ级,年龄20~60岁,体重45~70 kg。本研究与患者签署研究知情同意书,并得到医院伦理委员会的批准。按照随机数字法随机分为两组,全凭静脉组(A组)和静吸复合组(B组),每组20例。入组标准为确诊Ⅰ、Ⅱ期乳腺癌患者,凝血功能、肝肾功能、心电图及胸片正常,无内分泌及免疫系统疾病,无放疗及激素治疗史。排除标准为:年龄大于60 岁;合并糖尿病及其它免疫系统、内分泌疾病;近期接受输血;免疫抑制剂及放化疗者。两组术中均未有输血,患者年龄及体重、手术麻醉时间、输液量及失血量均差异无显著性(P>0.05),见表1~2。术中应用麻醉药物总量,A组异丙酚用药量大于B组,差异有统计学意义(P<0.05),A组未使用七氟烷,瑞芬太尼和维库溴铵使用量两组差异无统计学意义(P>0.05),见表3。
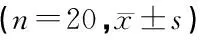

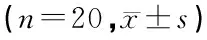
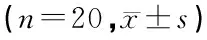

注:与A组比较,1)P<0.05
1.2 方法
1.2.1 麻醉方法:术前30 min肌注鲁米那钠0.1 g、阿托品0.5 mg。进入手术室后常规连接Ohmeda-DatexS/5监护仪,连续监测血氧饱和度(SPO2)、无创收缩压(SBP)、舒张压(DBP),平均动脉压(MAP),心电图(ECG)和心率(HR)。建立非手术侧上肢静脉通路,先静脉注射地佐辛0.2 mg/kg,采用丙泊酚TCI诱导,设置血药浓度为4 μg/mL,意识消失后静脉推注维库溴铵0.1 mg/kg,肌松完善后行气管内插管,气管内插管接Drager Fabius Plus麻醉机行机械通气,术中间断静脉注射维库溴铵维持肌松,A组术中以丙泊酚TCI复合静脉持续恒速输注瑞芬太尼0.05~0.15 μg/(kg·min)维持麻醉深度,B组术中吸入七氟烷复合静脉持续恒速输注瑞芬太尼(0.05~0.15 μg/(kg·min)维持麻醉深度,两组均运用脑电双频指数监测仪(BIS)实时监测并不断调整丙泊酚TCI血药浓度或调整七氟烷吸入浓度,使术中麻醉深度维持在BIS值45~55之间。手术结束后,患者清醒后拔除气管导管,并静注新斯的明0.03~0.06 mg/kg、阿托品15~30 μg/kg拮抗残余肌松作用。
1.2.2 术后镇痛方法 两组患者术后行静脉病人自控镇痛(PICA)。镇痛泵采用一次性机械泵(福尼亚,珠海),容量100 mL,背景输注速率2 ml/h,单次泵注药量0.5 mL,锁定时间15 min。将地佐辛(江苏扬子江,产品批号:16101421)0.5 mg/kg加入生理盐水至100 mL注入镇痛泵内。手术结束前20 min静脉注射地佐辛2.5 mg。手术结束即刻接PCA泵,48 h持续输注。镇痛期间发生恶心呕吐给予恩丹西酮4~8 mg静脉推注。
1.2.3 检测方法与指标 分别于术后8、12、24、48 h记录VAS评分,分别于麻醉前(T0)、术毕(T1)、术后1天(T2)、术后3天(T3)采集静脉血1 mL用EDTA抗凝,应用流式细胞仪(D2ACSCANTO Ⅱ,BD公司)测定T淋巴细胞亚群(CD3+、CD4+、CD8+)及NK细胞(CD3-CD16+ CD56+) (BD公司单克隆抗体);另外2 mL于取血后1 h内采用离心机,3 000转/min,离心15 min,取上清液,-20℃冰箱保存待检,采用酶联免疫吸附法(ELISA)检测血清白介素-2(IL-2)和白介素-10(IL-10)浓度。
1.3 统计学方法

2 结果
2.1 两组术后VAS评分比较
两组术后8、12、24、48 h VAS评分差异均无统计学意义(P>0.05),见表4。
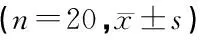

组别术后8 h术后12 h术后24 h术后48 hA组2.3±0.62.2±0.62.0±0.31.9±0.7B组2.3±0.52.1±0.51.9±0.51.8±0.5
2.2 两组T细胞亚群和NK细胞的变化
与T0相比,两组T1、T2时点CD3+、CD4+、CD4+/CD8+及NK细胞明显降低(P<0.05),在T3时点已经恢复至T0水平。两组比较:A组T1时点CD3+、CD4+、CD4+/CD8+及NK细胞均高于B组(P<0.05);T2、T3时点CD3+、CD4+、CD4+/CD8+及NK细胞两组差异均无显著性(P>0.05),见表5。

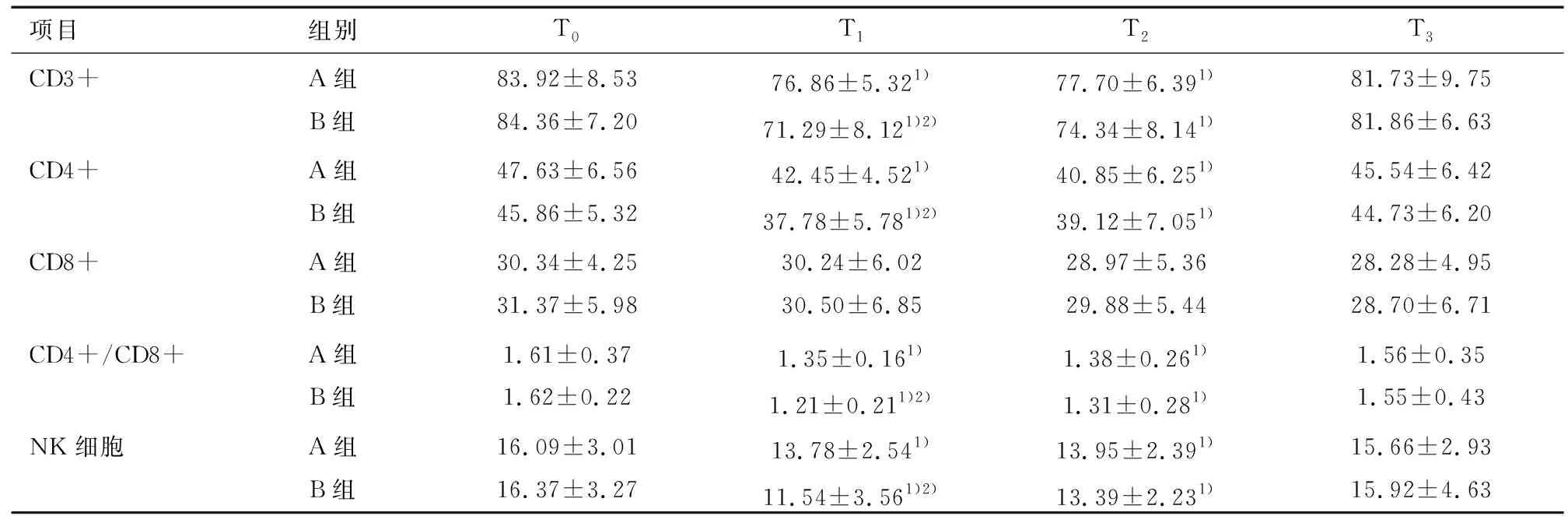
项目组别T0T1T2T3CD3+A组B组83.92±8.5384.36±7.2076.86±5.321)71.29±8.121)2)77.70±6.391)74.34±8.141)81.73±9.7581.86±6.63CD4+A组B组47.63±6.5645.86±5.3242.45±4.521)37.78±5.781)2)40.85±6.251)39.12±7.051)45.54±6.4244.73±6.20CD8+A组B组30.34±4.2531.37±5.9830.24±6.0230.50±6.8528.97±5.3629.88±5.4428.28±4.9528.70±6.71CD4+/CD8+A组B组1.61±0.371.62±0.221.35±0.161)1.21±0.211)2)1.38±0.261)1.31±0.281)1.56±0.351.55±0.43NK细胞A组B组16.09±3.0116.37±3.2713.78±2.541)11.54±3.561)2)13.95±2.391)13.39±2.231)15.66±2.9315.92±4.63
注:与T0比较,1)q=4.101,7.77,3.865,8.08,3.885,6.14,3.781,6.121,3.613,5.945,5.058,6.74,3.437,4.642,3.503,3.77;P<0.05。与A组比较,2)q=3.627,4.025,3.276,3.241,P<0.05
2.3 两组IL-2和IL-10浓度变化
与T0比较,A组T2血清IL-2浓度降低(P<0.05),T2血清IL-10浓度升高(P<0.05),B组T1、T2血清IL-2浓度降低,T2血清IL-10浓度升高(P<0.05);组间比较,A组T1血清IL-2浓度明显高于B组(P<0.05),见表6。
3 讨论
研究证明肿瘤复发转移与围术期细胞免疫功能抑制有关[5]。其中手术麻醉以及疼痛引起的应激反应被认为是围手术期免疫抑制的主要原因之一,主要通过内源性阿片类物质、下丘脑、垂体、肾上腺激素和儿茶酚胺的分泌和释放,抑制体内的细胞免疫功能和NK细胞活性[6]。有研究表明,良好围术期镇痛可以有效抑制手术应激反应而减轻机体免疫抑制及肿瘤转移敏感性[7],本研究两组均采用相同配方的术后静脉自控镇痛方式,镇痛药物选择免疫抑制较轻的地佐辛[8-9],有效降低术后疼痛对免疫功能的影响,术后4、8、12、24 h记录VAS评分两组差异均无统计学意义(P>0.05),避免了术后镇痛水平差异对本研究的干扰。

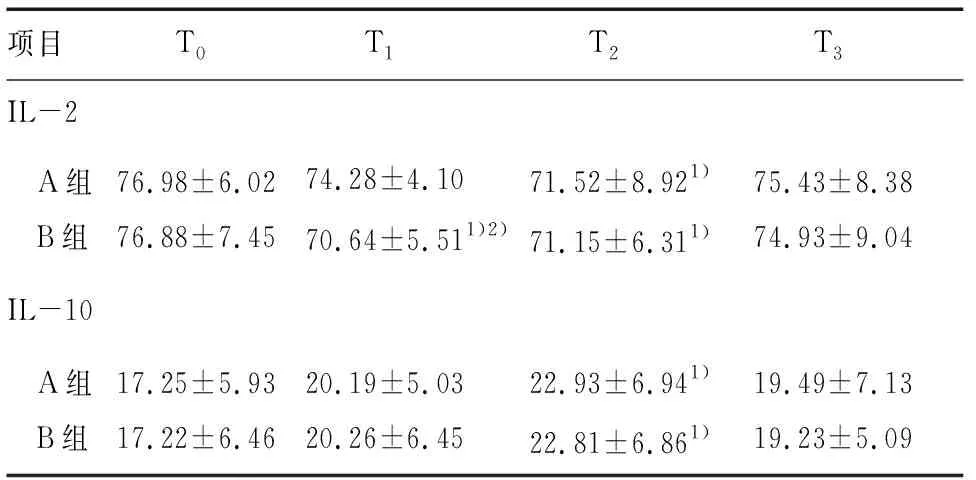
项目 T0 T1 T2 T3IL-2 A组 B组76.98±6.0276.88±7.4574.28±4.1070.64±5.511)2)71.52±8.921)71.15±6.311)75.43±8.3874.93±9.04IL-10 A组 B组17.25±5.9317.22±6.4620.19±5.0320.26±6.4522.93±6.941)22.81±6.861)19.49±7.1319.23±5.09
注:与T0比较,1)q=3.873,3.921,3.557,4.023,4.011;P<0.05。与A组比较,2)q=3.353,P<0.05
目前国内研究证实,麻醉深度对机体免疫功能也有影响[10],过浅的麻醉可导致患者应激性增加,进而通过上述机制导致免疫功能抑制,过深的麻醉可抑制患者的心血管功能、可导致患者术后脑功能障碍[11],因此,临床上一般将麻醉深度维持在适当水平。目前认为BIS可以持续和可靠地反映镇静药物麻醉作用状况,并同步定量反映患者的镇静程度[12]。因此,本研究在相同外科医生以及麻醉医生实施手术麻醉,不仅可以排除手术、麻醉医生技术水平差异对机体免疫功能的影响,同时运用BIS监测仪将麻醉深度控制在同一水平,基本上也可排除因麻醉深度不同导致的患者免疫抑制水平上的差异。
目前认为,T淋巴细胞在机体抗肿瘤免疫中发挥重要作用[13],其中CD3+分子是代表T细胞的特征标志,具有免疫监视和体液调节免疫功能,CD4+分子可起到辅助机体免疫功能,可促进免疫应答和诱发IV 型超敏反应;CD8+分子可抑制抗体合成与分泌,CD4+/CD8+比值的降低,提示机体免疫功能处于抑制或紊乱状态,是疾病严重程度和预后不良的指标。NK细胞是机体抗肿瘤防御功能的主要免疫细胞, 具有广谱的杀伤肿瘤细胞功能。本研究发现,两组患者术毕即刻CD3+、CD4+水平以及CD4+/CD8+ 比值和NK细胞水平下降到最低, 术后1天略有提高,但与术前水平的差异有统计学意义(P<0.05) , 在术后3天, 两组在NK 细胞水平和CD4+、CD8+分类上都开始恢复到术前水平,说明手术麻醉应激有较强的短暂免疫抑制作用[14],免疫抑制作用程度随着术后应激反应逐渐减弱而减轻。本研究还发现在术毕即刻时间点全凭静脉组CD3+、CD4+水平以及CD4+/ CD8+比值和NK细胞水平明显高于静吸复合组,两者差异有统计学意义,这提示了术中保持相同的麻醉深度,全凭静脉麻醉组对患者免疫抑制程度更轻。国内有研究表明与七氟醚比较,异丙酚能更好地控制应激反应,保护细胞免疫功能,与本研究结果一致[15]。以前有研究证明,肝癌患者采用静吸复合全麻与全凭静脉麻醉相比,免疫抑制程度更轻[16],可能与肝病患者易引起静脉麻醉药体内蓄积有关,而吸入麻醉药多以原型经肺排除,因此导致结果不相一致。
Th细胞是根据功能分类的一个T细胞亚群, 主要分为Th1细胞与Th2细胞两种,Th1/Th2细胞的平衡与肿瘤的免疫相关[17]。其中Th1细胞主要分泌IL-2,Th2细胞主要分泌IL-10,通过测定IL-2和IL-10的浓度的比值可以间接反映Th1/Th2细胞的平衡。本研究提示与麻醉前比较,全凭静脉组术后1天血清IL-2浓度降低,静吸复合组术毕、术后1天血清IL-2浓度均降低,两组术后1天血清IL-10浓度均有升高,两组比较,全凭静脉组术毕血清IL-2浓度明显高于静吸复合组,这间接提示全凭静脉麻醉促进Thl细胞向Th2细胞漂移作用较弱[18],能更好地抑制手术应激反应,进一步证明全凭静脉麻醉组对患者免疫抑制程度更轻。
综上所述,控制在相同麻醉深度下全凭静脉麻醉与静吸复合麻醉对乳腺癌根治术后细胞免疫功能都具有一定抑制作用,但全凭静脉麻醉的免疫抑制程度更轻,能更好地缓解手术对机体造成的应激反应程度,但机体免疫功能影响因素众多,在临床上仍需继续研究。
