针对不同并发症糖尿病患者使用胰岛素泵的护理方法总结
2018-07-13黄金香梁瑶梦梁金花
高 凤 黄金香 梁瑶梦 梁金花
1.广东省湛江市第二人民医院内分泌科,广东湛江 524023;2.广东省湛江市第二人民医院肿瘤内科,广东湛江 524023;3.广东省湛江市第二人民医院消化内科,广东湛江 524023
[关健词] 胰岛素泵;低血糖;糖尿病并发症;护理
糖尿病患者的血糖控制一直是内分泌学科的一大难题[1]。随着生活水平的提高,生活物质的丰富,血糖更加难以控制。随之而出现的糖尿病并发症严重威胁着人类健康[2]。近年胰岛素泵的使用使血糖的控制更加方便和有效,副作用更少。其原理是模拟人体胰岛素分泌的特点,24使用外源性胰岛素对机体进行补充,达到降糖效果[3]。它可以减少患者皮下分次注射胰岛素的痛苦,同时血糖更加稳定。对此而相应的护理要求更加严格,在血糖监测,配带及使用胰岛素泵的护理方面要求我们更加精细及全面。我院在针对不同并发症的糖尿病患者使用胰岛素泵的护理方面进行了总结研究,效果明显,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年9月~2017年9月本院住院已确诊糖尿病并使用胰岛素泵患者96例,诊断标准符合1999年WHO标准的1型及2型糖尿病诊断标准。入选患者随机分为实验组及对照组,其中实验组49例,对照组47例。实验组男25例,女24例,平均年龄(61.6±13.4)岁,其中单独并发末梢神经病变10例,单独并发视网膜病变9例,单独并发肾病7例,酮症酸中毒患者3例,合并有2种以上并发症者20例。对照组男25例,女22例,平均年龄(61.2±12.8)岁,其中单独并发末梢神经病变9例,单独并发视网膜病变8例,单独并发肾病8例,酮症酸中毒患者2例,合并有2种以上并发症者20例。两组患者在年龄、性别、体重、病程及病情、并发症、家族史等方面差别无统计学意义。
1.2 方法
置泵方法:置泵前做好置泵的准备物品[4],包括胰岛素泵、管道、储药器、棉枝、酒精、3M胶布等。检查电池电源是否有电,提前6h取出胰岛素于室温下放置,避免气泡产生[5]。置泵前给患者做好心理辅导,取得患者及家属的配合。充入胰岛素,完成连接,设置好餐前及基础用量后,排出气泡,置入针头。置泵选择部位是脐周5cm无皱处,如有皮肤破损等情况可换于手臂,大腿等其他地方[6]。最后予3M胶布固定。置泵完成后,交代患者相关的注意事项。定期观察局部有无红肿,出血,渗漏,管道脱落;定时监测血糖;注意防止污染,伤口感染。每5~7天更换注射部位[7]。
对照组:无需根据患者特定并发症选择注射部位及注意事项,给予常规糖尿病饮食、糖尿病教育、护理等措施。定时监测血糖并追踪患者情况。
实验组:予按总结置泵的护理方法针对不同并发症糖尿病患者进行置泵护理。(1)糖尿病末梢神经病变。糖尿病末梢神经病变初期会有骚痒,感觉异常等临床表现,严重时可发展为糖尿病足甚至需要截肢。由于患者的感觉迟钝,容易造成局部皮肤的挤压伤[8],所以手臂,大腿内侧等位置均不适合进行置泵,我们置泵时选择脐周5cm左右的地方,注意针口周围的皮肤有无破损,抓痕等,如果有皮肤异常,则需要避开,予止痒膏涂抹患处,对于置泵后胶布过敏情况,予以更换敷贴及氯雷他定等药物口服抗过敏[9]。对于情况严重的患有糖尿病足的患者,建议患者做下肢的保健操,足部按摩等理疗。嘱患者注意皮肤的保护,部份患者喜欢用热水袋取暖,由于感觉迟钝造成烫伤,又可以继发感染,后果严重,我们在护理时应格外注意,时常检查患者皮肤的健康状况,随时评估患者的运动,感觉功能,检查足背动脉搏动以及监测其置泵后血糖情况。同时教会患者的自我保护,提高其生活自理能力,包括穿着宽松的袜子,修剪趾甲莫过短等等[10]。(2)糖尿病视网膜病。视网膜病变严重的患者,生活自理能力差,血糖缺乏管理,易出现低血糖及高血糖。置泵前,首先要进行患者的健康教育[11],由于对胰岛素泵的不了解,患者可能会出现抗拒情绪,对于长期血糖控制不好的患者,更难以接受一些新生的事物,他们会质疑胰岛素泵到底有没有效,会不会有其他并发症的出现,如果发生的故障要怎么办。他们的理解力,沟通能力,心理承受能力均较差。我们在讲解时,要注意语调,语速,多一份耐心和责任心。让患者了解到在日常生活中要做些什么去配合胰岛素泵的治疗,定期监测血糖,避免低血糖及高血糖。使患者完全掌握胰岛素泵的应用,理解能力差的患者要交代好他的陪护人员。(3)糖尿病围手术期。术前患者容易出现应激情况,血糖容易升高,在严密监测血糖的同时,调整胰岛素的用量[12],术前禁食患者更容易出现低血糖,必要时停用胰岛素泵。而应激反应严重,血糖短期内升高,可予胰岛素加量。术后可进食患者往往血糖升高,要注意胰岛素加量。白内障手术患者配合眼药水滴眼。心胸外科大手术患者则需要配合营养支持根据血糖情况应用胰岛素泵治疗。根据患者手术部位调整胰岛素泵的置泵位置,并保证其管道通畅,胶布敷料完整。(4)糖尿病肾病。糖尿病肾病患者注意饮食的控制,糖尿病饮食同时优质蛋白饮食[13]。总热量按碳水化合物55%~60%,蛋白质15%~20%,脂肪25%~30%配比分配。肾小球有损害患者,蛋白质摄入量应当下调至0.6g/ (kg·d)。以动物蛋白摄入为主。做到定时,定量。需要血液透析患者,保护血管造瘘口,避免胰岛素泵与造瘘口于同侧手臂。透析对患者血糖有一定影响,在透析前后严密监测血糖情况,低血糖患者迅速补充食物或糖份,高血糖患者增加胰岛素泵的胰岛素用量。(5)急性并发症糖尿病酮症酸中毒。由于胰岛素泵模拟人体生理性的胰岛素分泌,以固定的时间输出固定的胰岛素达到控制血糖的目的。餐前餐后血糖平稳,而且不受体位改变影响,患者可自由活动。由于糖尿病酮症酸中毒属于急性的严重并发症。护理要需要①严密监护患者血糖、神志变化及基本生命征[14]。②确保胰岛素泵的输注准确,无管道堵塞,针头脱落,电池电量充足。③鼓励患者多饮水,增加排尿,便要注意床位干爽,潮湿环境易造成穿刺针口部位感染。及时巡查管道情况,做好交接班及记录。
1.3 评价方法
分别于置泵前及置泵2周后监测两组患者空腹血糖、餐后2h血糖;置泵后两组患者低血糖发生例数,统计低血糖发生率,对比两组情况。统计治疗后两组患者意外事件发生例数,统计两组意外事件发生率,对比两组意外事件发生率。
1.4 统计学方法
用SPSS16.0统计分析软件进行分析,两组间比较用t检验,数据用(±s)表示,率的比较用χ2检验,以(%)表示,P<0.05为差异有统计学意义。
表1 两组患者治疗前后空腹及餐后2h血糖比较(±s,mmol/L)

表1 两组患者治疗前后空腹及餐后2h血糖比较(±s,mmol/L)
注:治疗后对比各指标*P<0.05;治疗后对比各指标△P<0.01
组别 n 空腹餐后2h治疗前 治疗后 t P 治疗前 治疗后 t P实验组对照组49 47 11.346 5.167 0.006△0.0291*12.689 4.168 0.003△0.0384*tP 10.9±7.0 10.7±8.3 1.498 0.157 6.2±2.5 8.9±2.8 5.667 0.028*13.2±7.8 14.1±7.6 1.833 0.261 8.2±3.1 12.2±3.9 6.541 0.016*
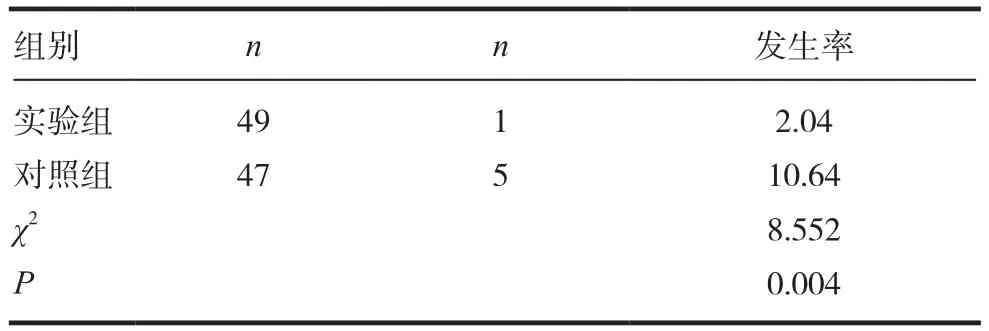
表2 两组患者治疗后低血糖发生率比较(%)
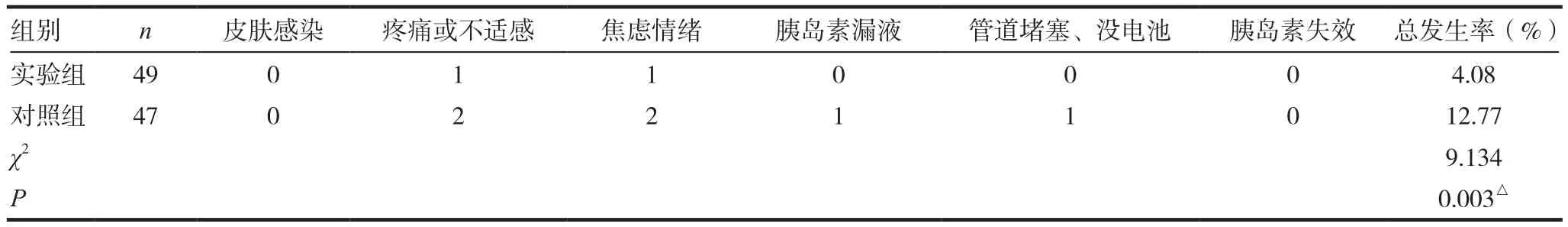
表3 两组患者治疗后意外事件发生率比较
2 结果
2.1 空腹及餐后2h血糖
实验组患者治疗后空腹血糖为(6.2±2.5);餐后2h血糖为(8.2±3.1),较对照组差异有统计学意义(P<0.05)。表明治疗后实验组空腹血糖及餐后2h血糖控制均优于对照组。实验组护理效果更佳。见表1。
2.2 低血糖发生率
治疗后实验组低血糖发生例数为1例,发生率为2.04%,对照组发生5例,发生率为10.64%,两组比较,差异有统计学意义(P=0.004,P<0.01)。表明实验组护理低血糖的发生率更低。见表2。
2.3 意外事件发生率
实验组意外事件疼痛或不适感和焦虑情绪各发生1例,总发生率为4.08%;对照组为疼痛或不适感2例,焦虑情绪2例,胰岛素漏液1例,管道堵塞、没电池1例,总发生率为12.77%,P为0.003,两组差别有显著性意义。表明实验组意外事件发生率远较对照组更低。见表3。
3 讨论
糖尿病的治疗任重而道远,胰岛素泵的出现为我们的治疗开启了方便之门。它模拟人体的生理分泌特点,可以随时机动地调节胰岛素的用法用量,非常方便、快捷、有效[15]。而它本身也存在一定问题,如对患者文化和接受理解能力有一定要求,对患者依从性有要求,同时要严格监控血糖,患者注意保护胰岛素泵等。这就要求我们在护理上更进一步保证患者安全用药,合理带泵。
本研究中,我们分别针对了糖尿病末梢神经病变,糖尿病视网膜病变,糖尿病肾病,糖尿病围手术期及急性的糖尿病酮症酸中毒的患者用胰岛素泵时的护理情况,进行了个体化护理。比如神经病变患者我们要保护皮肤、保证循环供血;肾病患者要保护造瘘口;围手术期要根据手术需要增加或减手胰岛素泵用量;酮症酸中毒患者抢救途中要加强监护及监测血糖,保证胰岛素的用药不间断。
经过我们的总结对策进行护理,患者的空腹血糖及餐后2h血糖更优,低血糖及意外事件的发生率更低。因此,针对不同并发症的个体化护理可以使患者更安全地用药,最大限度地发挥胰岛素泵的“人工胰腺”作用[16],更好地控制血糖。
