外周血端粒长度与非小细胞肺癌临床特征的相关性分析
2018-07-13石万萍李桂香
石万萍 李桂香
兰州大学第二医院伽马刀科,甘肃兰州 730000
肺癌每年新发病例约70.5万,死亡病例约56.9万[1]。其中,NSCLC占肺癌总人数的80%~85%,大约75%的NSCLC患者在确诊时已为晚期(Ⅲ~Ⅳ期)[2],错失了最佳手术时机[3],导致NSCLC的生存率低、死亡率高,因此,肺癌的早期诊断、合理治疗是延长NSCLC生存期,减少死亡率的有效措施之一。本文选取兰州军区兰州总医院2016年3~10月期间经病理证实的NSCLC患者70例,进行端粒长度与NSCLC病理类型、临床分期、吸烟情况、年龄、KI-67等因素的分析比较。
1 资料与方法
1.1 一般资料
选取兰州军区兰州总医院2016年3~10月期间经气管镜活检或穿刺活检,病理为腺癌、鳞癌、大细胞癌等NSCLC患者70例,男56例,女14例,男女比例为4∶1。年龄27~83岁,平均(59.4±8.7)岁,采集患者清晨空腹外周静脉抗凝全血2mL,-80℃冰箱保存备用;同时收集相关病例资料,主要包括姓名、病理诊断、性别、年龄、TNM分期、细胞核相关抗原(nuclear associated antigen ,Ki-67)阳性细胞数表达水平等。同时,选取同期在兰州军区兰州总医院体检中心健康体检者40例为对照组,其中男32例,女8例,男女比例为4:1,平均年龄(59.1±5.2)岁,采集患者清晨空腹外周静脉抗凝全血2mL,-80℃冰箱保存备用。
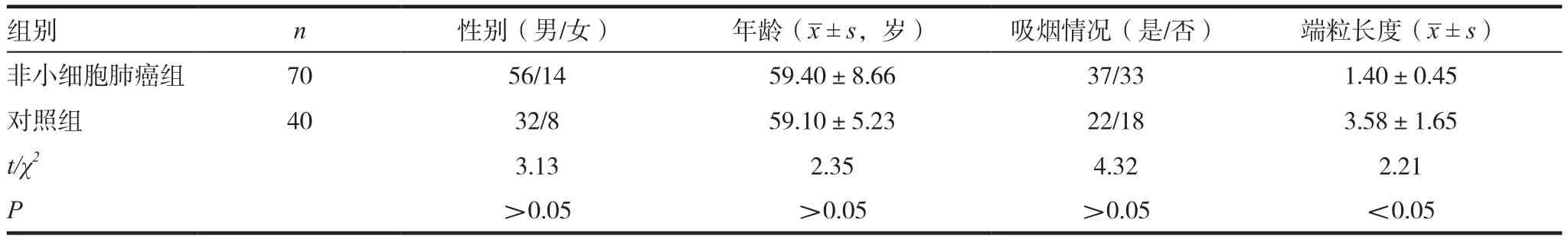
表1 非小细胞肺癌组与健康对照组年龄、性别的比较
1.2 外周血端粒长度的测定
应用 Super Real Pre Mix Plus(SYBR Green)实时荧光定量试剂盒对每个样本分别进行端粒Tel和单拷贝基因36B4扩增,两个基因均做4个重复管,扩增完成后, ABI(7500)实时荧光定量 PCR仪自带分析软件可以分析得到所测样品的荧光起始循环数(Ct值)。根据Ct值计算该样本的相对端粒长度。计算原理参照曹东维[4]和Richard M.Cawthon[5]计算原理,每经过1个循环扩增,PCR 产物量增加翻倍,端粒与单拷贝基因的比率及T/S比率为ΔCt=Ct目的基因-Ct内参基因,ΔΔCt=ΔCt样本-ΔCt内参,以2-ΔΔCt表示外周血端粒长度。根据此公式可计算出每个样本的相对T/S值,该值与样品 DNA 的RTL相对应。
1.3 其他检查指标
肿瘤TNM分期参照国际肺癌研究协会2009年制定非小细胞肺癌TNM分期(第7版)分期标准,转移情况依据影像学(CT或MR)检查结果。
1.4 统计学分析
采用统计学软件SPSS19.0版对数据进行统计分析,计量资料以()表示,两两比较采用t检验,多组计量资料比较采用F检验,计数资料以百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 NSCLC患者与对照组年龄、性别上的比较
在年龄、性别、吸烟等方面,肺癌组与对照组比较,差异无统计学意义(P>0.05),可以进行相关指标的比较,同时,肺癌组外周血端粒长度较对照组明显缩短,差异有统计学意义(P<0.05)。见表1。
2.2 两组间吸烟情况对外周血RTL的影响
肺癌组与对照组吸烟人数分别为37、22例,吸烟组均较不吸烟组外周血端粒长度明显缩短,差异有统计学意义(P<0.05)。见表2。
表2 吸烟对外周血端粒长度的影响(±s)

表2 吸烟对外周血端粒长度的影响(±s)
吸烟情况 肺癌组 对照组n 端粒长度 n 端粒长度吸烟 37 1.28±0.39 22 2.53±1.01不吸烟 33 1.53±0.47 18 4.58±1.87 t 2.43 6.25 P<0.05 <0.05
2.3 两组间年龄对外周血端粒长度的影响
将肺癌组与对照组以年龄>60岁与年龄≤60岁进行分组,两组进行比较,比较结果如下表3所示,年龄>60岁的群体端粒长度均短于年龄≤60岁群体,经统计学分析,差异有统计学意义(P<0.05)。见表3。
表3 年龄对端粒长度的影响(± s)
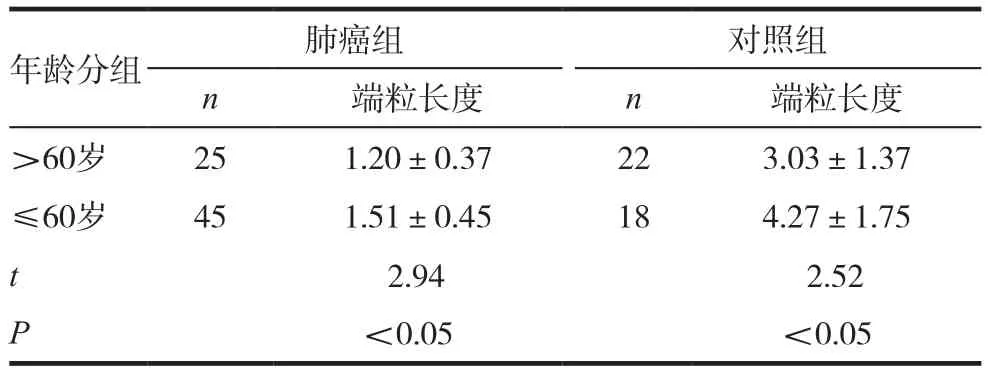
表3 年龄对端粒长度的影响(± s)
年龄分组 肺癌组 对照组n 端粒长度 n 端粒长度>60岁 25 1.20±0.37 22 3.03±1.37≤60岁 45 1.51±0.45 18 4.27±1.75 t 2.94 2.52 P<0.05 <0.05
2.4 不同临床分期非小细胞肺癌患者端粒长度的比较
根据国际肺癌研究协会2009年制定非小细胞肺癌TNM分期(第7版)标准,将NSCLC患者分为Ⅰ、Ⅱ、Ⅲ、Ⅳ期,Ⅰ+Ⅱ期为早期,Ⅲ+Ⅳ期为晚期,分别对早、晚期患者外周血RLT进行比较,由表4可以看出:经统计学分析,临床分期越晚端粒相对长度越短,差异有统计学意义(P<0.05)。
2.5 非小细胞肺癌端粒长度与肺癌的原发灶、淋巴结转移情况及远处转移情况的比较
参照国际肺癌研究协会2009年制定非小细胞肺癌TNM分期(第7版),对NCSLC组进行TNM分期,原发灶大小、淋巴结转移情况及远处转移情况分别与外周血端粒长度进行分组比较,原发灶(T)越大,端粒长度缩短越明显,原发灶与端粒长度呈负相关,差异有统计学意义(P<0.05)。而淋巴结转移情况(N)及远处转移情况(M)均与端粒长度不相关,差异有统计学意义(P<0.05)。见表5。
表4 不同分期非小细胞肺癌组端粒长度的比较(±s)

表4 不同分期非小细胞肺癌组端粒长度的比较(±s)
分期 n 端粒长度早期(Ⅰ+Ⅱ) 17 1.64±0.37晚期(Ⅲ+Ⅳ) 53 1.32±0.45 t 2.64 P<0.05
表5 端粒长度与NSCLC的TNM分期比较(±s)

表5 端粒长度与NSCLC的TNM分期比较(±s)
注:临床分期参照国际肺癌研究协会2009年制定非小细胞肺癌TNM分期(第7版)
临床特征 n 端粒长度 F P原发灶大小 70 14.19 <0.05 T1 11 1.82±0.33 T2 21 1.63 0.33 T3 22 1.15±0.29 T4 16 1.15±0.47淋巴结转移情况 70 1.31 >0.05 N0 14 1.55±0.53 N1 16 1.44±0.45 N2 25 1.27±0.38 N3 15 1.41±0.45远处转移情况 70 2.78 >0.05 M0 41 1.43±0.40 M1 29 1.36±0.51
2.6 端粒长度与Ki-67进行相关性分析
根据病理报告单统计非小细胞肺癌组Ki-67阳性细胞数表达水平,分组与端粒长度进行相关性分析,其中7例在病理检查时未做Ki-67阳性细胞数检查,故总病例数为63例。 Ki-67阳性细胞数表达水平越低,端粒长度越长,经统计学分析,端粒长度与Ki-67阳性细胞数表达水平呈负相关,差异有统计学意义(P<0.05)。见表6。
3 讨论
目前临床上 NSCLC 早期诊断困难,缺乏有效的早期诊断生物标志物,大部分NSCLC发现时已为晚期(Ⅲ+Ⅳ期),因此,提高 NSCLC 早期诊断率非常重要,特别是发现一种或多种无创或微创的检测手段。其次,NSCLC做为一种常见的、多发的恶性肿瘤,诊断金标准主要依靠病理活检,但是在临床工作中,我们经常遇到一些肺部占位患者,因占位部位较深,穿刺难度大,距离支气管较远,无法行穿刺活检或气管镜下活检,获取明确的组织病理结果难度大,确定肿瘤的良恶性困难。
表6 端粒长度与Ki-67相关性分析(±s)

表6 端粒长度与Ki-67相关性分析(±s)
Ki-67 n 端粒长度 F P Ki-67≤30% 21 1.68±0.49 12.47 <0.05 30%<Ki-67<60% 27 1.31±0.21 Ki-67≥60% 15 1.04±0.45
本研究中,通过对肺癌组、对照组分别行外周血端粒长度测定,两组进行比较,结果:肺癌组外周血RTL较对照组明显缩短差异有统计学意义(P<0.05)。本研究结果与闫振富等[6]研究结果,基本一致。谭善娟等[7]用Q-PCR 法检测145例肺癌患者、145名正常对照和145名焦炉工人外周血基因组DNA 端粒长度,研究结果显示:肺癌组外周血RLT明显短于对照组、职业暴露组外周血RTL明显短于肺癌组、对照组,随着端粒的逐渐缩短,肺癌的危险性增加。再一次证实:外周血端粒长度可作为非小细胞肺癌的早期效应标记物。但是,目前端粒长度测定的方法多样,虽然Q-PCR法可以测定大样本的端粒长度,但是每个实验室操作方法欠统一,结果无法行多中心比较。应用端粒长度的测定能否进行肺癌高危人群的筛查及肺癌的早期诊断,还需大样本的观察、研究。
端粒长度及端粒酶的活性在肿瘤细胞及正常体细胞中的差异,使其可能成为天然有效的抗肿瘤治疗靶点[8]。本研究中发现外周血端粒长度在肺癌组较对照组明显缩短,差异有统计学意义(P<0.05)。年龄大于60岁人群端粒长度较小于60岁人群端粒缩短,经统计学分析,差异有统计学意义(P<0.05),说明在肺癌、高龄患者中端粒缩短表现更突出,靶点更明确。其次,本研究中发现端粒长度与肿瘤原发灶大小(T)呈负相关,原发灶越大,端粒缩短越明显,而与淋巴结转移(N)及远处转移情况(M)均不相关,临床分期越晚,端粒缩短越明显,而我们知道NSCLC临床分期越晚,预后越差,本研究也发现临床分期越晚,端粒长度越短,差异有统计学意义(P<0.05)。由此可以推断端粒长度在肿瘤发生、发展中呈动态变化,在肿瘤发生前期由于端粒逐渐缩短,从而诱导基因突变、重组等分子事件的发生,导致肿瘤发生[9];肿瘤发生后,由于肿瘤细胞的快速增殖,端粒酶逐渐被激活,维持端粒在一个相对稳定的长度。随着肿瘤的逐渐进展,打破了端粒相对稳定的长度,端粒长度继续进行性缩短。如何使端粒维持在一个相对稳定的长度以及端粒的相对稳定长度范围是多少,是我们将来面临的难题[10]。由于端粒、端粒酶与NSCLC的发生、发展密切相关,端粒长度的测定或端粒酶活性过度表达可能成为NSCLC治疗的新靶点。通过有效机制延长端粒长度或增加机体端粒酶的活性,从而抑制肿瘤细胞的增殖状态,破坏肿瘤细胞的无序性生长,为肿瘤的治疗提供新的途径[11]。
Ki-67是一种应用广泛的肿瘤细胞标记物,它出现于细胞有丝分裂周期的G1后期、S、G2、M期,可以间接代表肿瘤细胞的增殖活性,反映肿瘤的恶性程度[12-13]。有研究报道Ki-67与肿瘤细胞的生长速度、患者的预后密切相关[14]。Ki-67阳性细胞数高表达提示肿瘤增殖迅速,患者预后不良,生存时间较短,它可作为判断肺癌生存期的一个独立的指标[15]。本研究中将Ki-67阳性细胞数与端粒长度进行相关性的分析发现,随着Ki-67阳性细胞数比率逐渐升高,端粒长度逐渐缩短,经统计学分析,差异有统计学意义(P<0.05)。因此,我们猜测端粒的长度可能与NSCLC的恶性程度、预后、生存期相关。
由于端粒长度与NSCLC患者的恶性程度及预后密切相关,通过对端粒长度的检测判断患者的预后,对于晚期、术后或放化疗后易复发的NSCLC患者,可以通过辅助放化疗来提高无进展生存期及总生存期,提高生活质量,减少死亡率。通过对端粒长度的动态监测,可以将传统方法(包括手术、放化疗等)治疗后患者分为易复发组和不易复发组,对易复发的高危患者及时给予放化疗,减少复发及转移机率,提高疾病无进展生存期及总生存期;而对于不易复发患者,则不采用辅助放化疗,从而减少放化疗带来的毒副反应,也可以减少治疗费用,节约医疗成本,实现个体化精准治疗模式。但是,目前针对端粒长度与NSCLC预后风险的相关性报道较少,且NSCLC的预后与患者体质、免疫力、治疗的方式等多种因素相关,端粒长度与NSCLC的预后是否相关,还需要多中心、大样本的研究、随访。本研究因研究时间短,暂未对该组患者进行生存期随访及预后分析。
近年来,已有大量研究表明端粒长度与肿瘤、衰老、心血管、老年痴呆及遗传等相关性疾病密切相关,端粒长度及端粒酶备受关注,它可能将作为一种潜在的新型肿瘤标志物或分子治疗靶点。但是,端粒长度检测技术复杂、多样,目前虽已发现可通过外周血提取DNA,应用Q-PCR法行大样本人群的检测,但各个实验室检测标准不统一,检测结果相差较大,难以进行横向多中心的比较[14];其次,由于端粒长度受到机体氧化应激、基础疾病、吸烟史、年龄以及外界环境刺激等多种因素的影响,如何排除这些因素后,进行端粒长度的变化与肿瘤的相关性分析,还需要更加深入研究与探索[16]。所以,将端粒长度与端粒酶应用于肿瘤筛查、治疗、预后分析等方面,可能还需要很长时间。相信在不久的将来,随着端粒检测技术的不断发展和完善,人们对肿瘤发病机制的逐渐深入了解,端粒长度或端粒酶或许可能成为非小细胞肺癌治疗的新靶点或新型肿瘤标记物,为肿瘤高危人群的筛查、肿瘤治疗及预后预测提供更好的依据。
