腹腔镜右半结肠癌根治术患者术后生存质量及远期疗效观察*
2018-07-07崔磊鹿梅朱英
崔 磊 鹿 梅 朱 英
(青岛市胶州中心医院 1医保科 2胃肠外科 山东青岛 266300)
结肠癌是临床常见的恶性肿瘤,其发病率居常见恶性肿瘤的第3位[1]。近年来有报道证实左、右半结肠癌胚胎起源不同,右半结肠癌较左半结肠癌预后更差,且随着老龄化进程的加快,右半结肠癌发病率有增长趋势[2]。腹腔镜根治术作为早期右半结肠癌主要的治疗方法,其安全性和有效性已有报道[3-4],如何改善患者术后生活质量成为目前的研究热点。另外,临床对腹腔镜手术远期预后的认识尚有争议,有学者提出腹腔镜结肠癌根治术中有肿瘤种植风险、影响远期预后[5]。为此,本研究纳入180例右半结肠癌患者作为研究对象,分析腹腔镜右半结肠癌根治术的应用价值,现报告如下。
1 资料与方法
1.1 一般资料 纳入2009年3月至2012年3月本院住院治疗的180例右半结肠癌患者作为研究对象,随机分为两组,每组各90例。观察组中男性58例,女性 32 例;年龄(50.22±13.87)岁;TNM 分期:Ⅰ期30例,Ⅱ期48例,Ⅲ期12例;分化程度:高分化26例,中分化46例,低分化18例;大体病理类型:溃疡型50例,隆起型26例,浸润型14例。对照组中男性 64 例,女性 26 例;年龄(51.04±12.91)岁;TNM 分期:Ⅰ期38例,Ⅱ期44例,Ⅲ期8例;分化程度:高分化20例,中分化54例,低分化16例;大体病理类型:溃疡型48例,隆起型32例,浸润型10例。两组性别、年龄、肿瘤分型、分期及分化程度差异均无统计学意义(均P>0.05)。本次研究经医院伦理委员会审核批准,所有患者均签署知情同意书。
1.2 纳入与排除标准 纳入标准[6]:(1)术前均经结肠镜检查,并取活组织行病理检查确诊;(2)均行右半结肠癌根治术;(3)年龄18~80岁。排除标准:(1)严重的肝肾功能不全者;(2)合并有多发肿瘤、已发生远处转移和广泛器官粘连者;(3)精神障碍者。
1.3 手术方法
1.3.1 观察组 患者取截石位,行全身麻醉,脐孔穿刺置入腹腔镜镜头,建立气腹,维持气腹压力12~15 mmHg,在脐左5 cm处做12 mm戳孔,作为主操作孔,另分别在右下腹、左右上腹锁骨中线各置入5 mm Trocar作为辅助孔[7]。入腹探查明确肿瘤位置和大小,明确淋巴结转移情况,沿肠系膜血管投影打开结肠系膜,进入Toldt’s间隙,夹闭并离断回结肠、右结肠血管及结肠中血管右支,清扫根部淋巴结。在胃网膜弓外离断胃结肠韧带,清除幽门下淋巴结,切开后腹膜,沿结肠外侧和腹后壁游离升结肠,根据肿瘤大小在脐孔下做3~5 cm小切口,根据无瘤原则切除右半结肠,做回肠横结肠端-端吻合。小切口均用塑料薄膜保护,将标本沿小切口拖出,冲洗腹腔、放置引流管,关腹。
1.3.2 对照组 患者取平卧位,行全身麻醉,做17~24 cm上腹部正中切口,依次切开皮肤和皮下组织,逐层开腹,探查腹腔明确肿瘤位置、大小及与周围组织解剖关系后,暴露预切除肠段,由内向外游离结肠系膜,结扎并离断回结肠动静脉、右结肠动静脉及结肠中血管右侧支血管[8],清扫淋巴结,游离完成后用切割吻合器切断肠管,移除病灶,行端-端吻合,冲洗腹腔,放置引流管,逐层关腹。
1.4 观察指标 记录两组患者手术时间、术中出血量、淋巴结清扫数、术后肛门首次排气时间及术后住院时间,观察两组术后并发症发生情况。采用消化病生存质量指数(gastrointestinal quality of life index,GLQI)评估手术前1 d和术后3个月时患者生存质量,GLQI包括自觉症状、生理功能、精神心理状态及生活社会状态4个维度,共36个条目[9],根据Likert 5级评分法,每项0~4分,得分越高,生存质量越好。术后进入随访,院外随访以电话和入院复诊形式开展,每月电话随访2~3次,患者每3个月入院复诊1次。观察记录患者5年生存情况,无进展生存和总生存率。
1.5 统计学方法 选用SPSS 19.0统计学软件对数据进行处理。计量资料以()表示,组间比较行 t检验;计数资料以[n(%)]表示,组间比较行 χ2检验;5年生存状态采用Kaplan-Meier生存曲线描述,组间比较行Log-rank检验。检验水准α=0.05,以p<0.05为差异有统计学意义。
2 结 果
2.1 两组手术基本情况比较 观察组术中出血量、术后肛门首次排气时间及术后住院时间均少于对照组,差异均有统计学意义(均p<0.05)。两组手术时间和淋巴结清扫数目差异均无统计学意义 (均P > 0.05)。 见表 1。
2.2 两组术后并发症发生率比较 观察组发生10例并发症、发生率为11.11%,对照组发生26例并发症、发生率为28.89%,两组并发症总发生率差异有统计学意义(p<0.05)。见表2。
表1 两组手术基本情况比较()

表1 两组手术基本情况比较()
组别 手术时间/min 术中出血量/mL 淋巴结清扫数/枚 术后住院时间/d 术后肛门首次排气时间/d观察组(n=90) 120.28±26.51 105.43±40.39 15.52±2.87 7.82±2.27 2.45±1.21对照组(n=90) 126.34±30.72 174.36±52.28 16.03±3.02 9.14±3.35 3.38±1.68 t 1.417 9.898 1.161 3.095 4.261 P 0.158 0.000 0.247 0.002 0.003
表3 两组生存质量比较(分,)
与术前1 d比较,#p<0.05;与观察组比较,*p<0.05。
组别 时间 自觉症状 生理功能 精神心理状态 生活社会状态 总分观察组(n=90) 术前 1 d 45.32±10.14 13.57±5.51 10.32±4.11 7.78±2.65 76.69±13.02术后 3 个月 62.28±9.45# 21.13±5.02# 16.80±4.64# 12.25±3.05# 115.39±10.13#对照组(n=90) 术前 1 d 46.08±9.97 13.23±5.16 9.76±3.83 8.13±3.02 79.05±12.84术后 3 个月 56.34±10.19#* 17.74±5.08#* 15.58±4.91# 11.64±3.13# 104.43±9.66#*
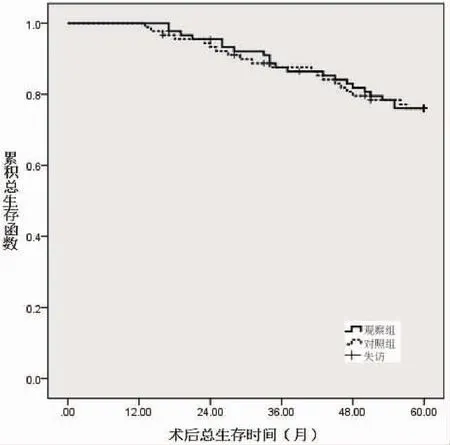
图1 两组术后总生存函数比较

图2 两组术后无进展生存函数比较
2.3 两组生存质量比较 观察组术后3个月时自觉症状、生理功能及GLQI总分均高于对照组,差异均有统计学意义(均p<0.05),两组术后3个月时精神心理状态和生活社会状态评分差异均无统计学意义(均P>0.05)。 见表3。
2.4 两组随访结果 观察组失访3例,死亡11例,总生存66例,无进展生存60例;对照组失访5例,死亡11例,总生存64例,无进展生存62例。两组总生存率和无进展生存率差异均无统计学意义(Log-rank χ2=0.004、0.276,P=0.947、0.599)。 见图1及图2。
3 讨 论
腹腔镜利用腔镜放大效果,能清晰辨别解剖结构,有助于对结肠系膜和血管进行准确处理,在腹腔镜结肠癌根治术中,注重肿瘤组织的完整切除和操作的无接触原则,并将结肠癌肿瘤清扫范围内可疑的转移淋巴结彻底清扫,以保障肿瘤根治性效果。与开腹手术相比,腹腔镜结肠癌根治手术具有切口小、创伤少、对腹腔干扰少的特点,这对减轻组织损伤具有重要意义,腹腔镜结肠癌根治术促进术后患者早期恢复的效果也已有报道[10-11],本研究显示观察组术后肛门首次排气时间和住院时间均较对照组缩短,与既往报道一致。感染是右半结肠癌术后常见的并发症[12],腹腔镜手术切口小,有利于缩短术后创面愈合时间,减轻疼痛,避免长期卧床而增加肺部感染发生率。另外,吻合口漏是因术后感染和吻合口张力过大导致的严重并发症[13-14],延长术后康复时间,影响生活质量。本研究中两组均采取加固缝合吻合口措施,并裸化吻合口周围系膜,这对降低吻合口漏发生率、改善术后生存质量具有重要意义。
GLQI指数是用于评估消化道疾病患者生存指标的专用量表,对评估右半结肠癌患者术后生存质量具有较高的准确性和可行性[15],本研究采用GLQI指数观察两组患者术后生活质量,发现观察组优于对照组,这可能与腹腔镜技术缩短术后恢复时间、减轻术后疼痛及降低并发症发生率有关。但两组术后精神心理和社会状态评分无差异,这可能是因两组术后均接受综合化疗和心理护理所致。
目前,临床对腹腔镜右半结肠癌争议焦点在于其远期预后,腹腔镜右半结肠癌根治术中被肿瘤细胞污染的腹腔镜器械反复进出切口,可能增加肿瘤切口种植和癌细胞脱落风险[16-17],造成术后复发率增加,影响远期预后生存率。但本研究显示两组术后5年无进展生存率和总生存率均无差异,提示腹腔镜可获得与开腹手术相当的远期预后,这可能是因本研究遵循无瘤处理原则,彻底清扫了淋巴结,并将肿瘤及周围组织整块切除。术中通过塑料薄膜保护切口,减少手术器械与肿瘤接触挤压,从而减少肿瘤种植机会。因而,本次研究认为腹腔镜右半结肠癌术中规范手术操作,有助于降低局部复发风险,保证与开腹手术相当的远期预后。
综上所述,腹腔镜右半结肠癌手术有助于改善患者术后近期生存质量,有利于患者术后康复,但远期生存情况未发现与开腹手术有差异,需要今后进一步更大样本的研究证明。
[1]汪建平.重视结直肠癌流行病学研究[J].中国实用外科杂志,2013,33(8):622-624.
[2]杨景文,张庆怀,刘彤.右半与左半结肠癌临床特征变化研究及预后分析[J].中国实用外科杂志,2014,34(9):866-870.
[3] YUN J A, YUN S H, PARK Y A, et al.Oncologic outcomes of single-incision laparoscopic surgery compared with conventional laparoscopy for colon cancer[J].Annals of Surgery,2016,263(5):973.
[4]戴卫星,蔡国响.腹腔镜直肠癌手术的争议与进展[J].实用肿瘤杂志,2016,31(3):212-218.
[5]史经汉,谷振光,李永传.腹腔镜及传统结肠癌根治术术中指标及预后的比较[J].中国普通外科杂志,2013,22(10):1367-1369.
[6]陈建新,乔建国.Ⅱ~Ⅲ期老年结肠癌患者行根治手术辅助化疗的预后分析[J].实用癌症杂志,2015,30(6):853-855.
[7]中华医学会外科学分会腹腔镜与内镜外科学组.腹腔镜结直肠癌根治手术操作指南(2008版)[J].中华胃肠外科杂志,2009,12(3):310-312.
[8]王国森,周建平,盛伟伟,等.手辅助腹腔镜、腹腔镜辅助和开腹结直肠癌手术近期疗效的比较[J].中国医科大学学报,2017,46(2):126-130.
[9]黄进堂,王少勇,张忠民,等.单孔腹腔镜与传统多孔腹腔镜直肠癌根治术的效果比较[J].广东医学,2016,37(3):389-392.
[10]万伯顺,陈跃宇,史佩东,等.腹腔镜与开腹低位直肠癌根治术的疗效对比[J].结直肠肛门外科,2015,21(1):24-28.
[11] MARANGOS I P, BUANES T, RSOK B I, et al.Laparoscopic resection of exocrine carcinoma in central and distal pancreas results in a high rate of radical resections and long postoperative survival[J].Surgery,2012,151(5):717.
[12]杨卫华,高愫,张松柏.全结肠系膜切除术在腹腔镜辅助右半结肠癌根治术中的应用[J].中国微创外科杂志,2015,15(4):318-320.
[13]吴昕,林国乐,邱辉忠,等.腹腔镜右半结肠癌根治术后吻合口瘘的原因分析及对策[J].中华胃肠外科杂志,2017,20(6):671-673.
[14] BOYCE S A, HARRIS C, STEVENSON A, et al.Management of low colorectal anastomotic leakage in the laparoscopic era:more than a decade of experience[J].Diseases of the Colon&Rectum,2017,60(8):807.
[15]韩保俊,胡晋太.腹腔镜联合输尿管镜保胆取石术50例疗效观察及生存质量分析[J].医学理论与实践,2013,26(11):1410-1412.
[16]秦长江,李全营,傅侃达,等.腹部无辅助切口腹腔镜直肠癌根治术的应用体会[J].中华胃肠外科杂志,2014,17(5):486-488.
[17]王振军.腹腔镜左半结肠癌根治术存在的争议[J].中华胃肠外科杂志,2017,20(6):639-640.
