左半结肠癌与右半结肠癌的临床特征及预后影响因素分析*
2018-07-07周广英
周广英
(山东省立第三医院普通外科 山东济南 250031)
结肠癌是消化系统常见恶性肿瘤,解剖学以脾曲为界分为左半结肠癌 (left-sided colon cancer,LCC)和右半结肠癌(right-sided colon cancer,RCC)。近年来有研究指出RCC和LCC胚胎起源不同,这造成形态学和生理学功能的差异[1],但目前临床对LCC和RCC预后的认识还存在争议[2-3]。为进一步对比分析LCC和RCC的临床特点和影响预后的危险因素,本研究纳入本院2010年7月至2012年7月180例结肠癌患者作为研究对象并进行回顾性分析,了解不同部位肿瘤的临床特点与预后差异,现报告如下。
1 资料与方法
1.1 一般资料 纳入2010年7月至2012年7月本院180例结肠癌患者作为研究对象,其中LCC 98例,RCC 82例。此次研究经本院伦理委员会批准,所有患者均签署知情同意书。纳入标准:均经腹腔镜根治术手术病理证实为结肠癌。排除标准:(1)结肠癌复发患者;(2)合并有其他原发性恶性肿瘤者;(3)局部手术切除者。
1.2 研究方法 收集LCC组(n=98)和RCC组(n=82)患者基本资料,如性别、年龄及体重指数(body mass index,BMI)、首发症状、肿瘤分期、分化程度、肿瘤直径及形态、病理分型、淋巴结转移、癌胚抗原(carcinoembryonic antigen,CEA)、血清糖类抗原19-9(carbohydrate antigen 19-9,CA19-9)及术后治疗情况。术后进入随访,院外每1个月电话联系两次,嘱患者每3~6个月入院复诊1次,记录RCC和LCC患者术后5年生存率,采用Logistic多因素分析其影响因素,肿瘤分期根据美国癌症联合委员会推荐标准执行[4],分化程度参照简明三级分级法[5],高分化:肿瘤细胞处于G1期,接近正常发源组织,恶性程度低;中分化:肿瘤细胞处于G2期;低分化:肿瘤细胞G3、G4期,与正常组织区别大,分化差、恶性程度高。术后辅助化疗适应症:①参照AJCC第7版结肠癌肿瘤分期标准[6],术后病理证实为Ⅱ~Ⅲ期患者;②肿瘤切缘阳性;③中低分化患者,发生神经和脉管浸润者。予以FOLFOX化疗:第1 d,静脉滴注奥沙利铂85 mg/m2,2 h滴完,静滴亚叶酸钙400 mg/m2,2 h滴完;第1~2 d,静滴5-氟嘧啶400 mg/m2,以600 mg/m2,持续静滴22 h,每2 w为1个治疗周期,共12周期。
1.3 统计学方法 选用SPSS 19.0统计学软件对数据进行处理。计量资料以()表示,组间比较行 t检验;计数资料以[n(%)]表示,组间比较行 χ2检验;多因素采用Logistic分析;术后生存情况采用Kaplan-Meier生存曲线描述,组间比较采用Logrank χ2检验。以p<0.05为差异有统计学意义。
2 结 果
2.1 两组患者基本资料比较 两组患者性别差异有统计学意义(p<0.05),两组年龄、BMI水平差异均无统计学意义(均P>0.05)。见表1。
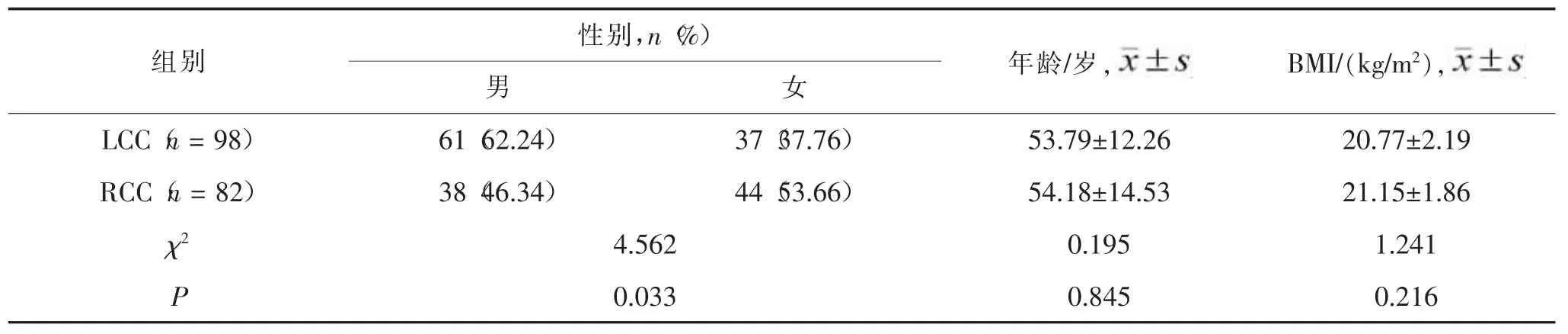
表1 两组患者基本资料比较
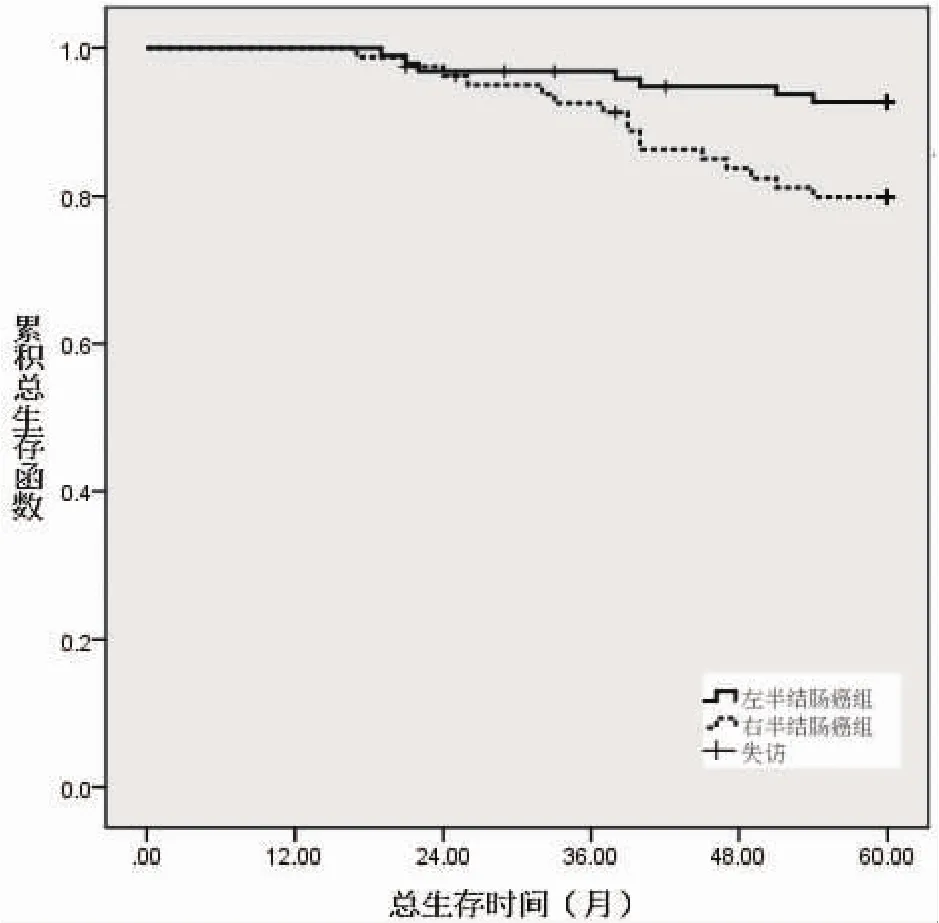
图1 两组术后5年生存函数比较
2.2 两组患者临床病理资料比较 两组首发症状、肿瘤分期、分化程度差异均有统计学意义(均p<0.05),余项目差异均无统计学意义(均P>0.05)。见表2。
2.3 两组5年生存情况比较 两组术后随访5年。LCC组失访3例、死亡7例、生存88例,总生存率为89.80%;RCC组失访2例、死亡16例、生存率为64例,生存率为78.05%。RCC组术后5年生存率低于LCC组,差异有统计学意义 (Log-rank χ2=6.228,P=0.013)。 见图 1。
2.4 结肠癌预后多因素分析 首先对两组不同预后患者各项指标进行单因素分析,结果显示死亡组与存活组在肿瘤分期、位置、分化程度、CEA、淋巴结转移及术后化疗方面差异均有统计学意义 (均p<0.05),见表3。将单因素分析有统计学意义的指标赋值后纳入Logistic多因素分析模型,结果显示肿瘤分期、分化程度、淋巴结转移及术后化疗是影响患者预后的独立因素(均p<0.05),肿瘤位置并非影响结肠癌预后的独立因素(P>0.05),见表4。
3 讨 论
LCC和RCC分别起源于胚胎后肠和胚胎中肠[7],这使得LCC和RCC具有不同的形态学、生理学及代谢特点。LCC包括结肠脾曲、降结肠及乙状结肠部位的肿瘤,此处肠腔小、肠壁厚,以储存大便为主要功能[8],其内容物干结,因而临床临床多以便血和大便习惯性改变为首发症状,且多伴有梗阻;而RCC肠腔较大,肠壁薄易扩张,主要参与肠道内水分吸收和粪便固化[9],临床多以腹痛、腹胀为首发症状,而少见梗阻。

表2 两组患者临床病理资料比较
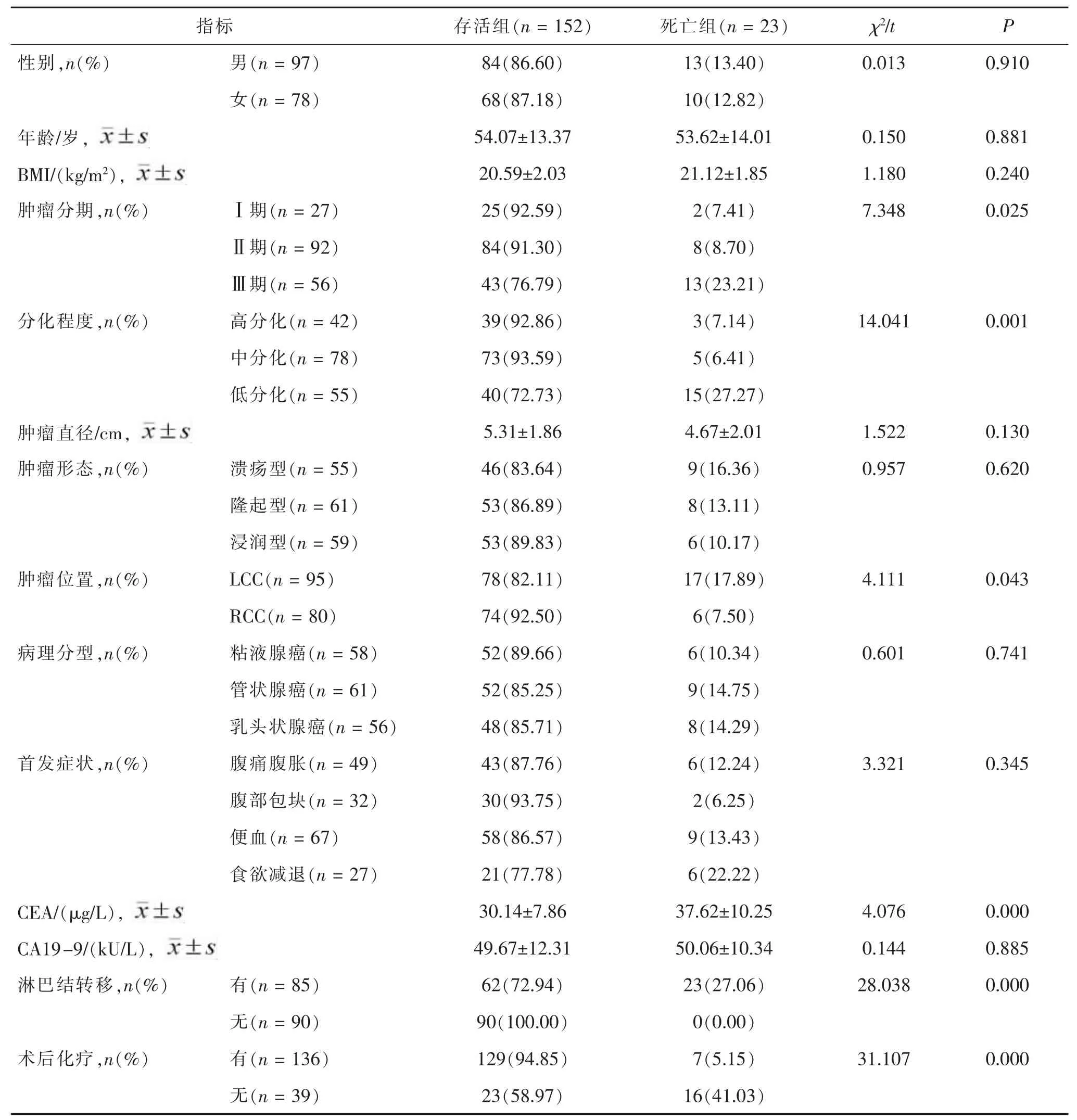
表3 结肠癌不同预后患者单因素分析
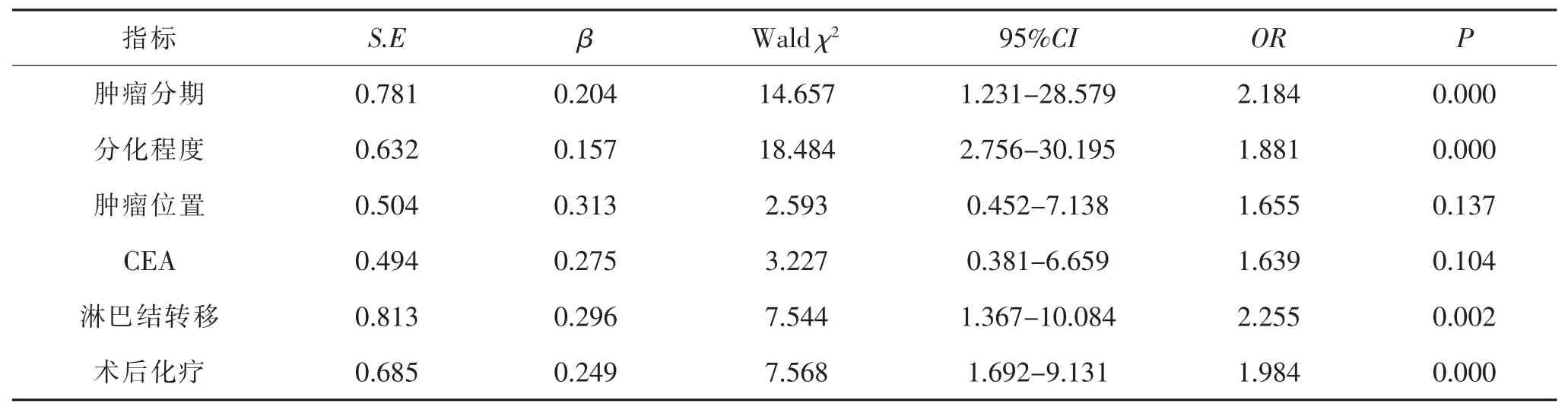
表4 结肠癌预后多因素分析
本研究显示不同部位结肠癌发病率存在性别差异,其中男性以LCC多见,而女性以RCC多见,这可能与女性胆固醇代谢有关,女性激素的分泌影响胆固醇代谢,造成胆汁酸吸收代谢紊乱[10],使RCC好发于女性。但目前临床对RCC与LCC发病率的性别差异尚未有定论,其具体的发病机制与性别的关系也尚未完全阐明,有待今后进一步深入研究。本研究还显示,与LCC比较,RCC病理分期更高,分化程度更低,这与左右半结肠癌不同的组织解剖结构有关,RCC血管和淋巴管供应较LCC更丰富[11],这增加了肿瘤转移风险。此外,这可能与左、右半结肠对肿瘤细胞的敏感性和接触致癌物的先后顺序及持续时间有 关[12]。 胡 俊 杰 等[13]也 认 为 右 半 结 肠 癌 有 更 高 的TNM分期,肿瘤侵袭能力更强,与本文结论相符。从生物学角度分析,微卫星不稳定性多见于RCC[14],使其具有更高的BRAF基因突变率和表皮生长因子受体表达率[15],这可能是RCC具有更差的肿瘤分化和预后的原因。本研究结果显示RCC患者5年远期生存率低于LCC组,与上述报道一致。
为进一步分析RCC和LCC对患者术后5年生存率的影响,本研究利用Logistic多因素分析模型探讨影响患者预后的独立危险因素,结果显示肿瘤位置并非患者远期预后的独立因素,Mroczkowski等[16]研究也显示Ⅰ期左右半结肠癌患者预后无差异,而Ⅲ~Ⅳ期LCC和RCC患者预后差异有统计学意义,提示不同部位结肠癌患者预后还受肿瘤分期等因素影响,Ⅱ~Ⅲ期患者肿瘤已累及附近淋巴结,较Ⅰ期患者浸润程度更深,术后更易发生复发转移,本研究也显示分期、分化程度、淋巴结转移及术后化疗是影响患者预后的独立因素。但本研究纳入对象均接受腹腔镜根治术,因而纳入对象未包含Ⅳ期患者,可能使统计结果产生偏差,这有待今后扩大样本量范围以改进。
综上所述,左右半结肠癌具有不同的临床病理特点,RCC预后较LCC更差,临床应根据其生物学特点进行个体化治疗,以获得更好的疗效。
[1]徐建明.从左右半结肠癌的生物学差异谈结直肠癌[J].中华肿瘤杂志,2016,38(5):397-400.
[2] BRULA S Y, JONKER D J, KARAPETIS C S, et al.Location of colon cancer (right-sided versus left-sided) as a prognostic factor and a predictor of benefit from cetuximab in NCIC CO.17[J].European Journal of Cancer,2015,51(11):1405-1414.
[3]高显华,于冠宇,刘鹏,等.左半结肠癌与右半结肠癌临床病理特征及预后的比较[J].中华胃肠外科杂志,2017,20(6):647-649.
[4]姚宏伟,吴鸿伟,刘荫华.美国癌症联合委员会第八版结直肠癌分期更新及其“预后和预测”评价体系[J].中华胃肠外科杂志,2017,20(1):24-27.
[5]杨创勃,段海峰,贾永军,等.能谱CT定量评估结肠癌分化程度[J].中国医学影像学杂志,2016,24(3):208-211.
[6]EDGE S B, BYRD D R, COMPTON C C,et al.AJCC c ancer staging manual[M].7th ed.New York:Springer,2010.
[7]姚海英,刘晓蕾,王炜,等.113例左右半结肠癌的生存分析[J].肿瘤学杂志,2012,18(9):696-699.
[8]宫金伟,刘春富.经脐单孔腹腔镜左半结肠癌根治术的临床应用[J].结直肠肛门外科,2013,19(6):355-358.
[9] ZHANG J,LENG J H,QIAN H G,et al.En bloc pancreaticod uodenectomy and right colectomy in the treatment of locally advanced colon cancer[J].Diseases of the Colon&Rectum,2013,56(7):874-880.
[10]杨景文,张庆怀,刘彤.右半与左半结肠癌临床特征变化研究及预后分析[J].中国实用外科杂志,2014,34(9):866-870.
[11]张清,黄润生,崔磊,等.不同部位结肠癌患者临床病理特征与生存状况研究[J].中国现代医学杂志,2016,26(19):85-88.
[12]YAHAGI M,OKABAYASHI K,HASEGAWA H,et al.The worse prognosis of right-sided compared with left-sided colon cancers:a systematic review and meta-analysis[J].Journal of GastrointestinalSurgery,2016,20(3):648-655.
[13]胡俊杰,周志祥,梁建伟,等.左、右半结肠癌患者临床病理特点及预后差异分析[J].中华医学杂志,2015,95(28):2268-2271.
[14]姚云峰,陈楠,杜长征,等.Ⅱ期结肠癌组织中微卫星不稳定状态及其与患者预后的关系[J].中华普通外科杂志,2017,32(2):145-148.
[15]邓小英,惠二京,李招发.大肠癌疗效及预后预测生物标志物的研究进展[J].胃肠病学和肝病学杂志,2013,22(5):393-395.
[16] MROCZKOWSKIP,SCHMIDT U, SAHM M,etal.Prognostic factors assessed for 15096 patients with colon cancer in sta-g es I and II[J].World Journal of Surgery,2012,36(36):1693-1698.
