腹腔镜结肠切除术在轻症结直肠穿孔诊治中的应用
2018-07-05彭吉祥梁顺宇
彭吉祥 梁顺宇
广州市第一人民医院胃肠外科(广州 510180)
结直肠穿孔多因憩室炎或肿瘤梗阻所致,随着人口老龄化,结直肠憩室炎及肿瘤发病率上升,结直肠穿孔亦有明显上升趋势[1]。结直肠内细菌多,穿孔常并发严重感染,病情变化快,依据损伤控制性原则,急诊常行穿孔修补或结肠造口分流处理。不切除结直肠穿孔原发病灶肠道存在再次穿孔及延误肿瘤诊治风险。影像技术的发展及腔镜探查实施,结直肠穿孔早期确诊率有明显提高[2-5],给结直肠穿孔患者行肠切除争取了时间和机会,而在患者生命体征稳定,病情允许条件下行病变肠道切除是目前公认标准诊疗模式[6]。
腹腔镜结直肠外科手术技术发展迅速,当前腔镜肠切除已成为常规手术,技术发展给结直肠癌穿孔诊治提供了新的选择。目前文献对结直肠穿孔诊治报道多集中于探查及穿孔修补、腹腔冲洗引流[6-10],急诊行腔镜病变肠段切除的研究尚未见报道,但从腔镜在结直肠外科的应用现状[11-13],我们推测腔镜肠切除是可预期的有效诊疗选择。为此,我们对我院收治的行病变肠段切除手术的轻症结直肠穿孔患者,进行回顾性研究,以探讨腹腔镜技术应用于轻症结直肠穿孔行肠切除治疗的可行性,为结直肠穿孔患者的腔镜诊治提供临床实证,供读者评鉴。
1 资料与方法
1.1 一般资料 我院2006年6月至2016年6月共收治357例结肠直肠穿孔患者。轻症患者纳入标准为起病时间<48 h,术前生命体征平稳,腹膜炎体征较轻,ASA分级为Ⅰ-Ⅱ级,术中麻醉记录生命体征平稳者。符合上述标准的61例结直肠穿孔行肠切除患者被纳入本研究,其中28例接受开腹手术治疗,10例经腹腔镜探查后转开腹手术(归为开腹手术组),23例行腹腔镜手术。
1.2 方法 两组患者均采取气管插管全身麻醉。全部患者术中均采取了病变肠段切除治疗。依据患者个体情况一期吻合加保护性回肠造瘘,或近端结肠造瘘、远端封闭术。一期吻合者术中均有结肠灌洗清洁肠道。开放组患者采取传统的剖腹探查术。腹腔镜手术组:观察孔位于脐下,主操作孔设置在右下腹部(右半结肠穿孔则主操作孔位于左上腹),造瘘的位置为辅助操作孔位置,依据手术操作方便及三角原则选择增加另外辅助操作孔1~2个。
1.3 观察指标 比较两组患者的手术时间、术中出血量、术中输血量、ICU监护时间、术后死亡人数、伤口感染人次、术后住院时间、术后并发症病例数。
1.4 统计学方法 数据采用SPSS 22.0统计学软件进行处理,其中符合正态分布的计量资料采用x±s表示,组间比较采用独立样本t检验,两组患者的并发症发生率比较则采用Pearson相关分析,P<0.05为差异具有统计学意义。
2 结果
2.1 一般资料比较 两组患者在性别、年龄、体质指数(BMI)、ASA分级等方面差异均无统计学意义(P>0.05)。见表1。
2.2 两组在术中输血量、术后ICU监护时间、住院费用比较 与开腹组相比,腹腔镜组手术失血量少、术后住院时间短、伤口感染率低,但手术时间偏长,差异有显著性。见表2。
2.3 术后近期并发症比较 开放组25例患者发生并发症,腔镜组14例患者发生并发症。两组均无死亡病例。见表3。
3 讨论
自腹腔镜在结直肠外科应用至今已经历30余年的发展,与开腹手术相比,安全性具可比性,而腔镜的微创,粘连少,恢复快优势明显[11-13]。尤其是腔镜在顽固性粘连性肠梗阻及复杂性复发克罗恩病的诊治的应用,说明腔镜在胃肠道手术中已近乎无禁区[14-15]。由于结直肠穿孔的突发和炎症重,病情复杂变化快等因素,腔镜在该领域仍多停留在探查、穿孔修补和造瘘分流阶段,在国内尚未查询到有针对结直肠穿孔行肠切除的专题研究报道。这显然与结直肠穿孔病情允许下需行病变肠段切除的诊疗指南标准不相符。
表1 两组一般资料比较Tab.1 Characteristics of 61 patients with colorectal perforation treated by OP or LP ±s
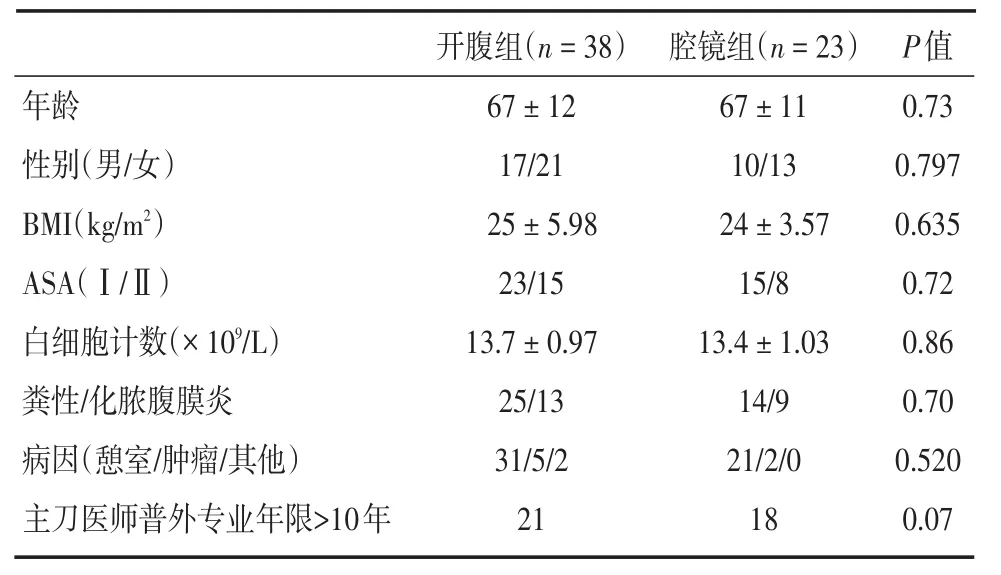
表1 两组一般资料比较Tab.1 Characteristics of 61 patients with colorectal perforation treated by OP or LP ±s
年龄性别(男/女)BMI(kg/m2)ASA(Ⅰ/Ⅱ)白细胞计数(×109/L)粪性/化脓腹膜炎病因(憩室/肿瘤/其他)主刀医师普外专业年限>10年开腹组(n=38)67±12 17/21 25±5.98 23/15 13.7±0.97 25/13 31/5/2 21腔镜组(n=23)67±11 10/13 24±3.57 15/8 13.4±1.03 14/9 21/2/0 18 P值0.73 0.797 0.635 0.72 0.86 0.70 0.520 0.07
表2 两组观察指标比较Tab.2 Outcome of 61 patients with colorectal perforation treated by 0P or LP ±s

表2 两组观察指标比较Tab.2 Outcome of 61 patients with colorectal perforation treated by 0P or LP ±s
手术时间(min)术中出血量(mL)术中输血量(U)ICU 监护(d)术后住院时间(d)住院费用(d)开腹组(n=38)173.5±47.2 200±205 0.8±1.1 2±0.9 10±9.2 31 758±29 283腔镜组(n=23)213.7±65.7 100±165 0.4±0.7 2±0.7 7±5.21 36 243±27 584 P值0.047 0.032 0.270 0.938 0.009 0.673

表3 两组病例术后近期并发症的比较Tab.3 Comparison of postoperative complications in the two groups 例
本研究通过对比轻症结直肠穿孔患者的腔镜肠切除和开腹肠切除临床数据资料,两组手术术中输血情况,术后重症监护时间,术后并发症比较均无统计学差异,但腔镜肠切除组在术中出血量、总的住院天数差异有显著性。印证了笔者对结直肠穿孔患者行肠切除治疗是安全可行的推测;结直肠穿孔患者行腔镜肠切除如文献报道有着微创恢复快的优势[11-13]。文献报道,腔镜经验丰富者更倾向于在结直肠疾病诊治手术方式上偏向腔镜诊治[11],笔者观察到研究中高年资医师同样有着相对丰富的腔镜手术经验,其在结直肠穿孔诊治上同样有着类似的偏向。综上所述,腔镜在结直肠疾病的诊治上安全可行且具微创优势,两组费用上无明显差异,因而腹腔镜肠切除在结直肠穿孔患者诊治上是可取的治疗方式。
本研究结果显示两组病例的手术时间均偏长,且均有术后感染性休克病例发生,表明结直肠穿孔感染严重,病情变化快而相对复杂,即便是轻症患者,仍需谨慎权衡手术彻底性和安全性。
本研究不足之处在于:(1)单中心,病例数较少,结果可能存在偏倚;(2)研究时间跨度大,腔镜技术发展迅速,腔镜优势可能低估,比如腔镜手术时间偏长问题;(3)缺乏患者出院后随诊治疗结果,未能评价远期的疗效,评估手术价值有限。故笔者拟联合多家胃肠中心开展前瞻性研究进一步探讨结直肠穿孔肠切除术式的价值。
[1]SALOMONE D,SANDRA V,ARIANNA B,et al.Pushing the envelope:laparoscopy and primary anastomosis are technically feasible in stable patients with Hinchey IV perforated acute diverticulitis and gross faeculent peritonitis[J].Surg Endosc 2016,30(7):556-566.
[2]KOTHARI K,FRIEDMAN B,GRIMALDI G M,et al.Nontraumatic large bowel perforation:spectrum of etiologies and CT findings[J].Abdom Radiol(NY),2017 ,42(11):2597-2608.
[3]ONUR M R,AKPINAR E,KARAOSMANOGLU A D,et al.Diverticulitis:a comprehensive review with usual and unusual complications[J].Insights Imaging,2017,8(1):19-27.
[4]BOSELLI C,GEMINI A,CIROCCHI R,et al.Is it safe and useful,laparoscopic peritoneal lavage in the treatment of acute diverticulitis of octogenarian patients?A multi-center-retroprospective observational study[J].Aging Clin Exp Res,2017,29(1):83-89.
[5]蒋光富,陈尚武,罗锐.腹腔镜探查技术在结直肠穿孔诊治中的应用[J].锦州医科大学学报,2017,38(1):56-57,73.
[6]CIROCCHI R,AFSHAR S,DI SAVERIO S,et al.A historical review of surgery for peritonitis secondary to acute colonic diverticulitis:from Lockhart-Mummery to evidence-based medicine[J].World J Emerg Surg,2017,12(1):14-37.
[7]王希,袁乐生,刘习红,等.腹腔镜技术在结直肠穿孔患者治疗中对机体应激反应、安全性及近期结局的影响[J].岭南现代临床外科,2017,17(6):669-673.
[8]WALTER E,ANTONIO T.Recent advances in the treatment of colonic diverticular disease and prevention of acute diverticulitis[J].Annals Gastroenterol,2016,29(1):24-32.
[9]李剑辉.腹腔镜手术对结肠穿孔患者疗效及安全性的影响[J].中外医学研究,2016,14(35):17-18.
[10]胡军,宋德鸿,陈立智.自发性结肠穿孔的腹腔镜诊治体会[J].西南国防医药,2017,27(11):1216-1217.
[11]PARKER J M,FELDMANN T F,COLOGNE K G.Advances in laparoscopic colorectal surgery[J].Surg Clin North Am,2017,97(3):547-560.
[12]ABU GAZALA M,WEXNER S D.Re-appraisal and consideration of minimally invasive surgery in colorectal cancer[J].Gastroenterol Rep(Oxf),2017,5(1):1-10.
[13]周才进,许庆文,欧雯婷,等.腹腔镜与开腹全直肠系膜切除术治疗Ⅱ、Ⅲ期直肠癌临床疗效比较[J].实用医学杂志,2017,33(17):2850-2852.
[14]卢新泉,刁德昌,熊文俊,等.腹腔镜技术在顽固性粘连性肠梗阻治疗中的应用[J].实用医学杂志,2017,33(2):253-256.
[15]SEVIM Y,AKYOL C,AYTAC E ,et al.Laparoscopic surgery for complex and recurrent Crohn′s disease[J].World J Gastrointest Endosc,2017,9(4):149-152.
