湖南省157例结核病并发HIV感染患者的特点分析
2018-07-03刘彬彬王珏陈振华余艳艳刘丰平谭云洪
刘彬彬 王珏 陈振华 余艳艳 刘丰平 谭云洪
人类免疫缺陷病毒(HIV)感染导致的人类获得性免疫缺陷综合征(简称“艾滋病”)一直是全球重要的公共卫生问题,同时结核病作为我国重大传染病之一,严重危害人体健康。而HIV感染和艾滋病的流行又是结核病疫情上升的主要原因之一,并且两者相互影响,互为因果,促进相互的病变进展[1-2]。因此,本研究通过对2013—2017年湖南省胸科医院就诊的结核病患者进行HIV感染的筛查,并采用成组设计的病例对照方法,探索结核病并发HIV感染这一群体的相关危险因素及其临床特征,从而为结核病并发HIV感染这一特殊群体患者的防治方案提供可靠的参考依据。
对象和方法
一、研究对象基本情况
1. 研究对象:以湖南省胸科医院为研究现场,以2013—2017年就诊的确诊为结核病的患者为研究对象。
2. 诊断依据:结核病的诊断由临床医生依据《临床诊疗指南:结核病分册》[1]的标准进行综合判定,即通过临床表现、体征、影像学检查、病理学检查、涂片抗酸染色、痰培养和诊断性抗结核药物治疗有效进行诊断。
3. 患者分组:对2013—2017年湖南省胸科医院确诊为结核病的患者进行HIV感染的筛查,HIV初筛为阳性的患者共168例,经HIV确证试验后,结果为不确定的共7例,阴性共4例,最终纳入结核病并发HIV感染的患者157例,作为观察组;同时,从2013—2017年湖南省胸科医院收治的未感染HIV的结核病患者中,采用分层随机抽样方法,即按就诊年份分层,根据每年结核病患者(未感染HIV)的例数占总例数的比例,按照总样本量为200例计算出每年需要抽取的样本例数,再按照随机原则于每年的确诊结核病患者(未感染HIV)中抽取相应例数的样本,共抽取200例结核病患者,作为对照组。
4. 基本情况:两组患者共357例,男258例(72.3%),女99例(27.7%);年龄10~79岁,平均年龄(46±16)岁;职业为农民的患者有286例(80.1%)。
二、研究方法及内容
所有患者HIV抗体初筛检测采用酶联免疫方法(英科新创科技有限公司)进行诊断,HIV初筛阳性患者血清均送往湖南省疾病预防控制中心进行确证试验,确证试验采用免疫印记法。采用成组设计的病例对照研究方法,收集所有纳入对象的基本信息、主诉症状及结核病相关检测项目的结果[涂片、培养、结核抗体和结核感染T细胞斑点试验(T-SPOT.TB)];对观察组和对照组的社会学特征和临床特征进行分析,对不同结核病诊断方法在两组患者中的检测能力进行比较,并分析结核病并发HIV感染的影响因素。
三、质量控制
对照组样本的选取严格按照分层随机抽样的方法来抽取,以最大程度保证对照组样本的代表性;所有相关项目的检验人员都是相关专业人员并且进行过系统正规的培训,严格按照实验室标准操作规程操作,做好相应检验仪器设备的维护保养;每次实验都进行室内质量控制测试,均达到合格的标准。
四、统计学处理
数据采用Excel 2007软件进行双录入并核实;应用SPSS 18.0软件进行统计学分析,单因素分析采用卡方检验,多因素分析采用二分类logistic回归分析,以α=0.05为检验水准。
结 果
一、两组患者的社会学特征分析
单因素分析结果显示,观察组的男性构成比大于对照组,差异有统计学意义;年龄结构、婚姻状况的构成比在两组患者之间差异均有统计学意义。见表1。
二、两组患者的临床特征分析
观察组患者中,主诉症状的发生率由高到低依次为咳嗽、咳痰、发热、颈部肿块等;对照组患者中,主诉症状发生率由高到低依次为咳嗽、咳痰、气促、胸痛等,并且发热、颈部肿块、腹胀、腹痛、胸痛等主诉症状在两组间的差异均有统计学意义。对照组患者中,肺结核、支气管结核的比率大于观察组;观察组患者中淋巴结结核的比率大于对照组,差异均有统计学意义。观察组患者并发梅毒的比率大于对照组,差异有统计学意义。见表2。

表1 社会学特征在两组患者中的比较
三、不同结核病诊断方法对两组患者检测能力的比较
结核抗体、T-SPOT.TB检测在对照组中的阳性检出率高于观察组,差异有统计学意义;其他检测指标差异均无统计学意义。见表3。
四、结核病并发HIV感染影响因素的多因素分析
以疾病分类“对照组=0,观察组=1”为因变量,以单因素分析有统计学意义的变量(性别、年龄、婚姻状况、主诉症状是否有发热、是否有颈部肿块、是否胸痛、是否腹胀、是否腹痛、是否为肺结核、是否为淋巴结结核、是否为支气管结核、是否并发梅毒、结核抗体结果、T-SPOT.TB结果)为自变量,按α入=0.05,α出=0.10的水准,采用向后逐步法进行多因素二分类logistic回归分析进行建模。分析结果显示:年龄段在20~39岁和40~60岁是影响结核病并发HIV感染的危险因素;临床表现为发热、淋巴结结核、并发梅毒感染在结核病并发HIV感染患者中的比率更高;结核病并发HIV感染患者并发支气管结核的比率更低。模型系数总检验结果为χ2=86.88,P=0.000,故logistic回归方程显示差异有统计学意义;在81例结核病患者中,用logistic回归方程预测,有68例为结核病患者,正确率为84.0%(68/81),在72例结核病并发HIV感染患者中,用logistic回归方程预测,有51例为结核病并发HIV感染患者,正确率为70.8%(51/72),总的正确率为77.8%;具体方程变量详见表4。

表2 各类临床特征在两组患者中的比较
注a:部分患者没有做梅毒和乙型肝炎五项检查,观察组梅毒检测总例数为139例,对照组为151例;观察组乙型肝炎五项检查总例数为154例,对照组为194例

表3 不同结核病检测方法对两组患者阳性检出率的比较
注括号内分子代表每种诊断方法的阳性例数,分母代表每种诊断方法的检测总例数;括号外数值为“阳性检出率(%)”;涂片和培养的标本有痰标本、纤维支气管镜吸取物及病理组织等
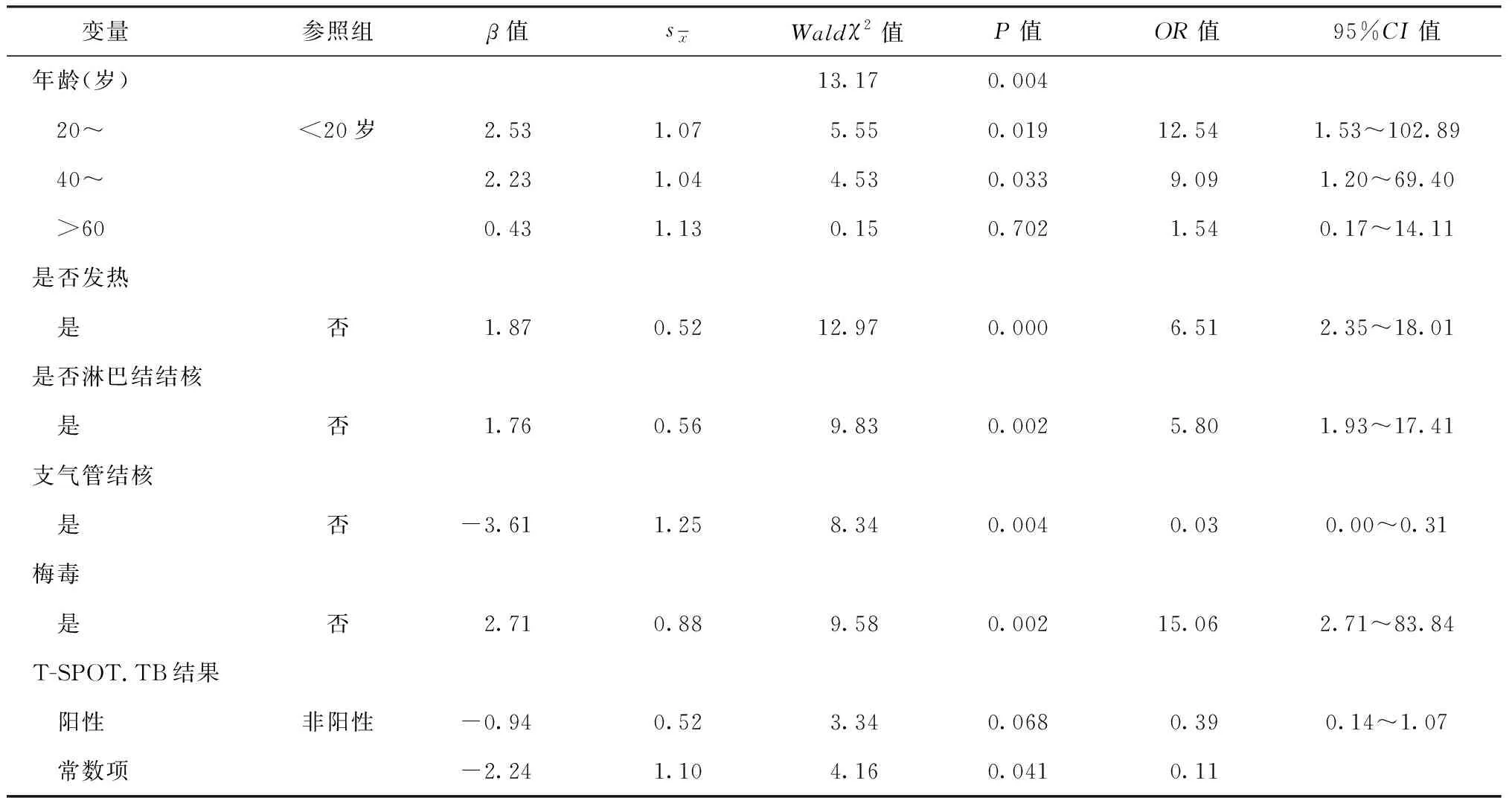
表4 结核病并发HIV感染(相比对照组)影响因素的logistic回归分析
讨 论
在人体抗结核的免疫中,细胞免疫,特别是辅助性T淋巴细胞免疫起主要作用。人体感染结核分枝杆菌后,被巨噬细胞吞噬,产生作用于T淋巴细胞的抗原,使其活化。活化后的T淋巴细胞激活巨噬细胞使其将吞噬的结核分枝杆菌消灭,其中CD4+T淋巴细胞起主导作用。而HIV感染使CD4+T淋巴细胞减少,故患者易感染结核分枝杆菌并播散[3-5]。
logistic多因素分析结果显示,T-SPOT.TB方法对未感染HIV的结核病患者和结核病并发HIV感染患者的阳性检出率上差异无统计学意义,这与国内诸研究结论存在相似性[6-7]。HIV感染使CD4+T淋巴细胞减少,而T-SPOT.TB检测的是当机体再次接触结核分枝杆菌特异性抗原时的记忆性T淋巴细胞产生和分泌的细胞因子γ-干扰素,因此T-SPOT.TB检出阳性率与机体内淋巴细胞的数量和活力有着密切的联系。国内相关研究结果表明[6-7],T-SPOT.TB检测结核分枝杆菌阳性率受体内免疫环境,如CD4+T淋巴细胞计数水平的影响不大,可用于不同CD4+T淋巴细胞计数水平的HIV感染者或AIDS 患者的结核潜伏感染的诊断。因为本研究无法得到每例患者CD4+T淋巴细胞水平的结果,从而无法对CD4+T淋巴细胞水平与T-SPOT.TB检出阳性率进行量化关系的研究,而本次两组患者T-SPOT.TB检出阳性率的分析结果表明,本研究与目前现有的分析结果存在一定程度上的一致性。涂片和培养结核分枝杆菌阳性检出率差异无统计学意义,与预期研究结果不一致,吴桂辉和刘勇[8]指出,在结核病并发HIV感染患者中被吞噬于巨噬细胞内的结核分枝杆菌抗体抗酸性减弱甚至消失,致使常规涂片培养不易检出;而本研究检测结果不一致的原因一方面有可能与不同人员进行实验室操作的干扰有关;另一方面也有可能与患者感染HIV的时间长短有关。因此,对于HIV阳性患者进行结核分枝杆菌潜伏感染的诊断时,建议可采用T-SPOT.TB方法;对于HIV阳性的结核病患者进行实验室诊断时,更倾向于采用结核分枝杆菌培养及分子生物检测相关技术。
本研究结果显示,在20~60岁的结核病患者中发生HIV感染的比率更高。这与诸多研究结果一致[9-10];并且结核病并发HIV感染患者中患有梅毒的比率明显高于未感染HIV的对照组。可能原因是:所有结核病患者的职业分布主要以农民为主,这部分人群不仅是社会主要的劳动生产力,也是社会活动参与及性行为活跃期人群,从而增加感染性传播疾病的风险。因此,应加强对这部分人群进行结核病及艾滋病、梅毒等性传播疾病的健康教育,特别是对其传播途径和预防的宣传教育,做好高危性行为的预防干预。
本研究结果表明,结核病并发HIV感染患者的临床特征主要有以下几项:(1)患者主诉症状除了咳嗽、咳痰还伴随发热、颈部肿块;(2)淋巴结结核多见;(3)支气管结核少见,前两项均与文献报道相符[11-12],故临床医师对咳嗽、咳痰、发热、有颈部肿块的疑似结核病患者,应警惕其并发HIV感染的可能性,及时进行HIV抗体的检测,早发现、早诊断、早治疗,同时对HIV阳性的患者,有长期不明原因发热症状,而无明显肺部症状表现者要高度怀疑淋巴结结核,需及时行CT检查或者淋巴结活检。
由于HIV感染与结核病相互影响、相互作用,对结核病并发HIV感染的诊治带来了一定的困难。医务工作者应该在充分了解其实验室诊断和临床特征的基础上,提高对两种疾病的警惕性,切实有效地做好结核病并发HIV感染这一特殊群体的防治工作。
[1] 中华医学会. 临床诊疗指南:结核病分册. 北京:人民卫生出版社,2005.
[2] Kibret KT, Yalew AW, Belaineh BG, et al. Determinant factors associated with occurrence of tuberculosis among adult people living with HIV after antiretroviral treatment initiation in Addis Ababa, Ethiopia: a case control study. PLoS One, 2013, 8(5): e64488.
[3] Hadadi A, Jafari S, Jebeli ZH, et al. Frequncy and etiology of lymphadenopathy in Iranian HIV/AIDS patients. Asian Pac J Trop Biomed, 2014, 4 (Suppl 1): S171-176.
[4] 张馨赟,蒋卫民,朱小珍,等.人类免疫缺陷病毒感染者CD4+T淋巴细胞计数与结核分枝杆菌共感染的相关性. 中华传染病杂志, 2012, 30(6): 363-367.
[5] Kim JY, Jeong YJ, Kim KI, et al. Miliary tuberculosis: a comparison of CT findings in HIV-seropositive and HIV-seronegative patients. Br J Radiol, 2010, 83 (987): 206-211.
[6] 杨倩婷,朱秀云,单万水,等. 结核酶联免疫斑点试验与抗结核抗体平行检测比较. 中华检验医学杂志,2009,32(8): 895-899.
[7] 付津平,可春梅. T细胞酶联免疫斑点试验与结核抗体平行检测HIV感染/AIDS合并结核感染比较//中国性病艾滋病防治协会,中华医学会热带病与寄生虫学分会,河南省传染病医院,首都医科大学附属北京佑安医院. 第四届全国艾滋病临床影像学术会议暨第二届全国感染及传染影像学最新进展学术会议论文汇编,郑州,2011. 武汉:《放射学实践》编辑部,2011:77-79.
[8] 吴桂辉,刘勇.艾滋病并发结核病诊治中需要关注的问题. 结核病与肺部健康杂志,2017,6(1): 11-15.
[9] 张根友,王纪祥,邹铮,等. 2005—2012 年安徽省结核病流行特征分析. 中华疾病控制杂志,2014,18(6): 504-507.
[10] 何昱颖,雷世光,宋沈超,等. 2010—2014年贵州省肺结核报告患者合并HIV感染状况分析. 中华疾病控制杂志,2016,20(4): 337-340.
[11] 袁静,余卫业,胡毅文,等. 23例艾滋病合并结核病患者的临床特点. 中华结核和呼吸杂志,2004,27(11):767-770.
[12] 金克群. 艾滋病合并肺结核129例临床分析. 中国防痨杂志,2005,27(1):51-53.
