以妊娠剧吐为首发症状的妊娠合并甲亢危象1例
2018-07-02王佳媛于晓辉吴隆琦
王佳媛,于晓辉,吴隆琦
(大连医科大学附属妇产医院 生殖中心,辽宁 大连 116011)
1 临床资料
患者,19岁,因“停经15+3周,恶心呕吐1个月,加重半个月”于2013年1月 29日入大连医科大学附属妇产医院。停经2个月出现恶心呕吐,逐渐加重,无法进食。于大连市瓦房店中心医院间断补液治疗,未见明显好转。近半月呕吐加重,无法进食,伴心悸,尿量极少,无腹泻,体重比孕前下降10 kg。1月28日曾于大连市瓦房店中心医院ICU住院治疗24 h,症状稍缓解,为进一步治疗转入我院。
既往体健,孕1产0,未做甲状腺功能的相关检查。入院时查体:T 37.2 ℃ P 130次/min;BP 110/67 mmHg 神情,对答合理,双肺呼吸音清,心律齐,腹软,移动性浊音阴性,宫底脐耻之间,未及宫缩,四肢活动自如。
辅助检查: 2013年1月28日,大连市瓦房店中心医院ICU:血钾 2.2 mmol/L, 尿酮体(+++) ,给予止吐、补液2500 mL、补钾7.5 g,纠正血离子紊乱。复查:血钾 2.8 mmol/L。
2013年1月29日转入大连医科大学附属妇产医院后急查化验回报:血常规:WBC 7.8×109/L;N 79.2%;Hb 108 g/L;Plt 95×109g/L;K+2.7 mmol/L; Cl-96 mmol/L;Na+138 mmol/L;血气分析:pH 7.38;凝血四项 正常;D-二聚体0.77 μg/mL;尿常规:酮体(+) 蛋白(-);随机血糖 6 mmol/L;心电图:窦性心动过速 P 124次/min。彩超示宫内孕(单活胎)。
入院诊断:妊娠剧吐;妊娠中期;低钾血症。治疗予以I级护理、吸氧、记24 h尿量、禁食水,对症支持治疗。入院12 h体温变化范围:37.5~39 ℃;脉搏:130~180次/min;血压 120~110/80~70 mm/Hg。留置导尿尿量2000 mL。
2013年1月29日至1月30日患者的血常规变化如表1所示。
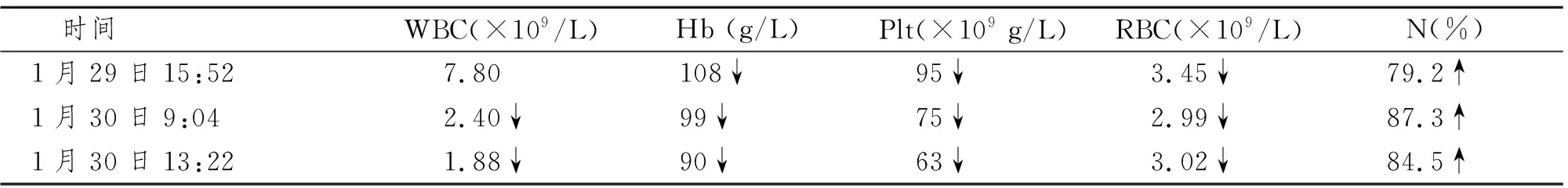
表1 血常规变化
2013年1月29日,复查离子水平:K+4.0mmol/L Cl-101 mmol/L Na+139 mmol/L;血气分析:pH 7.49;给予物理降温,头孢呋辛 2.0 g Q12 h ivgtt,复方氨基酸 、脂肪乳,kcl 4.5 g,8 h总入量 2014 mL,尿量900 mL。
甲功结果回报:TSH 0.05 uIU/mL;T4 55.81 pmol/L;P 140~180次/min; T 39.5 ℃。诊断:妊娠合并甲亢,妊娠合并血液系统疾病可能(全血细胞减少)。请大连市中心医院内分泌科及血液科会诊,联合会诊意见诊断:妊娠合并甲亢危象;全血细胞减少。处理意见:(1)骨穿;(2)转大连市中心医院内分泌科进一步治疗;(3)向家属交代病情,病情危重,有生命危险。 综合患者病情考虑妊娠合并甲亢危象可能,向家属交代病情,宜放弃胎儿。
2013年1月30日转入大连市中心医院内科ICU,予以氢化可的松:100 mg、 头孢呋辛1.5 Q8 h静点;心得安 10 mg、丙基硫氧嘧啶 200 mg口服; 重组人粒细胞刺激因子 300 iH:心得安30 mg;氢化可的松100 mg。
2013年1月31日治疗:丙基硫氧嘧啶200 mg、心得安20 mg口服;骨髓象结果回报:未见明显特征性改变骨髓像;复查血常规正常,血压平稳,心率正常。转至大连市中心医院妇产科行引产术,2013年2月6日出院。
2 讨 论
甲状腺功能亢进(甲亢)是指由多种病因导致体内甲状腺素分泌过多,引起神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的临床综合征。妊娠合并甲亢的发生率很低,为0.1%~0.4%[1],而其中发生甲亢危象仅为 1%~2%[2],但病死率达10% 以上[3],未经治疗的甲亢危象病死率甚至高达80%~100%[4]。据报道[5],甲亢危象如早期诊断和规范治疗,死亡率可降至10%~15%。故妊娠合并甲状腺危象应引起产科医师的极大关注。
甲状腺弥漫性肿大、突眼、手震颤为妊娠合并甲亢的三大主征。实验室检查是诊断甲亢的重要手段。TSH正常值0.4~3.0 mU/L,最低检出值0.04 mU/L。但妊娠合并甲状腺危象的诊断尚无特异标准,北京协和医院提出较为简便可行的诊断方法,诊断要点:高热(体温 39 ℃ 以上) ,心率>160次/min,神志异常(烦躁不安、昏睡、昏迷) ;其他:大汗、严重腹泻、体重显著消瘦。甲亢合并上述2种或2种以上情况即可诊断为甲亢危象[6]。及时诊断、及时治疗是降低死亡率的关键。
甲亢合并妊娠可导致甲亢危象,妊娠剧吐未得到有效控制也可以致甲亢的发生[7]。妊娠剧吐所导致的甲亢,以甲状腺毒腺多见,可能的原因:TSH 和 hCG 分子具有相同的 α 亚基和不同的 β 亚基,两者的结构非常相似,并且它们的受体分子结构也有相似性[8],β-hCG 与 TSH呈显著负相关,与 FT4 呈显著正相关;当 β-hCG 水平越高时,TSH 受抑制的比例越大。所以,妊娠剧吐患者伴随 β-hCG 水平越高时越容易出现妊娠一过性甲状腺功能亢进。Sun等[9]的研究中,当 hCG 水平>140000 IU/L 时,大约76.2%妊娠剧吐患者的血清 TSH 水平受到抑制。因此,妊娠剧吐所致甲状腺功能亢进,有一部分学者认为甲状腺激素升高的现象为一过性甲状腺功能亢进,可自行缓解,无需治疗。而另一些学者认为,适宜的治疗是必要的,当一般治疗持续l周以上而不能缓解呕吐时,尤其是妊娠剧吐者,应该给予抗甲状腺药物治疗。
本文患者血象呈现进行性下降,考虑白细胞减少可能与甲亢程度有关,甲亢患者血白细胞数量与血清FT3、FT4 呈负相关,甲状腺素抑制骨髓正常的造血功能、甲状腺激素增多和抗甲状腺药物等均可引起白细胞减少。因此,对甲亢伴白细胞减少患者,应争取早期积极使用抗甲状腺药物。
[1] Mestman JH.Hyperthyroidism in pregnancy[J].Best Pract Res Clin Endocrinol Metab,2004,18(2):267-288.
[2] Abalovich M,Amino N,Barbour LA, et al.Management othyroid dysfunction during pregnancy and posepaetum:an Endocrine Society Clinical Practice Guideline[J].Clin Endocrinol Metab,2007,92(8 Suppl) : S1-S47.
[3] Akamizu T,Satoh T,Isozak O,et al. Diagnostic criteria,incidence of thyroid storm clinical features, and based on nationwide surveys [J].Thyroid,2012,22(7): 661-669.
[4] Alzamani MI. Acute and emergency care for thyrotoxicosis and thyroid storm [J]. Acute Med Surg,2015,2(3):147-157.
[5] 李映桃,郑泳雄,陈敦金, 等.妊娠期甲状腺危象四例分析[J].中华围产医学杂志,2007,10(5):342-344.
[6] 杨磊,蔺莉.妊娠期合并甲亢危象诊治[J/CD].中华产科急救电子杂志,2016,5(2):107-109.
[7] Bach-Huynh TG,Jonklss J. Thyroid medicationsb during pregnaaey[J]. Ther Drug Monit, 2006,28(9):431-441.
[8] Goodwin TM,Montoro M,Mestman JH. Transient hyper-thyroidism andhyperemesis gravidarum: clinical aspects[J].Am J Obstet Gynecol,1992,16(7):648-652.
[9] Sun SY,Qiu X,Zhou JQ. Clinical analysis of 65 cases of hyperemesis gravidarum with gestational transient thyro-toxicosis[J].J Obstet Gynaecol Res,2014,40(6):1567-1572.
