微创外科手术在急性胰腺炎治疗中的效果观察
2018-06-28宋占峰
宋占峰
陕西省榆林市中医医院普外科(榆林 719000)
胰腺炎是临床常见且多发的疾病之一,具有并发症多、病死率高等特点,其病因为胰酶被激活后,分泌过多的胰液,使胰腺器官进行自我消化反应,并引起其他器官组织疾病[1],同时在发病过程中,患者机体中常会有大量的腹腔液体、胰腺周围组织坏死或发炎,若没有及时发现以及确诊治疗,会加重病情,甚至出现多器官功能衰竭综合征、感染性休克等并发症,对患者生存质量、生命安全造成严重威胁[2]。以往文献报道显示,胰腺炎患者中有10%~15%为重症病例,其病死率高达23%[3]。传统开腹手术方法是本病外科常见的手术方式,但存在伤口大、感染风险大、并发症多等局限性。近年来对胰腺炎发病机理的深入研究、诊疗方法的改进、个体化综合疗法的使用,尤其是腹腔镜、内镜等医疗器械设备的更新使用,使得胰腺炎的治疗预后得到大大改善,为其临床治疗提供新的思路。微创外科手术具有手术耗时少、术后恢复较快、手术创伤小等优点[4],同时,微创外科手术在治疗胰腺炎的过程中,能及时有效的清理腹腔中的积液,清除坏死的组织,可有效改善传统开腹手术不足[5]。本研究对微创外科手术和传统开腹手术两种不同方法治疗胰腺炎的临床效果进行对比研究,现报道如下。
资料与方法
1 一般资料 从我院2012年3月1日至2016年12月1日收治的198例胰腺炎患者中选取78例作为研究对象,采用随机数表法将其分为观察组和对照组各39例,对照组采用传统开腹手术方法治疗胰腺炎,观察组采用微创外科手术方法治疗胰腺炎。观察组:男14例,女25例;年龄32~71岁,平均(56.48±1.58)岁;对照组:男15例,女24例;年龄31~79岁,平均(56.96±1.51)岁。所有患者从发病到治疗均在72 h之内。患者出现突发性腹痛、腹胀、呕吐、发热、呼吸急促、血、尿淀粉酶增加的现象。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准同意。纳入标准:全部入选患者均符合《中国急性胰腺炎诊治指南》中关于急性胰腺炎的诊断标准[6],患者均知情同意。存在胰腺脓肿、假性囊肿、胰腺坏死等并发症者;先天性胆囊管囊肿者;十二指肠水肿者;胆囊结石者;胆总管结石者等。排除标准:除精神疾病患者;凝血功能有异常的患者;在治疗过程中无法顺利进行药物治疗的患者以及对麻醉药品过敏的患者;存在手术禁忌证者;哺乳期或孕期女性;肝肾功能严重异常者。
2 治疗方法 两组患者手术前均采用禁食、胃肠减压、抑酸、抑酶、抗感染、纠正水、电解质和酸碱平衡紊乱及营养支持等常规治疗。对照组的患者接受传统的开腹手术,全麻后取上腹部切口进腹,显露、切开胰腺被膜,清除坏死组织,反复冲洗,同时在胰周根据需要放置腹腔引流管引流。观察组的患者接受微创外科手术,全身麻醉后,取仰卧位,于脐上缘作1 cm小切口,置入腹腔镜,然后分别于剑突下、左右锁骨中线肋缘下3 cm处切口置入操作钳、吸引器等器械,进入腹腔后仔细分离周围粘连组织,打开胃结肠韧带,向上将胃提起,显露胰腺,小心切开胰腺被膜,清除胰腺坏死组织,反复冲洗并根据需要放置数根腹腔引流管作为手术后冲洗或引流用。
3 观察指标 所有患者在治疗3 d后早晨空腹抽血,离心分离血清,用全自动血球计数仪测白细胞计数水平,用淀粉酶检测试剂盒检测血淀粉酶含量。比较观察组和对照组患者的血淀粉酶、HR以及白细胞计数的水平、并发症发生情况。并进行CT 检查,用Balthazar CT和APACHEⅡ评分。
4 疗效评定 标准Balthazar CT的评定标准:胰腺正常为A级,记为0分;局限性或弥漫性胰腺肿大为B级,记为1分;除B级病变外,胰腺周围有炎症的为C级,记为2分;胰腺发生了病变且胰周有单发性积液区为D级,记为3分;胰腺或者胰腺周围有2个以及2个以上的积液区为E级,记为4分[7]。APACHEⅡ评分:评分范围为0-20分;分数越低,病情改善越好,反之病情改善差。

结 果
1 比较两组患者血液淀粉酶、白细胞计数及HR水平 经过治疗后,对照组的患者术后HR、白细胞计数明显高于观察组,而血液淀粉酶明显低于观察组,差异均具有统计学意义(P<0.05),见表1。
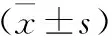
表1 比较两组患者血液淀粉酶、白细胞计数及HR水平
2 患者术后并发症发生情况 对比观察组患者中仅2例患者(5.12%)术后出现并发症,而对照组并发症发生率高达20.52%。两组术后并发症发生率间差异具有统计学意义(P<0.05),见表2。
3 比较两组患者Balthazar CT和APACHEⅡ评分情况 两组患者手术前测得Balthazar CT、APACHEⅡ进行比较,差异无统计学意义(P<0.05)。手术结束后两组患者Balthazar CT、APACHEⅡ明显低于手术前的评分,并且观察组手术后的Balthazar CT、APACHEⅡ的评分明显低于对照组,差异有统计学意义(P<0.05),见表3。
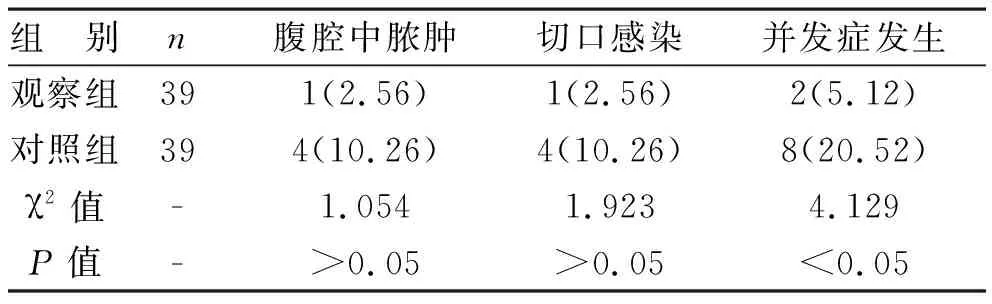
表2 两组患者术后并发症发生情况对比[例(%)]

表3 比较两组Balthazar CT、APACHEⅡ评分情况分)
讨 论
临床上,胰腺炎是常见的急腹症,根据症状可分为重症和急症。临床表现为,皮下有瘀斑、腹膜刺激等症状[8]。胰腺炎是由于胆管堵住、胰腺中胆管阻塞等引起了胰腺中酶的异常,胰腺中分泌过多的酶会消化自身胰腺组织[9]。有报道称,结石、酒精能导致胰腺肿胀,胰腺表面张力大、充血多,能使患者病情进一步恶化[10]。急性胰腺炎病情发展速度飞快,若不及时得到有效的确诊和治疗,极易导致患者病死,探讨如何有效的治疗胰腺炎是医疗卫生人员值得研究的问题。CT扫描是一种临床常用的诊断急性胰腺炎的方法,它可以有效的辨别胰腺肿大及其周围渗液和坏死组织。通常临床医生会根据主观经验用Balthazar CT评分和APACHE Ⅱ评分来诊断治疗急性胰腺炎及评价其并发症和死亡率。血淀粉酶和白细胞计数是临床常用的诊断急性胰腺炎的指标,患者发生急性胰腺炎后,血清中的血淀粉酶活性水平和白细胞计数会明显升高[11,12]。外科手术治疗对于胰腺炎诊治效果明显。但操作者需尽可能的将坏死组织清理干净[13,14],术后做好胰腺周围及腹膜后组织的冲洗、引流工作,以便将切除的坏死组织或体内渗出物冲出体外,预防病情恶化[15]。传统的开腹手术对于控制患者血清淀粉酶及白细胞水平具有明显功效。但开腹式术式创伤大、术中出血量多、术后并发症高、治愈率低,且费用高,不仅加重患者身体痛苦,同时增加家庭经济负担。
微创手术是近代临床应用较广泛的外科操作术式。石恒彦[7]和高旭才[16]的研究表明:微创治疗急性胰腺炎能够减小创伤,降低并发症发生率和死亡率,加快患者的恢复,减少住院费用;吴克松等[17]采用微创术对63例重症急性胰腺炎合并胰腺假性囊肿患者进行治疗,结果显示:传统与微创术对于该类患者治疗均具有良好的效果;但与传统的开腹式手术患者相比,内镜联合腹腔镜的微创组患者手术时间、术中失血量、术后排气时间及平均住院时间均明显缩短,术后并发症发生率明显降低,术后腹痛、胃肠道不适等方面评分均明显变优。张阳等对微创手术与创痛开腹式手术治疗胰腺炎的报道进行了荟萃分析,结果发现:早期微创术相较于传统开腹式手术对于胰腺炎治疗具有更好的效果,与后者比,前者术后病死率及并发症发生率均明显降低,治愈率明显升高,住院时间明显缩短。
本文通过观察传统开腹手术和微创外科手术治疗胰腺炎的临床效果,结果显示:对照组患者术后心率、白细胞计数明显高于观察组心率以及白细胞计数的水平,并且血淀粉酶明显低于观察组血淀粉酶的水平,表明,微创术可更好的控制胰腺炎患者体内炎症反应、稳定患者心率,该结论与王桂良等结论相吻合[18-19]。观察组患者仅有2例出现并发症,明显少于对照组的7例,表明,微创术患者术后并发症少,可有效改善患者生存质量。本研究从临床生化指标的研究进一步证明了微创手术方法比传统开腹手术更好的控制病情,这与上述研究结果一致。另外,用Balthazar CT、APACHEⅡ评分评价术后患者的恢复情况,观察组和对照组Balthazar CT、APACHEⅡ分数都明显降低,但观察组Balthazar CT、APACHEⅡ分数明显低于对照组,说明相比传统的开腹手术,微创手术更有利于急性胰腺炎的治疗及预后。
综上所述,在治疗胰腺炎患者的过程中,微创外科手术方式能有效稳定病情。另外,微创手术的创伤小,并且能减少术后恢复时间和并发症的发生率,临床应用效果好。
[1] 方崇文, 凌安生, 董 青. 大黄汤联合生长抑素用于急性胰腺炎的临床观察[J]. 陕西中医, 2016, 37(09):1138-1139.
[2] 牛延莉. 微创手术治疗重症胰腺炎的护理研究[J]. 现代中西医结合杂志,2014,23(13):1459-1461.
[3] 吴 静, 王鹏飞, 蔡 莹. 早期肠内营养联合腹腔微创引流对重症急性胰腺炎免疫功能和营养状态的影响[J]. 现代医药卫生, 2016, 32(1):8-10.
[4] 王 仲,许卫东,滕步伟. 微创手术与开腹手术治疗重症胰腺炎的围术期应激反应及术后炎性反应[J]. 实用医学杂志,2016,32(12):1997-1998.
[5] 李明非,曾 勇,关 华,等. 早期微创手术与保守疗法治疗重症胰腺炎的临床对比研究[J]. 四川医学,2016,37(7):744-747.
[6] 罗新军,穆 恒,张 佩,等.承气清胰汤治疗急性胰腺炎临床疗效及对胃肠功能的影响[J].陕西中医,2017,38(11):1507-1508.
[7] 石恒彦. 微创技术与传统开腹手术治疗重症急性胰腺炎临床疗效比较[J]. 基层医学论坛,2016,20(20):2767-2768.
[8] 许 静, 徐之超, 白立曦,等. 清胰汤加减对急性胰腺炎胃肠功能障碍患者肠道功能、菌群及炎性因子的影响[J]. 陕西中医, 2017, 38(5):558-559.
[9] 韩海军, 朱利飞. 急性胰腺炎63例血浆炎性因子的变化特点及临床意义[J]. 陕西医学杂志, 2014, 43(9):1235-1237.
[10] 杨先铭. 重症急性胰腺炎患者并发感染的临床特征及影响因素研究[J]. 中国现代普通外科进展, 2017, 20(6):502-504.
[11] 王 瑞,李浩萍,段永宏. 奥曲肽联合乌司他丁治疗急性胰腺炎疗效评价[J].陕西医学杂志,2014,43(3):350-352.
[12] Dr RN. Comparision of Urine Trypsinogen With Serum Amylase and Lipase in Acute Pancreatitis-Case Study[J]. International Journal of Scientific Research, 2016, 5(5):69-117.
[13] Vlasov AP, Saksin AA, Anaskin SG. The Bases of Pathogenetics Preventions of the Negative Influences on Operation Traumae of Acute Pancreatitis[J]. Bulletin of Experimental & Clinical Surgery, 2016, 6(2):161-167.
[14] 李 非, 刘 建. 腹腔镜微创技术在重症急性胰腺炎干预时机若干问题[J]. 中华普外科手术学杂志(电子版), 2017, 11(4):275-277.
[15] Kalashnik RS, Parhisenko YA, Kalashnik RS,etal. Choice of Surgical Treatment Method of Chronic Calculous Pancreatitis[J]. Novosti Khirurgii, 2017, 25(4):340-349.
[16] 高绪才. 微创外科治疗与传统手术治疗急性胰腺炎的临床对比研究[J]. 中国现代药物应用,2012,06(5):19-20.
[17] 吴克松, 周载平, 黄 宇,等. 重症急性胰腺炎合并胰腺假性囊肿的微创手术治疗[J]. 中国现代普通外科进展, 2016, 19(1):42-43.
[18] 王桂良, 邱 萍, 徐林芳,等. 腹腔镜手术与十二指肠镜手术早期治疗胆源性重症急性胰腺炎疗效分析[J]. 重庆医学, 2017, 46(32):4497-4499.
[19] 陆慧敏, 陈巍巍, 张 凌,等. 超声引导下经皮穿刺联合腹膜后腹腔镜急性胰腺炎胰腺坏死组织清除引流术[J]. 中华普外科手术学杂志:电子版, 2017, 11(4):284-284.
