胎膜早破后残余羊水量与宫内感染及不良妊娠结局的关系
2018-06-22黄英静
黄英静
(广东省清远市佛冈县人民医院产科 清远 511600)
胎膜早破是围生期常见并发症,是指孕妇在临产前胎膜自然破裂,其发生的主要原因包括感染、宫颈内口松弛、羊膜压力增高以及胎儿先露与骨盆入口衔接较差等,容易造成早产、新生儿窒息甚至死亡[1]。研究表明[2~3],羊水可预防外界细菌感染,软化和扩张子宫颈和产道,同时具有润滑作用,在分娩时产道不会过于干涩,减少对母体的伤害,一旦羊水持续丢失可大大增加宫内感染、产程异常、胎儿窘迫等风险,造成不良妊娠结局。本研究旨在探讨胎膜早破后残余羊水量与宫内感染及不良妊娠结局的关系。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2015年12月~2017年10月于我院分娩的150例胎膜早破孕妇病例资料,根据羊水指数(AFI)不同分为A组(羊水正常,AFI:8~25 cm)75 例、B 组(羊水偏少,AFI:5~8 cm)45例和C组(羊水极少,AFI≤5 cm)30例。A组:年龄 23~35岁,平均年龄(29.94±3.42)岁;产次 1~3次,平均产次(1.19±0.27)次;孕次 1~4次,平均孕次(2.53±0.32)次;孕周 27~39周,平均孕周(36.78±1.21)周。B 组:年龄 23~36岁,平均年龄(29.98±3.47)岁;产次 1~3次,平均产次(1.21±0.29)次;孕次 1~4 次,平均孕次(2.54±0.36)次;孕周 27~39周,平均孕周(36.79±1.23)周。C 组:年龄23~38岁,平均年龄(29.96±3.46)岁;产次 1~3次,平均产次(1.18±0.26)次;孕次 1~4次,平均孕次(2.57±0.34)次;孕周 27~40周,平均孕周(36.74±1.28)周。三组一般资料比较,差异无统计学意义,P>0.05,具有可比性。本研究经我院伦理委员会审核通过。
1.2 纳入及排除标准 (1)纳入标准:符合《胎膜早破的诊断与处理指南(2015)》[4]中胎膜早破诊断标准者;单胎妊娠者;破膜后经超声测定羊水指数者;可监测胎儿宫内安危及继发性感染者。(2)排除标准:羊水污染者;并发严重肝、肾功能障碍者;胎位异常者。
1.3 研究方法 所有孕妇胎膜早破后均采用B超监测子宫内残余羊水量,并予以常规处理,绝对卧床休息,密切观察羊水性状和胎动情况,监测胎心。对足月胎膜早破孕妇,在破膜12 h予以抗生素抗感染,破膜24 h未临产给予缩宫素引产,科学选择分娩方式;未足月胎膜早破孕妇,在早破时予以抗生素,用宫缩抑制药物抑制宫缩。
1.4 观察指标 (1)记录三组孕妇阴道助产、剖宫产及自然分娩等分娩方式;(2)分析三组宫内感染、胎儿窘迫及新生儿窒息发生情况。
1.5 统计学方法 数据处理采用SPSS21.0统计学软件,计量资料以(x±s)表示,采用t检验,计数资料用率表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结果
2.1 三组孕妇分娩方式比较 A组自然分娩率明显 高 于 B 组 、C 组(χ2=22.827、15.605,P=0.000、0.000);A组剖宫产率明显低于 B组、C组(χ2=7.309、3、915,P=0.007、0.048);A 组阴道助产率低于B 组、C 组(χ2=7.852、7.751,P=0.005、0.005)。见表1。
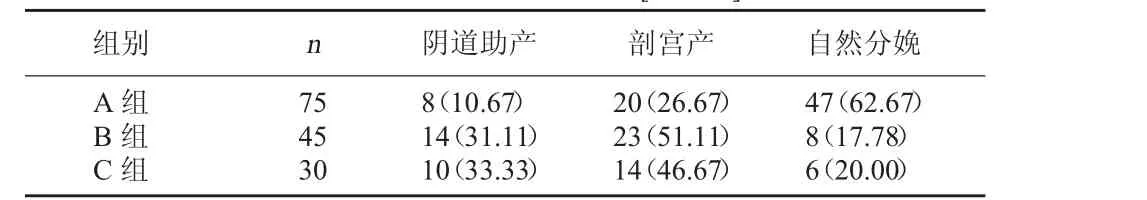
表1 三组孕妇分娩方式比较[例(%)]
2.2 三组宫内感染及新生儿情况比较 三组胎儿宫内窘迫发生率比较差异无统计学意义(P>0.05);C组新生儿窒息发生率明显高于B组、A组(χ2=4.398、6.262,P=0.036、0.012);C 组宫内感染发生率明显高于 B 组、A 组(χ2=4.943、20.778,P=0.026、0.000)。见表 2。
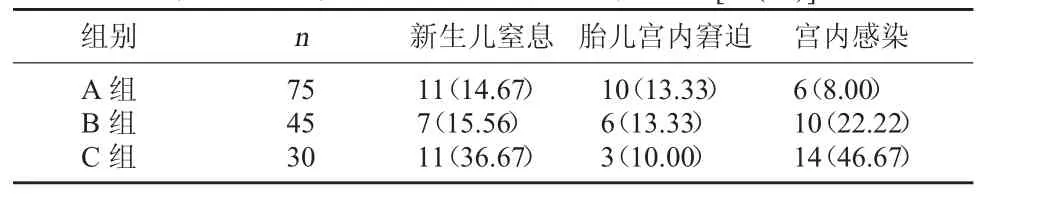
表2 三组孕妇宫内感染及新生儿情况比较[例(%)]
3 讨论
羊水具有保护胎儿的作用,避免胎儿受到机械性损伤或内外部挤压;同时羊水具有抑制细菌生长的作用,胎膜早破后容易导致阴道内及外界的细菌上行感染,增加孕妇宫内感染率、围产儿发病率及死亡率[5]。因此分析胎膜早破后残余羊水量与宫内感染及不良妊娠结局的关系,指导临床做好防治工作,对避免不良妊娠结局具有重要意义。
本研究结果显示,A组自然分娩率明显高于B组、C组(P<0.05);A组剖宫产率、阴道助产率明显低于B组、C组(P<0.05)。说明胎膜早破羊水量过少会增加剖宫产率。胎尿是羊水生成的主要机制,胎儿吞咽是羊水吸收的主要机制,胎膜早破后导致羊水持续丢失,羊水量不断减少,当减少量>生成量时,造成羊水过少,羊水缓冲作用减弱,子宫压力直接作用于胎儿,增加胎儿曲背、手足畸形、斜颈等发生风险[6]。此外,羊水量减少,胎体被子宫壁紧紧包裹,增加胎儿粘连风险,影响宫缩的节律性,导致难产,影响自然分娩;同时羊水量减少,会降低产道润滑,可引起胎儿窘迫,增加剖宫产发生率[7]。本研究结果还显示,三组胎儿宫内窘迫发生率比较差异无统计学意义(P>0.05);C组新生儿窒息发生率、宫内感染发生率明显高于B组、A组(P<0.05)。说明胎膜早破羊水量过少会增加新生儿窒息率、宫内感染率,影响妊娠结局。完整的胎膜对羊膜腔具有保护作用,破膜后病原体经宫颈口转到羊膜内腔,造成宫内感染;且羊水过少,减弱孕妇阴道自净能力,增加生殖道感染风险,引发胎儿各种并发症;同时羊水量减少,宫缩时胎儿脐带受压,局部血液循环不畅,增加新生儿窒息发生率[8~9]。此外羊水减少,子宫壁挤压胎儿胸壁,影响肺部膨胀,易导致肺发育不全,加之羊水感染,胎儿吸入阻塞气道,引起吸入性肺炎,增加死亡风险[10]。
综上所述,胎膜早破残余羊水量过少可对宫内感染及不良妊娠结局造成影响,严重威胁母婴生命健康,应密切监测孕妇羊水情况,一旦出现异常立即采取合适的方式进行分娩,保证母婴安全。
[1]范如珍.未足月胎膜早破后残余羊水指数对妊娠结局及新生儿的影响[J].中国妇幼保健,2017,32(13):2900-2901
[2]陆凤莹,贺青蓉,黄彩云,等.胎膜早破患者生殖道感染率与不良妊娠结局发生率研究[J].中国性科学,2017,26(12):105-107
[3]盛浴澜,栾加敏,郭厉琛,等.足月前胎膜早破剩余羊水量对妊娠结局的影响[J].海南医学,2015,26(12):1756-1758
[4]中华医学会妇产科学分会产科学组.胎膜早破的诊断与处理指南(2015)[J].中华围产医学杂志,2015,18(3):161-167
[5]祁丹锋,郑天娥,陈妤蓉,等.未足月胎膜早破孕妇剩余羊水量对母婴妊娠结局的影响[J].中国妇幼保健,2017,32(21):5267-5269
[6]石海霞,杭木兰.足月胎膜早破残余羊水量对妊娠结局的影响[J].武警医学,2015,26(5):437-439,443
[7]余蓓蓓,肖冰,王慧,等.胎膜早破后羊水残余量与宫内感染和新生儿发病率的相关性分析[J].现代生物医学进展,2013,13(34):6729-6732,6771
[8]童重新,刘静,单玲,等.残余羊水量对早期未足月胎膜早破围产结局影响[J].河北医科大学学报,2017,38(2):159-163
[9]杨雪梅,尚丽新.胎膜早破危险因素及其对妊娠结局的影响[J].武警医学,2017,28(4):332-336
[10]王双,王倩,陈静.早期未足月胎膜早破残余羊水量对母儿围产结局的影响分析[J].重庆医学,2016,45(25):3498-3500
