宫颈炎患者HPV感染与外周血T淋巴细胞亚群的相关性分析
2018-06-19陈羽侯海静
陈羽,侯海静
高危型人类乳头状病毒(HPV)持续感染是诱发宫颈癌的重要原因之一,宫颈癌患者中有99.8%的病例为 HPV阳性。临床调查结果显示,HPV的感染和清除与年龄密切相关,育龄期妇女多为暂时性感染,大部分人群无需治疗,可自然消退;而围绝经期妇女多为持续性感染,引发宫颈癌的概率大大增加[1-2]。进一步研究发现,随着年龄的增加,妇女雌激素水平降低,内分泌功能和免疫功能呈衰退趋势,对HPV的抵御能力和清除能力变弱可能是导致HPV持续感染的重要原因[3]。也有研究指出,宫颈炎患者生殖道微生态环境紊乱、免疫系统功能失调也增加了HPV的持续感染风险[4]。本研究旨在分析宫颈炎患者HPV感染及高危型HPV E6、E7mRNA表达与外周血T淋巴细胞亚群的关系,从而进一步观察HPV感染与女性的细胞免疫功能是否存在相关性。现将结果报道如下。
1 资料与方法
1.1一般资料 收集2014年12月至2016年12月收治的897例宫颈炎患者;年龄 27~ 61岁,平均(43.5±6.8)岁。纳入标准:月经规律自愿签署知情同意书。排除标准:妊娠期与哺乳期、长期抗生素与激素用药史、肿瘤或癌症、传染性疾病、肝肾功能不全、合并有两种及以上的高危型HPV感染者。
1.2研究方法
1.2.1HPV分型检测 于月经干净后3~5 d取样,取样前3 d禁止性生活。采用专用宫腔采样刷取材,收集宫颈口及宫颈上皮脱落细胞,置于专用取样瓶中(含细胞保存液)。采用21种HPV分型检测试剂盒测定患者HPV感染情况,严格按照试剂盒说明书的步骤进行操作,测定原理为PCR反向点杂交技术。21种HPV分别为高危型(16、18、31、33、35、39、45、51、52、53、56、58、59、66、68)和低危型(6、11、42、43、44、81)。
1.2.2HPVE6/E7mRNA检测 高危型HPV感染者测定E6/E7mRNA,取样与样本保存方法与HPV分型检测取材方法一致,充分摇匀后3000 r/min离心10 m in,获得上清液。采用HPVE6/E7mRNA检测试剂盒测定上清液E6/E7mRNA,检测原理为荧光定量杂交捕获法。
1.2.3T淋巴细胞亚群检测 患者均于治疗前取空腹肘静脉血2 m l,采用人T淋巴细胞亚群测定试剂盒(XY-1002,上海信裕生物技术有限公司)测定CD3+、CD4+、CD8+细胞的数量,取血后不冻存,直接测定。将所得血液直接与抗体混匀,室温避光孵育20 m in,加入红细胞裂解液,室温避光孵育10 m in,2000 r/m in离心10 m in,弃上清。所得细胞以PBS洗液清洗并重悬,即可上机检测。
2 结果
2.1HPV感染的整体检测结果 本研究共检出高危型 HPV感染 222例(24.7%)、低危型 HPV感染 284例(31.7%)及非HPV感染391例(43.6%)。207例高危型 HPV分型情况如表1所示,高危型HPV的E6/E7mRNA阳性率为25.2%(56例)。
2.2HPV感染与T淋巴细胞亚群的关系 高危型HPV感染组的CD4+细胞计数和CD4+/CD8+低于低危型HPV感染组和非HPV感染组,CD8+细胞计数高于低危型HPV感染组和非HPV感染组;低危型HPV感染组的CD4+细胞计数和CD4+/CD8+低于非HPV感染组,CD8+细胞计数低于非HPV感染组,组间差异均有统计学意义(均<0.05)。见表2。
2.3HPV E6/E7mRNA与T淋巴细胞亚群的关系 高危型HPV感染者根据HPV E6/E7mRNA测定结果分为 E6/E7mRNA阳性和 E6/E7mRNA阴性两组,E6/E7mRNA阳性组CD4+细胞计数和 CD4+/CD8+低于 E6/E7mRNA 阴性组,CD8+细胞计数高于E6/E7mRNA阴性组,差异均有统计学意义(均<0.05)。见表 3。
3 讨论
因宫颈炎患者阴道清洁度差、生殖道微生态失衡和免疫系统功能紊乱[5-6],其HPV感染风险高于健康人群。谢建萍等[7]发现高危型HPV感染患者阴道微生态有异于其他宫颈炎患者,其衣原体、解脲脲原体和细菌感染率均呈现出偏高趋势。贺冬生等[8]对生殖道感染患者的阴道分泌物病原菌和阴道清洁度的分析结果显示两者与HPV感染均无明显相关性,并指出阴道菌群可能仅通过影响免疫系统功能而间接影响HPV感染率,并非其直接影响因素。
在T淋巴细胞亚群中,CD4+T细胞也称辅助性T细胞,是抗菌抗病毒抗肿瘤的主力军;CD8+细胞也称抑制性T细胞,能够抑制CD4+细胞的功能,从而防止免疫系统功能亢进引发的自我损伤。临床上一般以CD4+/CD8+衡量细胞免疫功能的整体免疫活性,CD4+/CD8+升高代表细胞免疫功能的升高,而CD4+/CD8+降低代表细胞免疫功能受到抑制[9-10]。本研究结果显示,高危型HPV感染者患者的细胞免疫功能明显低于低危型 HPV感染者,低危型HPV感染者的细胞免疫功能明显低于非HPV感染者;这证实HPV感染与T淋巴细胞亚群之间存在密切关系。但究竟是HPV感染降低了细胞免疫功能还是细胞免疫功能偏低增加了HPV感染风险尚不明确。既往研究指出,T淋巴细胞在抗感染过程中起主要作用,健康人群T淋巴细胞能够正常发挥抗原呈递和免疫监视功能,当细胞免疫功能下降时抗病毒能力减弱,感染风险增加[11]。而细菌、病毒等微生物的长期定植也可以通过自身机制增加CD8+细胞的分泌,抑制机体的抗感染功能[12-13]。因此本研究认为HPV感染与T淋巴细胞亚群之间的关系相互影响,互为因果;但具体是否如此还需要更加严谨的研究加以验证。
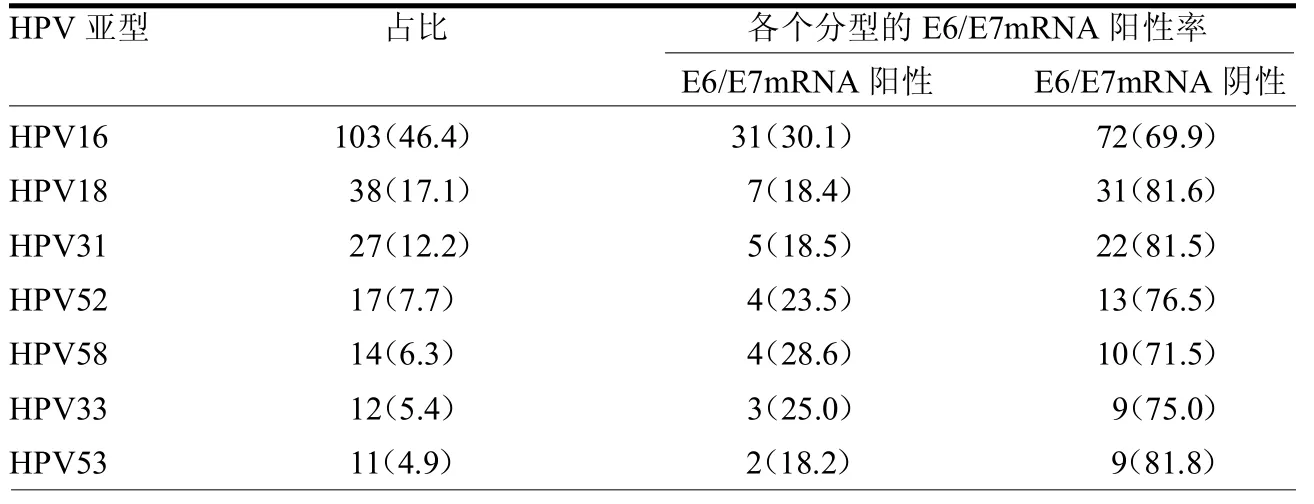
表1 高危型HPV的分型 例(%)

表2 HPV感染与T淋巴细胞亚群的关系

表3 HPV E6/E7mRNA与T淋巴细胞亚群的关系
HPV E6/E7已被证实为病毒癌基因,可诱导生物体重要的抑癌基因pRb和p53发生降解,从而增加宫颈癌的发病风险[14-15]。长期感染者高危型HPV的E6/E7基因可能与宿主DNA发生整合,整合后宫腔局部E6/E7mRNA过表达和高危型HPV感染同时存在,加速了肿瘤细胞的形成与恶性增殖。越来越多的研究指出,E6/E7mRNA可较HPV-DNA更加准确地反映体内病毒复制情况,对宫颈癌的诊断和病情预测价值高于 HPVDNA[16]。本研究发现E6/E7 mRNA阳性的高危型HPV感染患者细胞免疫功能进一步降低,证实HPV感染类型和高危型HPV的E6/E7mRNA表达均与T淋巴细胞亚群功能有关,应引起重视。
参考文献:
