中医截断扭转法治疗肾综合征出血热的临床效果研究*
2018-06-14徐如龙江一平李晓玲陈宏义
徐如龙 江一平 李晓玲 陈宏义
(1江西省南昌市第九医院 南昌330002;2江西省中医院 南昌330006)
江西省是肾综合征出血热(HFRS)重疫区,发病率最高的地区为宜春地区[1]。近年来,发病病例分布在历年低发地区[2],男性发病人数明显高于女性,农民或民工病例占多数[3]。目前,全程接种率不高[4],若能帮助患者由发热期直接进入多尿期,对缩短病程及改善预后具有极为重要的意义。急症具有发展快、变化速、来势凶、病势重、威胁大等临床特点。急症的表现在于“急”,因此治疗手段要求“速”。大胆使用截断方药,救急截变,快速控制病情,阻止疾病的发展蔓延,在急症治疗学上具有重要的指导意义。本研究所采用的协定方源于清瘟败毒饮,经过多年的临床使用,证明效果显著。本研究旨在观察截断扭转法治疗肾综合征出血热(发热期)的临床效果,并分析该法对淋巴细胞亚群变化的影响。现报告如下:
1 资料与方法
1.1 一般资料 选取2014年11月~2017年6月我院收治的80例肾综合征出血热伴有发热(发热期)且中医临床症状体征分级评分等级为轻症的住院患者作为研究对象,随机分为对照组和观察组,每组40例。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。见表1。
表1 两组一般资料比较
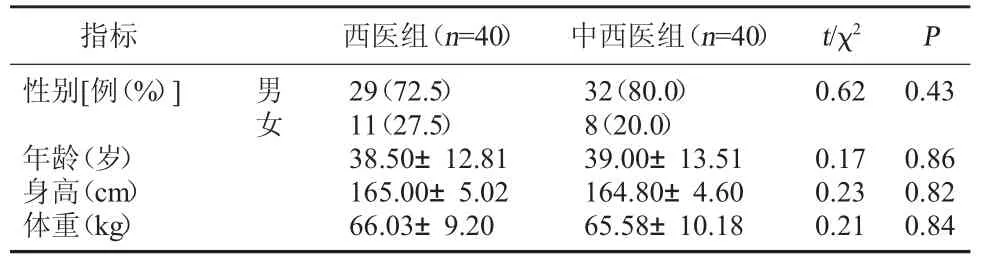
表1 两组一般资料比较
?
1.2 西医疾病诊断标准 根据《传染病学》第7版制定。(1)有明确感染病原体。(2)具有传染性。(3)具有流行病学特征-传染源、传播途径和人群易感性。(4)有发热及出血的临床表现,主症:发热,头痛,眼眶痛,腰身痛,面红目赤,胸部潮红,便秘,小便短赤,皮肤黏膜出血点或瘀斑等;兼症:咳嗽,咽痛,口渴,纳差,恶心呕吐,呃逆,四肢湿冷等。(5)实验室检查:尿中出现蛋白;白细胞总数升高,出现异型淋巴细胞,血小板数下降,发热后期及低血压期血液浓缩,血红蛋白增高;血特异性抗原或核酸检测阳性。具备第4项,第5项前2条;或第4项,第5项第3条均可确诊。
1.3 中医证候诊断及评分标准 参照《中医诊断学》第7版制定。气营两燔证:高热或潮热,口渴,面红目赤,皮肤黏膜出血点增多,隐有瘀斑,烦躁不安,神志恍惚,腹痛便秘,舌质红或红绛,苔黄或黄燥,焦黑,脉数或细数。中医临床症状体征评分分级标准:发热(正常0分,发热恶寒2分,高热不恶寒4分,身灼热、壮热不退6分);头痛(无0分,轻微2分,头重痛4分,头痛如劈6分);出血(无明显出血0分,皮肤斑疹透发2分,衄血、咯血、便血等各种出血症4分,肌肤斑疹、全身出血6分);呕吐(无0分,恶心时吐、进食尤甚2分,呕不能饮食4分);小便(正常0分,小便短赤2分,尿赤而见尿膜4分,尿少尿闭6分);神昏谵语(无0分,偶尔出现2分,经常出现4分);惊厥(无0分,时发惊厥2分);舌象(正常0分,舌边红、苔白干或黄2分,舌红或红绛、苔黄4分,舌质淡红或萎缩6分);脉象(正常0分,脉浮数或濡数2分,脉数或脉细数4分,脉微欲绝6分)。轻症(型)0~22分,重症(型)23~46分。
1.4 治疗方法
1.4.1 西医组 采用西医治疗。主要包括:控制感染,给予利巴韦林10 mg/(kg·d);减轻外渗,给予复方氯化钠注射液1 000~2 000 ml/d,静脉滴注;改善中毒症状,物理降温为主,忌用退热药;预防DIC,给予低分子右旋糖酐,静滴,以降低血液黏滞性。
1.4.2 中西医组 在西医治疗的基础上加用中医药治疗至热退24 h。给予协定方治疗,组方为:生石膏30 g,生地 18 g,麦冬 15 g,水牛角粉 1.8 g(冲服),黄连 9 g,丹皮 9 g,赤芍 12 g,玄参 12 g,连翘 12 g,栀子 12 g,黄芩 12 g,知母 15 g,竹叶 9 g,炙甘草 15 g。煎服(或鼻饲),1 d内分次服完,1剂/d。
1.5 观察指标 (1)体温:每8小时检测1次;(2)症状:2 次 /d,病情变化随时观察;(3)体征:2 次 /d,病情变化随时观察;(4)动态观察和检测的实验室指标:治疗前及第3、6、9天时的血常规、尿常规、肝肾功能、心肌酶谱、电解质和凝血功能等六项指标;(5)免疫学指标:CD3、CD4和 CD8;(5) 中医症状体征评分;(6)重型转归情况;(7)退热时间:体温<37.4℃,且持续24 h及以上定为退热;(8)出血时间:血小板恢复正常的时间;(9)肾功能恢复时间。
1.6 安全性评价 轻中度药物不良反应:药物过敏反应(胃肠道反应,血常规变化,肝功能损害,精神系统障碍);严重药物不良反应主:过敏性休克,严重消化道症状,转氨酶升高3倍以下,急性肾功能衰竭,精神错乱,自残。
1.7 统计学处理 数据处理采用SAS9.2统计学软件,计数资料组间比较采用χ2检验或Fisher's精确概率法,计量资料以表示,采用t检验,对连续性指标组间比较成组t检验或Wilcoxon检验,对偏态分布计量指标采用中位数(P25~P75)表示。P<0.05为差异有统计学意义。
2 结果
2.1 两组中医临床症状体征评分比较 入组时,两组中医临床症状体征评分相比较,差异无统计学意义,P>0.05;第 3、6、9 天时,中西医组中医临床症状体征评分明显低于西医组,差异有统计学意义,P<0.05。见表2。

表2 两组中医临床症状体征评分比较(分)
2.2 两组重型转归情况比较 第3天时,中西医组的未有重型转归例数明显多于西医组,差异有统计学意义,P<0.05;第6天和第9天时,两组的未有重型转归例数相比较,差异无统计学意义,P>0.05。见表3。
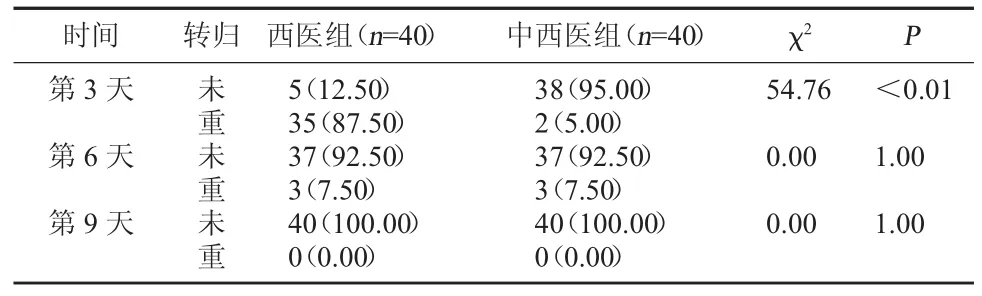
表3 两组重型转归情况比较[例(%)]
2.3 两组退热评分及退热时间比较 入组时,两组退热评分相比较,差异无统计学意义,P>0.05;第3天时,中西医组退热评分明显低于西医组,差异有统计学意义,P<0.05;第6天和第9天时,两组退热评分均为0,差异无统计学意义,P>0.05。中西医组退热时间明显短于西医组,差异有统计学意义,P<0.05。见表4。
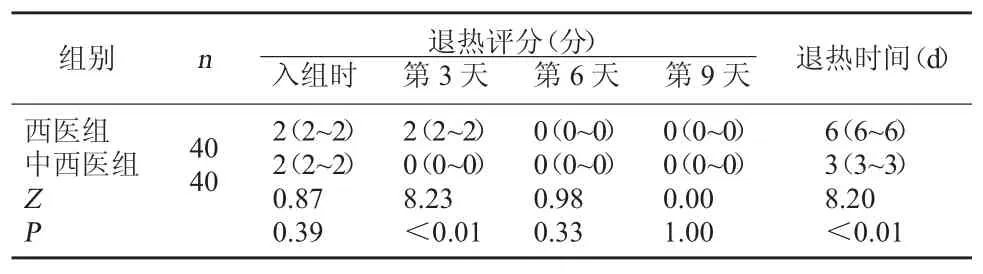
表4 两组退热评分及退热时间比较
2.4 两组出血情况比较 入组时,两组血小板水平相比较,差异无统计学意义,P>0.05;第3天、第6天和第9天时,中西医组血小板水平要明显高于西医组,差异有统计学意义,P<0.05。见表5。出血时间3 d内、6 d内及9 d内比较,中西医组患者均明显优于西医组,差异显著有统计学意义,P<0.01。见表6。
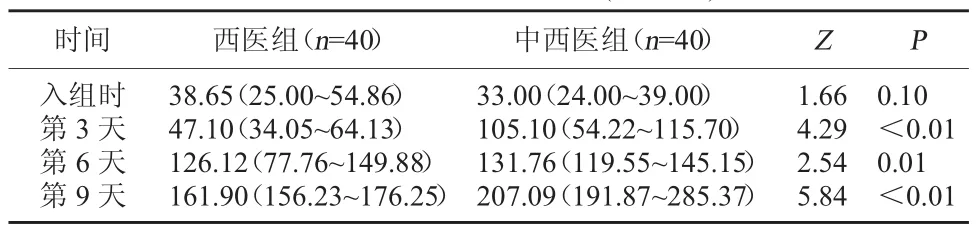
表5 两组血小板水平比较(×109/L)
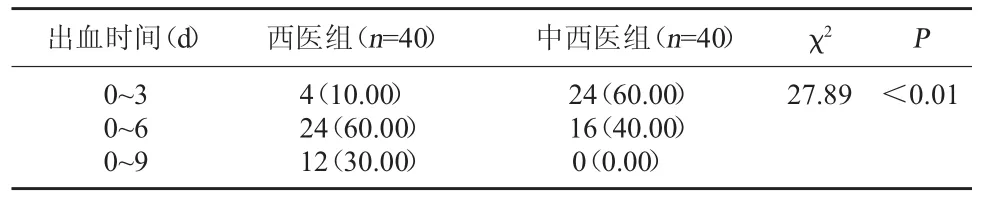
表6 两组出血时间比较[例(%)]
2.5 两组肾功能情况比较 入组时,两组的尿素氮和肌酐水平相比较,差异无统计学意义,P>0.05;第3、6、9天时,中西医组的尿素氮和肌酐水平均明显低于西医组,差异有统计学意义,P<0.05。中西医组肾功能恢复时间明显短于西医组,差异有统计学意义,P<0.05。见表 7。
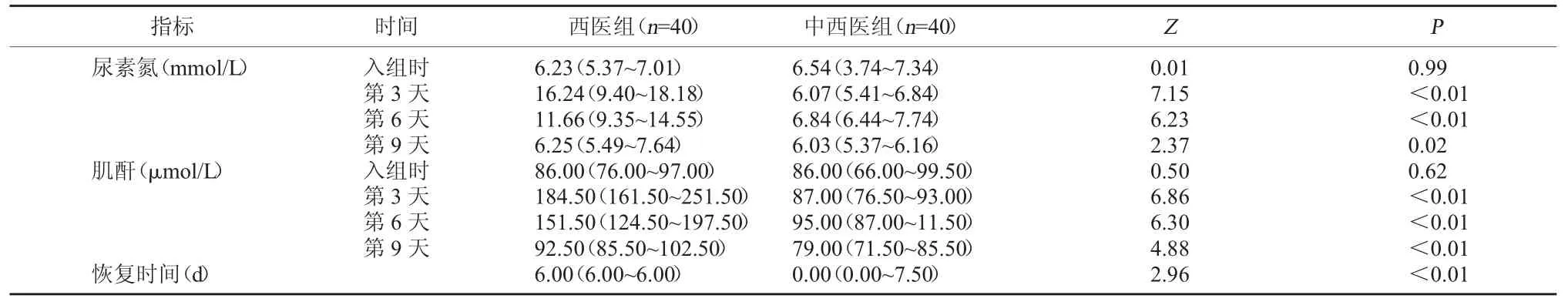
表7 两组的肾功能情况比较
2.6 两组淋巴细胞亚群水平比较 入组时,两组CD3、CD4、CD8百分比和 CD4/CD8相比较,差异无统计学意义,P>0.05;西医组CD4数值在治疗前后无明显变化,差异无统计学意义,P>0.05;其他各指标在治疗后均明显改善,差异均有统计学意义,P<0.05;中西医组CD3治疗前后无明显变化,差异无统计学意义,P>0.05;其他各指标在治疗后均明显改善,差异均有统计学意义,P<0.05;且除CD3外,中西医组其他各指标治疗后的改善程度优于西医组,差异均有统计学意义,P<0.05。见表8。

表8 两组淋巴细胞亚群比较
2.7 两组不良反应发生情况比较 中西医组及西医组均无1例严重药物不良事件发生,中西医组有2例出现轻微胃肠道反应(恶心及呕吐);两组均无病死病例和并发症发生。
3 讨论
流行性出血热在中医学上属于“温病”范畴,患者常有短暂的卫分证或直接进入气营两燔的病证特点。传统认为“卫之后方言气,营之后方言血”,该病初期阶段会出现发热,头痛,脸部、颈部和上胸部发红,眼结膜充血和皮肤黏膜瘀斑等典型的气营两燔表现,周仲瑛教授认为,本病发热期的基本病机即为气营两燔[5]。该病往往会直接演变成气分证或气营两燔证,初期以清热凉营法干预是治疗的关键,治法得当,可截断病情,缩短病程[6]。姜春华教授主张“急症创快速截断”,截断疾病的发展蔓延,以提高疗效,缩短病程。把“先证而治”与“截断扭转”的思路结合起来,运用于温病急症与重病沉疴的治疗中,对指导临床有重要意义。
流行性出血热往往卫分证短暂,会迅速传入气分,导致卫气同病证、气营两燔证,气营两燔为其病理特征。中药制剂中,清瘟败毒饮有解热、抗菌和抗病毒等药理作用,治疗流行性出血热等感染性疾病的疗效显著[7]。有报道称,HFRS发热期患者的CD3+T淋巴细胞百分比、CD4+T淋巴细胞百分比和CD4+/CD8+比值明显低于健康对照组,CD8+T淋巴细胞百分比明显高于健康对照组[8]。HFRS患者在发热期CD4+T细胞比率已显著下降,CD8+T细胞比率显著升高,CD4+/CD8+比值显著下降并倒置,至低血压期和少尿期达极值[9]。HFRS患者各病期淋巴细胞亚群比例严重失衡,动态检测淋巴细胞亚群有助于疾病的分期、治疗和预后进行判断[10]。脓毒症患者CD4+/CD8+比值例减少,脓毒症患者存在T淋巴细胞和单核细胞免疫功能抑制,加重了病情,细胞免疫功能紊乱和抗炎反应优势可能是导致脓毒症发生、发展的重要原因[11]。肾综合征出血热伴发热患者多存在全身炎症反应综合征(SIRS),易出现脓毒症,中西医结合治疗脓毒症能显著降低病死率,而减少多器官功能障碍综合征(MODS)脓毒性休克、急性呼吸窘迫综合征(ARDS)的发生是降低死亡率的关键,所以截断脓毒症向重度脓毒症方向发展是防治脓毒症的首要策略[12];中医药在治疗脓毒症中发挥了重要的作用,运用中医理论与现代方法相结合是防治脓毒症的优势途径。
本研究中所采用的协定方基于清瘟败毒饮,针对气营两燔基本病机,方中重用石膏直入胃经,使其敷布于十二经,退其淫热;配知母、甘草,乃取法白虎汤,意在清热保津;佐以黄连、犀角、黄芩泄心肺火于上焦;丹皮、栀子、赤芍泄肝经之火;黄连、黄芩、栀子共用,为仿黄连解毒方义,意在通泻三焦火热;犀角、生地、赤芍、丹皮相配,即犀角地黄汤之成方,是为清热解毒、凉血散瘀而设,配清气法以治气血两燔之证;连翘、玄参解散浮游之火;生地、知母抑阳扶阴,泄其亢甚之火,而救欲绝之水;竹叶清热利尿,加麦冬养阴生津;炙甘草调和诸药,防苦寒伤胃。本研究结果显示,中西医组重型转归比例、退热时间、血小板恢复时间、肾功能恢复时间均明显少于西医组,差异有统计学意义,P<0.05,说明该方临床干预流行性出血热发热期效果良好。本研究中西医组无1例不良事件发生,治疗安全性高;两组均无病死病例和并发症。中西医组的CD3治疗前后无明显变化,差异无统计学意义,P>0.05;其他各指标在治疗后均明显改善,差异均有统计学意义,P<0.05;且除CD3外,中西医组的其他各指标治疗后的改善程度均优于西医组,差异均有统计学意义,P<0.05。说明中西医结合治疗对淋巴细胞亚群干预有效。
温病学理论的运用在病毒性疾病的治疗中充分凸显了其优势,包括早期治疗予以截断扭转,整体观念,祛邪与扶正相结合和不同时期问病用药,可有效抑制和清除病毒;把握温热病邪耗气伤阴的特性,清热保津,可提高人体免疫力[13]。脓毒症发病急骤,病情危重,进展迅速,预后不良,流行性出血热也会出现脓毒症,预防MODS与脓毒性休克的发生也是降低死亡率的关键,所以应在脓毒症初期截断其病势,控制失控的炎症反应、阻断炎症介质产生的“瀑布效应”,防止发生恶化,是脓毒症治疗的要旨[12]。中医药对病毒感染性疾病等外感发热的作用是肯定的,在人类繁衍的历程中会有新的病原微生物不断出现,产生新的疾病,对付这些疾病,中西医结合是重要的治疗手段。
[1]毛向群,李超.2008~2012年江西省肾病综合征出血热监测结果分析[J].应用预防医学,2013,19(6):368-369
[2]李涛,金长云,张华林,等.1965~2014年江西省丰城市肾综合征出血热流行特征分析[J].现代预防医学,2016,43(3):397-399
[3]傅建霞,刘桂华,廖新利.2010~2014年江西省新干县流行性出血热疫情分析[J].赣南医学院学报,2017,37(2):286-288
[4]谢春燕,刘晓青,谢昀,等.高安市2009-2013年HFRS疫苗接种情况及影响因素分析[J].中华疾病控制杂志,2015,19(9):909-912
[5]郑志攀,叶放,朱垚.基于辨证思维探讨周仲瑛教授对流行性出血热病机辨治方法[J].南京中医药大学学报,2017,33(2):180-181
[6]郑志攀,周仲瑛.基于流行性出血热探讨周仲瑛辨治外感热病的学术特点[J].中医杂志,2017,58(1):14-15
[7]张祺嘉钰,孙毅,张恩户,等.清瘟败毒饮治疗感染性疾病的实验及其临床研究[J].海峡药学,2015,27(5):99-100
[8]温丽丽,李金明.流行性出血热发热期外周血T淋巴细胞亚群与血小板检测[J].实验与检验医学,2013,31(4):326-327
[9]王丽娜,韩增磊,李晓斐.肾综合征出血热患者外周血T淋巴细胞亚群的变化及意义[J].检验医学,2015,30(1):58-60
[10]徐如龙,胡媚,王淑梅.胸腺肽对肾综合征出血热淋巴细胞亚群的干预性研究[J].江西医药,2016,51(5):398-401
[11]王银芳,陈愉生.脓毒症患者免疫失衡与疾病严重程度关系的临床研究[J].福建医药杂志,2015,37(6):104-106
[12]中国中西医结合学会急救医学专业委员会《中国中西医结合急救杂志》编辑委员会.脓毒症中西医结合诊治专家共识[J].中华危重病急救医学,2013,25(4):194-197
[13]林雅萍,张清仲,陈云波.运用温病学理论治疗病毒性疾病的优势[J].中医临床研究,2012,4(2):64-65
