不同类型胎盘前置状态对妊娠结局影响研究*
2018-06-12张小琦
张小琦,王 燕,朱 梅
陕西省汉中市中心医院产科(汉中 723000)
前置胎盘是指孕妇妊娠28周后,胎盘附着于子宫下段,甚至胎盘下缘达到,甚至覆盖宫颈内口,低于胎先露部,称之为前置胎盘,并根据胎盘下缘与宫颈内口关系将胎盘分为完全性(中央性)、部分性、边缘性三种[1],患者妊娠晚期可发生无痛性、反复性阴道流血,是妊娠晚期出血常见原因。亦是引起孕产妇及围产儿死亡的主要原因之一[2-3]。近年来,前置胎盘发病率大幅增高,故本文采取回顾性分析,探讨引起前置胎盘的危险因素,并分析不同类型前置胎盘的母婴结局,为临床预防及护理提供参考。
对象与方法
1 研究对象 收集我院2014年7月至2017年8月前置胎盘分娩患者87例作为观察组,所有病例均经超声、产后胎盘检查确诊为前置胎盘及分型,且妊娠满28周未达42周单胎孕产妇,排除临床资料不完整者。并选取60例产检正常者的临床资料为对照组。并根据前置胎盘检查结果将观察组患者分为完全性前置胎盘组、部分性前置胎盘组、边缘前置胎盘组。
2 研究方法 收集观察组与对照组临床资料,包括年龄、文化程度、吸烟史、孕次、产次、剖宫产史、流产史、早产史及妊娠期合并症(贫血、糖尿病、高血压)等资料,并收集观察组患者胎盘粘连、胎盘植入、分娩方式、产后出血、子宫切除、死亡等孕妇分娩情况,同期收集新生儿分娩情况,包括早产、出生体重、Apgar评分、合并症(呼吸窘迫、畸形)及死亡情况。
3 诊断标准 ①贫血:孕妇血常规中血红蛋白Hb≤110 g/L,同时血细胞比容MCV≤0.33;②妊娠期糖尿病:妊娠后首次发现或发病;③妊娠期高血压:妊娠20周后,以高血压、蛋白尿为主要特征;④胎盘粘连:顺产时第三产程超过30 min,胎盘未剥离,需人工剥离胎盘或胎盘娩出不完整;剖宫产直视下剥离不全,有残留者需骚刮、清宫者;⑤胎盘植入:胎盘绒毛在其附着部位与子宫肌层紧密连接,并侵犯子宫肌层,在胎儿娩出后胎盘完全剥离困难,或胎盘部分剥离,部分侵犯子宫肌层;⑥产后出血:胎儿娩出后24 h内失血量超过500 ml。⑦Apgar评分 新生儿出生1 min内的呼吸、心率、肌张力、喉反射及皮肤颜色5项体征,每项0~2分,满分10分。
4 统计学方法 采用SPSS 19.0统计学软件进行数据处理,计数资料以率表示,采用2检验,计量资料以均数±标准差表示,采用t检验,疾病严重程度采用秩和检验,以P<0.05为差异有统计学意义。
结 果
1 两组一般资料比较 两组年龄、文化程度、产次、糖尿病、高血压等发生率比较,均无显著差异(P>0.05),但观察组吸烟史、孕次、剖宫产史、流产史、早产史、贫血等发生率均显著高于对照组,差异均具有统计学意义(P<0.05)。
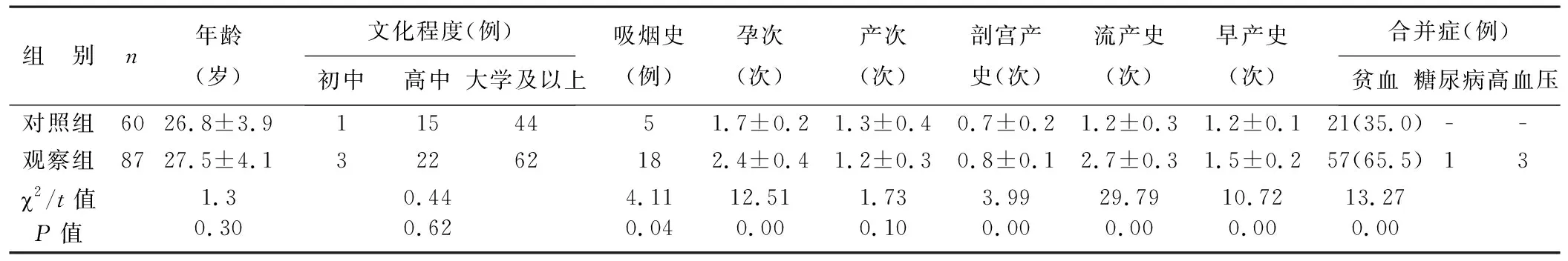
表1 两组一般资料比较
2 三组孕产妇妊娠结局比较 完全性前置胎盘组的终止孕周显著短于其他两组,胎盘粘连、胎盘植入、剖宫产、产后出血及子宫切除率均显著高于部分性前置胎盘组、边缘前置胎盘组,差异均具有统计学意义(P<0.05);但三组均无死亡病例。
3 三组新生儿结局比较 完全性前置胎盘组有3例保胎无效予以引产,终止妊娠,1例因出生后呼吸道损伤抢救无效死亡;部分性前置胎盘组1例保胎无效予以引产,其余产妇均顺利保胎至37周。完全性前置胎盘组早产发生率显著高于其他两组,Apgar评分、出生体重显著低于其他两组,差异均具有统计学意义(P<0.05)。

表2 三组孕产妇妊娠结局比较
注:与部分性前置胎盘组比较,△P<0.05;与边缘前置胎盘组比较,▲P<0.05

表3 三组新生儿结局比较
注:与完全性前置胎盘组比较,*P<0.05;与部分性前置胎盘组比较,△P<0.05;与边缘前置胎盘组比较,▲P<0.05
讨 论
引起前置胎盘的发生与多种因素有关,包括人工流产史、剖宫产史、孕妇年龄等均是影响前置胎盘的危险因素,自我国二胎政策开放后,怀孕女性数量显著增加[5],尤其是高龄女性患者,随着年龄、孕次的增长,孕期女性身体各个方面亦发生显著变化[6],机体胶原蛋白组不断取代子宫肌层动脉壁正常肌肉组织,而胶原蛋白弹性及扩张性低于肌肉成分,其血管壁损伤限制妊娠动脉管腔扩张,影响胎盘血供,从而增加前置胎盘发生风险[7-8]。本次研究还显示观察组的剖宫产史亦显著高于对照组,这是因为剖宫产对子宫内膜及肌层均有不同程度损伤,破坏了内膜的完整性,并造成子宫肌肉、血管壁组织弹性受损[9],如机体再次妊娠时子宫收缩扩展受限,胎盘易附着于子宫给其他位置,形成前置胎盘[10];多次人流对子宫内膜及子宫肌层均可造成损伤,并引起子宫及附件相关炎性病变,进一步破坏子宫内膜生长环境[11]。
如患者既往合并人流史、刮宫史等,其产后出血风险显著升高,前次妊娠结局为剖宫产者,此次妊娠确诊为前置胎盘,表现为胎盘附着于原子宫口位置,即可确诊为凶险性前置胎盘[12-13],其患者多为完全性前置胎盘,并出现胎盘植入者,均可发生新生儿早产,影响其母婴结局。有关其前置胎盘患者妊娠结局,众多研究[14-15]认为完全性前置胎盘者在胎盘娩出后,子宫下段肌肉非常单薄,且收缩力差,加之剥离后的胎盘表面血窦多数呈开放状态,周围表面血管较为丰富,与边缘性、部分性前置胎盘比较,胎盘附着位置在很大程度上影响其妊娠期出血、产后出血情况。如胎盘附着于子宫前壁原瘢处,多伴胎盘植入,严重时可侵犯膀胱,在进行剖宫产时打洞进去,加大失血量,同时在胎儿娩出后胎盘无法剥离,出血更加凶猛,临床需引起高度重视。另外,前置胎盘子宫下段蜕膜发育不全,胎盘组织为获取更多营养,其胎盘绒毛可穿透蜕膜,长入子宫肌层,形成胎盘粘连、植入[16-17]。因前置胎盘患者易产后出血,且产前已存在反复、多次出血,可造成胎儿宫内缺氧,故前置胎盘,尤其是完全性前置胎盘者,根据孕期出血情况采取相应治疗,为挽救母儿性命,临床多提前终止妊娠,并进行多学科诊治团队,术中确诊胎盘植入后可联系新生儿科、泌尿科、介入科、血库等相关科室,积极应对术中各种情况[18-19]。前置胎盘者均为早产儿,其脏器均未发展成熟,且免疫能力低下,在宫内因前置胎盘缘故,其营养吸收不足,出生后呼吸窘迫、低体重发生率高,且发生率高低与前置胎盘严重程度有一定联系,出生后一般送往新生儿重症监护室观察[20]。故本次研究显示完全前置胎盘组患儿早产、显著低于其他两组,Apgar评分、出生体重则显著高于其他两组。但研究发现完全性前置胎盘患者有4例死亡,其中3例为孕妇妊娠期阴道反复、大量失血,拟行终止妊娠,1例新生儿出生后因肺泡发育不良最后呼吸衰竭而死,且笔者对其4位孕产妇既往史资料分析,发现孕产妇均具有人流史,2例患者有剖宫产史,因此笔者认为前置胎盘的发生与母婴结局与人流史、吸烟史、剖宫产史、早产史等妊娠资料密切相关,可导致不良妊娠结局。
总之,前置胎盘的发生与吸烟史、孕次、剖宫产史、流产史、早产史、贫血有一定联系,且两者互相影响、互相促进,加重孕妇机体损伤,继而导致产后出血、胎盘粘连、早产、低体重等不良妊娠结局,尤其是完全性前置胎盘者,其妊娠不良结局风险显著高于其他前置胎盘者,临床需提高警惕。
[1] 计德永.植入性凶险型前置胎盘12例临床分析[J].中国基层医药,2015,22(16):2521-2522.
[2] 吴晓娟,严 园,周 晓.改良式宫颈环扎术治疗前置胎盘子宫下段出血的临床研究[J].重庆医学,2015,44(17):2374-2375.
[3] 陆 勤,陈莉茹.不同类型前置胎盘与妊娠结局的相关性研究[J].临床误诊误治,2016,29(2):103-106.
[4] 王 军,熊 苗,陈 宇.前置胎盘合并剖宫产史患者产后大出血危险因素分析[J].实用医学杂志,2015,31(20):3394-3397.
[5] 张 婧,张春玉,范琦慧,等.不同类型前置胎盘448例临床分析[J].中国妇产科临床杂志,2016,17(5):450-452.
[6] 赵 捷,冯 玲.高龄孕妇的孕期管理[J].中国实用妇科与产科杂志, 2017,33(1):96-99.
[7] 李洪梅.前置胎盘并胎盘植入对母婴结局的影响及危险因素分析[J].中国医药导报,2015,12(26):70-73.
[8] 邵珊珊,褚德英,马 棣,等.前置胎盘43例临床分析[J].中华全科医学, 2014,12(4):659-660.
[9] 陈 娅,孙美果.剖宫产史合并前置胎盘对母儿围生期的影响[J].安徽医药, 2014,18(2):280-282.
[10] 王妙娜,隗伏冰.前置胎盘危险因素的回归分析[J].山西医药杂志, 2015,44(22):2667-2669.
[11] 陈 融,陆振林,陈 鸣.超声诊断不同类型前置胎盘与妊娠结局的相关关系[J]. 临床和实验医学杂志,2015,14(20):1729-1732.
[12] 史丹丹,杨风桢,齐新颖,等.止血带联合子宫下段横和“U”字缝合术在凶险型前置胎盘剖宫产术中的应用[J].医学临床研究,2015,32(2):272-274.
[13] 邢 丽,袁婵娟,吴宁,等.预置球囊导管在凶险性前置胎盘伴胎盘植入剖宫产术中的护理[J].介入放射学杂志,2016,25(2):175-177.
[14] 张 雁,李会影.完全性前置胎盘伴胎盘植入保留子宫预后相关临床研究[J].中国妇幼保健,2015,30(30):5285-5287.
[15] 郭永平,杨 冯,王晓静,等.前置胎盘伴胎盘植入剖宫产术中行子宫下段横行环状压迫缝合止血的效果[J].蚌埠医学院学报,2016,41(12):1647-1650.
[16] 刘丽娟,刘 芳.止血带捆绑下子宫下段环形蝶式缝扎术在凶险性前置胎盘伴胎盘植入中的应用[J].湖南师范大学学报:医学版,2016,13(1):82-84.
[17] 李 青,汪 艳,王 婧,等.宫颈子宫下段环形缝合术在前置胎盘剖宫产术中出血的临床应用[J].中国实用妇科与产科杂志,2017,33(7):734-737.
[18] 王晓怡,孙 雯,李志华,等.多学科团队参与对胎盘植入患者母婴结局的影响[J].中国实用妇科与产科杂志,2015,31(5):445-448.
[19] 余 琳,胡可佳,杨慧霞. 2008-2014年凶险性前置胎盘的回顾性临床研究[J].中华妇产科杂志,2016,51(3):169-173.
[20] 姜 蕾,陈 斌,赵光临,等.深圳市低出生体重影响因素的配对病例对照研究[J]. 中华疾病控制杂志,2015,19(11):1131-1134.
