慢性酒依赖患者血尿酸水平与认知功能的相关性分析*
2018-06-07赵志强徐向东
赵志强 王 黎 徐向东
随着经济文化的发展,我国慢性酒依赖患者的相关躯体、精神及社会问题日渐突出[1]。酒精作为中枢神经系统抑制剂可直接作用于脑组织从而导致认知功能障碍[2,3]。近年来,氧化应激及自由基清除不足被认为是认知功能损害的主要诱因[4]。尿酸(SUA)是一种内源性抗氧化剂,但SUA过高时又可加速氧化应激反应,目前其对认知功能的影响尚存在争议。本研究旨在通过探讨SUA与慢性酒依赖患者认知功能的相关性,为早期筛查慢性酒依赖患者认知功能损害提供可靠的临床依据。
1 对象与方法
1.1 对象 选取2017年1~6月在乌鲁木齐市第四人民医院戒酒病房住院患者,随机选取首次就诊的,符合国际疾病分类第10版(ICD-10)中“使用酒精所致精神和行为障碍”诊断标准(包括伴有谵妄的酒精戒断状态及酒精所致的精神病性障碍)的患者共110例,均为男性,年龄在29~61岁。所有研究对象均为右利手,均未行正规抗动脉硬化治疗。均排除脑器质性疾病所致精神障碍、精神分裂症、情感障碍、精神发育迟滞等其他重型精神障碍者,排除冠心病、高血压、糖尿病、脑血管病等躯体疾病史,排除肝肾功不全及近3个月服用影响血尿酸水平药物者。所有研究对象均已签署伦理知情同意书,并经乌鲁木齐市第四人民医院医学伦理委员会批准(LL201700213)。
1.2 方法
1.2.1 人口学资料收集及SUA测定 采用一般情况调查问卷采集所有研究对象的人口学资料,包括:年龄、性别、民族、文化程度、受教育年限等。清晨采血前均禁食8 h以上,采集静脉血5 ml用Backman全自动生化检测仪检测SUA水平。
1.2.2 认知功能评定 应用蒙特利尔认知评估量表(MoCA)综合评估研究对象的注意力、语言功能、记忆力、执行功能、逻辑能力、计划、抽象思维等认知功能[5]。该量表总分30分,各单项得分相加总和为评定分值,评分≥26分为正常;若受教育年限≤12年,分界值为25分。应用简易智能精神状态量表(MMSE)进行认知功能评定,主要包含5个方面:定向力、记忆力、注意力及计算力、回忆、语言,该量表总分30分,各单项得分相加总和为评定分值,评定分值与文化程度密切相关,正常参考界值为:文盲>17分,小学>20分,初中及以上>24分。上述量表测定时,若研究对象受教育年限<12年,则在测评结果上加1分以校正受教育程度的偏倚。本次研究设定,MMSE总分>24分,MoCA总分<26分者,为认知功能障碍患者;MMSE总分>24分,MoCA总分≥26分者,为认知功能正常。
1.2.3 统计学方法 采用SPSS19.0软件进行统计学分析。计量资料以均数±标准差(x±s)表示,计量资料采用t检验。连续变量的多因素分析采用多元线性回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 根据认知功能评定情况分组后两组间人口学资料的比较 两组在年龄、受教育年限方面比较差异无统计学意义(P>0.05)。见表1。

表1 两组人口学资料的比较(x±s)
2.2 两组间MoCA、MMSE总分及SUA水平比较 认知功能障碍组MoCA、MMSE总分均低于认知功能正常组,而SUA水平高于认知功能正常组(P<0.05)。见表2。

表2 两组认知功能及SUA比较(x±s)
2.3 两组MoCA量表测评结果比较 认知功能障碍组MoCA记忆力、语言功能低于认知功能正常组(P<0.05)。见表3。

表3 两组MoCA量表测试结果比较(x±s)
2.4 多元线性逐步回归分析 以MoCA量表各评分项目为因变量,以SUA、年龄、受教育程度为自变量进行多元线性回归分析,结果显示,SUA是影响酒依赖患者认知功能的独立危险因素(P<0.05)。见表4。以SUA为自变量,以MoCA量表各评分项目为因变量,进行多元线性回归分析,结果显示,SUA是影响酒依赖患者记忆和语言功能的独立危险因素(P<0.05)。见表5。
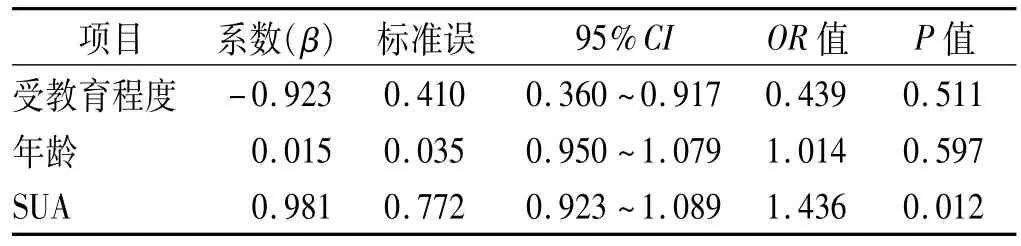
表4 各变量与MoCA量表各评分项的多元回归分析
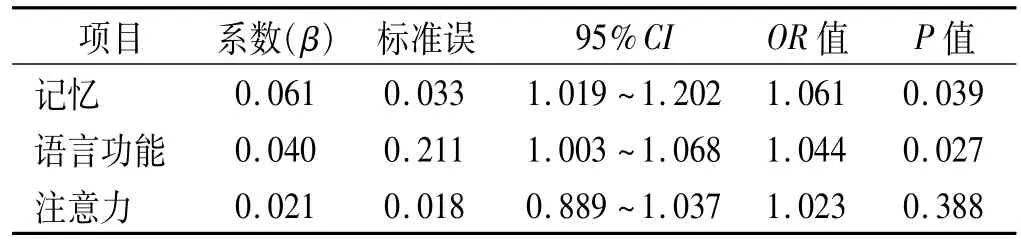
表5 SUA与MoCA量表各评分项的多元回归分析
3 讨论
有研究显示[6],酒精的有害使用已成为诱导痴呆发病的重要因素之一,但具体的作用机制尚不明确。因认知功能障碍的发生、发展为多因素所致,目前临床上需找到较为敏感、检测较为方便的指标进行酒依赖患者发生认知障碍的早期预测及筛查的方法。
近年来血尿酸水平与认知功能的相关性已被国内外实验所证实[7],高血尿酸水平可致脑皮质血管扩张能力下降,导致认知功能损害。国内有研究提示[8],酒依赖患者多存在尿酸代谢异常。酒依赖患者饮酒后,酒精在胃及空肠上段迅速被上皮细胞所吸收,肝脏对酒精的代谢加速了NADP+还原为NADPH,过量的NADPH使肝脏对乳酸的利用率降低,血液中乳酸含量升高进一步引起肾脏对尿酸排泄障碍,从而导致SUA水平升高。
本研究结果提示:认知功能障碍组的酒依赖患者SUA水平高于认知功能正常组。多元线性逐步回归分析显示,酒依赖患者认知功能障碍的发生和发生的程度与SUA水平有关;酒依赖患者SUA水平越高,其发生认知功能障碍的风险越大,发生认知功能损害的程度也就越重。宋彦等[9]指出,血尿酸水平过高可造成血管内皮损伤,同时发生氧化应激反应,导致微血管病变、小动脉玻璃样变、大动脉硬化等,加重血管内皮氧化损伤及细胞损害,增加发生认知功能障碍的风险。但亦有研究显示[10],阿尔茨海默病患者的SUA水平低于正常对照组。造成这一结果可能的机制是:SUA水平降低使超氧化物歧化酶活性降低及大量铁离子聚集,生成大量活性氧化自由基,导致脂质过氧化,过氧化脂质代谢产物与大脑内蛋白质及磷酸结合形成脂褐素,脂褐素沉积于脑内,影响了突触素的功能,最终使神经传导受阻,从而促进认知功能障碍的发生发展[11,12]。
同时本研究结果显示:高SUA水平对酒依赖患者的记忆和语言功能有显著影响,研究中发现记忆和语言功能明显损害的酒依赖患者SUA水平升高。这可能与酒精对脑组织损害部位的敏感性分布有关。这点提示需要进一步开展对酒依赖患者发生认知功能损害的神经生物学基础的研究。
对酒依赖患者进行SUA水平的监测可早期预测及识别认知功能障碍的发生,并通过早期对危险因素的干预来减轻酒精对神经系统的损害,亦可为治疗转归提供可靠依据。本研究为单中心小样本研究,在性别方面,研究对象仅局限为男性患者,结果可能存在一定偏倚;且未考虑酒依赖程度、饮酒年限、饮酒量、饮酒品种及是否合并药物治疗对结果的影响。故在后续的研究中可扩大样本含量,加入女性患者,纳入更多的影响因素,开展多中心的大样本研究,以更加深入确实地认识到酒精对认知功能损害的影响。
[1] Tang YL,Xiang XJ,Wang XY,et al.Alcohnl and alcoholrelated harm in China:policy changes needed[J].Bull World Health Qrgan,2013,91(4):270-276.
[2] 郝伟.精神活性物质所致精神障碍[M].5版.精神病学,2009:450-451.
[3] Rahman S,Engleman EA,Bell RL.Recent advances in nicotinic receptor signaling in alcohol abuse and alcoholism[J].Prog Mol Biol Transl Sci,2016,137:183-201.
[4] Owen JB,Sultana R,Aluise CD,et al.Oxidative modification to LDL receptor-related protein1 in hippocampus from subjects with Alzheimerdisease:impllcations for Aβaccumulation in AD brain[J].Free Radiac Bio I Med,2010,49(11):1798-1803.
[5] 洪珊珊,赵中,韩伯军,等.酒依赖患者认知功能障碍的临床观察[J].中国临床心理学杂志,2017,25(1):79-81.
[6] Chen JH,Lin KP,Chen YC.Risk factors for dementia[J].J Formos Med Assoc,2009,108:745-764.
[7] Prince M,Acosta D,Ferri CP,et al.Dementia incidence and mortality in middle-income countries,and associations with indicators of cognitive reserve:a10/66 Dementia Research Group population-based chort study[J].Lancet,2012,380(9836):50-58.
[8] 刘光美,余林蔓,宛长宏.酒精所致精神障碍患者伴发高尿酸血症的分析[J].现代检验医学杂志,2014,29(1):136-140.
[9] 宋彦,索爱琴,丁旭萌.尿酸对阿尔茨海默病大鼠学习记忆能力的影响及其机制[J].中国神经精神疾病杂志,2011,37(10):603-606.
[10] Kim TS,Pae CU,Yoon SJ,et al.Decreased plasma antioxidants in patients with Alzherimer’s disease[J].Int J Geriatr Psychiatry,2006,21(4):344-348.
[11] Bowman GL,Shannon J,Frei B,et al.Uric acid as a CNS antioxidant[J].J Alzherimers Dis,2010,19(4):1331-1336.
[12] Spitsin S,Koprowski H.Role of uric acid in Alzherimer’s disease[J].JAlzherimers Dis,2010,19(4):1337-1338.
