基于倾向得分匹配法的高龄患者腹腔镜辅助直肠癌根治术疗效分析
2018-05-07刘流梁力川刘东良朱志强孙琳丁玉珍何义仁刘少军胡磊万晓
刘流,梁力川,刘东良,朱志强, ,孙琳,丁玉珍,何义仁,刘少军,胡磊,万晓
(1. 中国科学技术大学附属第一医院 普通外科,安徽 合肥 230001;2. 安徽医科大学附属省立医院 普通外科,安徽合肥 230022)
直肠癌是我国常见的恶性肿瘤之一,且发病率呈上升趋势[1]。手术治疗是直肠癌的主要治疗措施[2-4]。随着我国人口进入老龄化,越来越多的高龄直肠癌患者需要手术治疗。高龄患者常合并高血压、肺功能障碍、心脏疾病等慢性疾病,手术风险大。近10年,腹腔镜技术飞速发展,国内众多医院开展了腹腔镜直肠癌根治术[5-7]。研究[6,8]表明腹腔镜辅助直肠癌根治术在I~II期直肠癌中的运用是安全可靠的,能达到根治性效果。此外,较传统开腹直肠癌根治术相比,腹腔镜辅助直肠癌根治术具有创伤小和术后恢复快等优势。因此,腹腔镜辅助直肠癌根治术有利于降低手术风险和促进高龄患者术后快速恢复[9-10]。本研究通过对比分析接受腹腔镜辅助直肠癌根治术治疗的高龄(≥70岁)和非高龄患者(<70岁)的围手术期临床资料,探讨腹腔镜辅助直肠癌根治术在高龄患者中运用的临床价值。
1 资料与方法
1.1 一般资料
选自2014年1月—2016年1月期间,在中国科学技术大学附属第一医院/安徽省立医院普外科胃肠病区行腹腔镜辅助直肠癌根治术患者226例。其中<70岁患者(非高龄组)163例,≥70岁患者(高龄组)63例。采用倾向得分匹配法(1:1匹配)(见下述),从高龄组和非高龄组中分别随机抽取46例。所有手术由高级职称且经验丰富的胃肠外科医师完成。
1.2 术前评估和手术适应证
1.2.1 术前评估 ⑴ 肿瘤评估:拟手术患者进行直肠指诊、电子结肠镜检查和术前病理检测、肿瘤标记物(癌胚抗原CEA)、盆腔磁共振、肝胆胰脾彩超和胸部正位X片检查,以达到术前明确诊断和评估肿瘤局部情况以及是否有远处转移。术前经磁共振评估考虑淋巴结阳性患者,推荐术前新辅助放化疗,提高肿瘤的手术切除率。若患者拒绝术前新辅助放化疗,直接行手术治疗,术后予以辅助治疗。⑵ 全身情况评估:详细询问患者既往疾病史;完善心电图(包括动态心电图)、术前进行肺功能、心脏彩超和头部CT(既往有脑血管疾病患者)等检查。
1.2.2 手术适应证 ⑴ 术前病理确诊为直肠癌,且无远处转移;⑵ 无严重的器官功能障碍,能够耐受手术治疗;⑶ 术前评估能够行根治性手术切除;⑷ 患者愿意行腹腔镜辅助直肠癌根治术治疗。本研究仅纳入限期手术治疗的直肠癌患者,不包括因肠梗阻、出血、穿孔等原因行急诊手术的患者。
1.3 围手术期处理和手术方式
1.3.1 围手术期处理 完善术前检查,评估心、肺等重要脏器功能。采用美国麻醉医师学会(ASA)评分对患者进行术前手术危险度分级。对于术前有合并症的患者(如高血压、糖尿病、心脏疾病、肺功能障碍等),邀请相关专科会诊,评估手术风险及完善术前准备。术前戒烟并进行呼吸功能锻炼,改善肺功能;术前动态监测血压;糖尿病患者术前给予胰岛素,检测血糖控制在10 mmol/L以内;术前1 d口服泻药,并静脉补液,维持水电解质平衡;术前30 min预防性给予二代头孢类1次,如手术超过3 h,追加抗生素1次;术后预防性使用抗生素48 h。如有术后感染征象,改用三代头孢类抗生素,明确感染病灶和感染病菌。术后5~7 d内给予静脉营养支持治疗,促进术后恢复。术后细致观察并发症的发生情况,给予及时的处理和准确记录。
1.3.2 手术方式 所有手术均在全麻下完成,遵循无瘤原则,包括:⑴ 高位结扎肠系膜下动脉和肠系膜下静脉,并清扫肠系膜下动脉根部淋巴结;⑵ 沿外科解剖间隙锐性分离,显露并保护盆腔自主神经,保证直肠系膜完整切除;⑶ 保证远端切缘阴性及环周切缘阴性;⑷ 术中依据吻合的满意程度、肿瘤的位置等,由手术医师决定是否行预防性造口;⑸ 注重手术切口的保护,防止肿瘤种植和切口感染。
1.4 统计学处理
用SPSS 22.0统计软件进行倾向得分匹配和统计学分析。为了使得两组患者基线具有较高的可比性,倾向得分匹配因素包括性别、是否有高血压和糖尿病病史、是否有心肺功能障碍、ASA评级、是否进行术前新辅助放疗、肿瘤距肛缘的距离和手术方式。计量资料采用均数±标准差(±s)表示和独立样本的t检验进行统计分析;计数资料采用χ2检验或Fisher确切概率法进行统计分析;P<0.05为差异有统计学意义。
2 结 果
2.1 术前情况
匹配前总共有226例患者被纳入;高龄组患者的体质量指数(BMI)明显低于非高龄组患者(P=0.01);经过倾向得分匹配后,随机从高龄组和非高龄组患者中分别选取46例患者进行统计分析;两组患者性别、BMI等基线指标无统计学意义,两组患者具有可比性(表1)。

表1 两组者术前基线资料Table 1 Baseline data of the two groups of patients
2.2 术中情况和术后恢复
患者的手术时间、术中出血、术后进食流质时间和术后住院时间两组间均无统计学差异(均P>0.05);患者的肿瘤大小、肿瘤的分化程度和肿瘤分期(第8版AJCC直肠癌TNM分期)两组间差异亦无统计学意义(均P>0.05)(表2)。
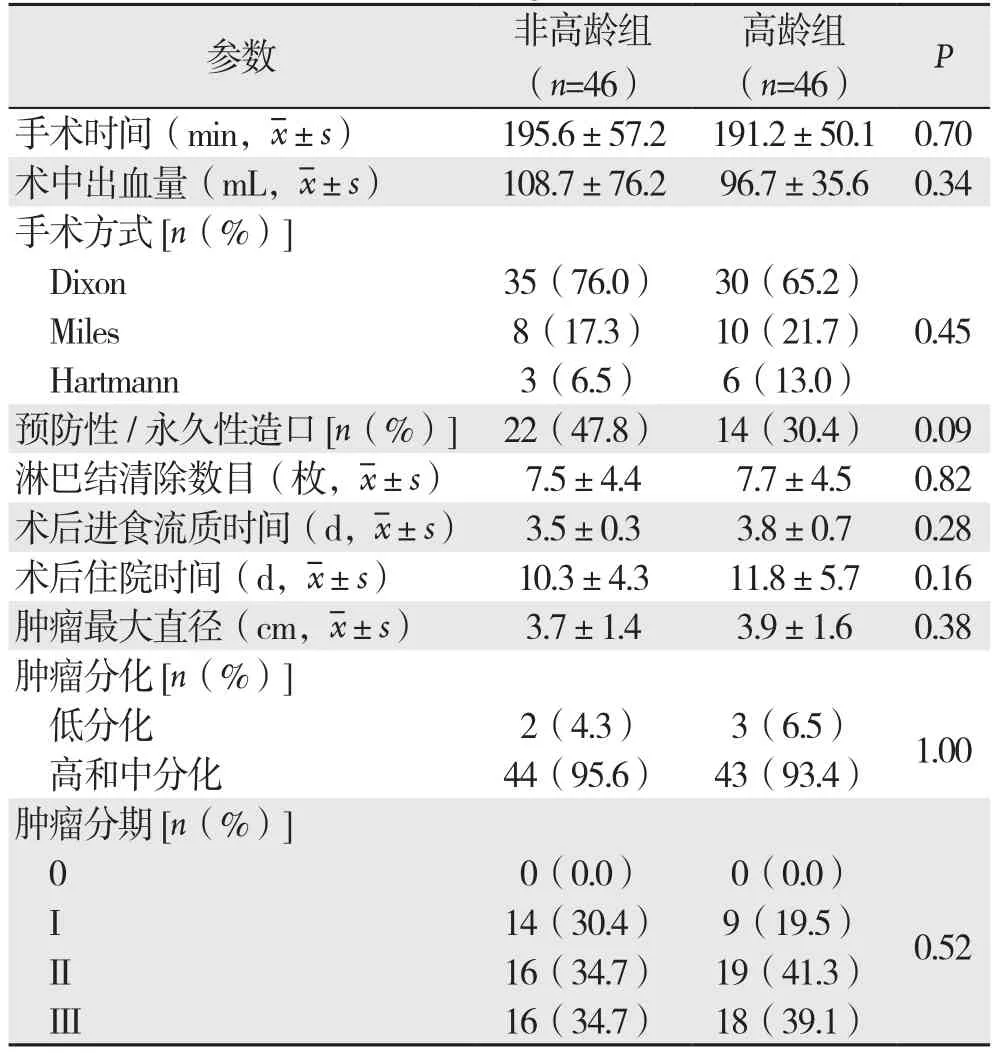
表2 两组患者临床指标和病理结果比较Table 2 Comparison of the clinical variables and pathological results between the two groups of patients
2.3 术后并发症发生情况
两组直肠癌患者术后均无死亡病例。高龄组10例发生术后并发症,非高龄组7例发生术后并发症;术后并发症发生率分别为21.7%和15.2%,组间差异无统计学意义(P=0.42);高龄患者术后感染性并发症(包括腹腔感染、尿路感染和肺部感染)发生率与非高龄组相当,组间差异亦无统计学意义(P=0.18);在高龄和非高龄组中,各有1例患者进行二次手术治疗;高龄组中1例患者因手术切口感染和裂开进行了二次手术缝合并顺利愈合;非高龄组中1例患者术后出现吻合口瘘,且保守治疗(包括盆腔冲洗、抗感染、营养支持治疗)无效后,予以急诊手术治疗,包括腹腔冲洗、乙状结肠造瘘和术后腹腔持续冲洗;经积极治疗术后顺利康复出院(表3)。

表3 两组患者术后并发症发生情况的比较[n(%)]Table 3 Comparison of the postoperative complications between the two groups of patients[n (%)]
3 讨 论
随着我国社会进入老龄化,老龄人群直肠癌发病率逐步升高。研究[1]显示,2003—2005年之间,上海1 970例直肠癌患者中,70~75岁之间的患者为354例,75~80岁之间的患者为284例,80岁以上的患者为293例,比例分别为17.97%、14.42%和14.92%。因为高龄患者(≥70岁)手术风险高,探讨腹腔镜技术在高龄直肠癌患者中的临床运用具有重要意义。
腹腔镜技术在近10年快速发展;与传统开腹手术比较,腹腔镜手术具有创伤小、术后疼痛轻等优点,有利于术后恢复,因此被广大外科医师所接受[11-12]。研究[13]表明,虽然腹腔镜辅助直肠癌根治手术时间显著长于开腹直肠癌根治术,腹腔镜辅助直肠癌根治术能够显著减少术中出血,缩短术后肠道功能恢复时间和住院时间,降低术后并发症发生率,提示腹腔镜微创技术能够有效降低手术创伤。此外,腹腔镜辅助直肠癌根治手术能够达到93%和99%的环周切缘和肠管远端切缘阴性,且能使87%的直肠系膜保持完整性,与传统开腹直肠癌根治术相当[14];生存分析结果显示腹腔镜直肠癌根治术术后3年局部复发率、无病生存率和总生存率亦与开腹直肠癌根治术相当[15]。
腹腔镜微创技术在高龄患者中运用具有一定争议。腹腔镜辅助直肠癌手术中,需要建立CO2气腹,维持腹腔内压力在12~14 mmHg(1 mmHg=0.133 kPa);此外,腹腔镜辅助直肠癌根治术中,患者需要保持头低脚高位。因此,对高龄患者实施腹腔镜辅助直肠癌根治术会增加心、肺功能负担,可能增加术后并发症风险[2,16]。Scheidbach等[17]前瞻性分析了腹腔镜辅助直肠癌根治术的193例高龄患者(>75岁)和508例非高龄患者(≤75岁);研究结果表明,腹腔镜辅助直肠癌根治术不增加高龄患者术后手术相关的并发症,如吻合口瘘、术后出血等。Fujii等[18]报道高龄患者(≥75岁)行腹腔镜辅助直肠癌根治术中出血量、术后并发症发生率和术后住院时间与行传统开腹手术的高龄患者相当;Fugang等[19]报道腹腔镜微创技术能够提高高龄患者直肠癌术后3年生存率。本研究结果提示,行腹腔镜微创手术的高龄直肠癌患者术后并发症发生率和术后住院时间与非高龄患者相当,得益于腹腔镜辅助直肠癌根治术手术创伤小,有利于高龄患者术后恢复。
虽腹腔镜微创技术能够降低手术创伤,有利于术后恢复,但是高龄患者心、肺等器官储备功能下降,术前常存在多种合并症,手术风险较大。藏怡雯等报道高龄患者行腹腔镜辅助直肠癌根治术的术后并发症高于非高龄患者,主要为手术切口感染和脂肪液化等;多因素分析提示年龄、肿瘤分期等是术后并发症的危险因素[20]。Manceau等[21]分析了446例直肠癌患者,其中65岁以上老年直肠癌患者为156例(34.9%),术前ASA麻醉评级为III~IV级的患者有19例(占65岁以上老年直肠癌患者12.2%);多因素分析提示男性、术前新辅助放化疗、手术时间长和术中中转开腹是术后并发症的独立危险因素。本研究中,高龄患者术前ASA评级为3级的有13例(20.6%),而非高龄组患者术前ASA评级为3级的有18例(11.0%)。因此,加强高龄直肠癌患者围手术期处理,必要时多学科讨论,对保障高龄直肠癌患者手术安全具有重要的意义。虽然年龄已经不是腹腔镜直肠癌根治术的绝对手术禁忌,但是强调高龄患者的术前评估和术前合并症的综合治疗,有利于提高手术安全。
围手术期采取必要的治疗措施,有利于减少高龄患者术后并发症风险:⑴ 积极纠正营养不良、贫血等合并症;⑵ 术前2周戒烟,术前和术后加强肺功能锻炼(如爬楼梯、吹气球等);⑶ 对于术前有肺部感染和功能障碍的患者,应予以抗感染和化痰等治疗,控制肺部炎症和改善肺功能;⑷ 采取加速康复外科策略,减少术前准备和手术创伤对机体的生理功能干扰等;⑸ 注重手术切口的保护,降低手术切口感染的发生率。通过这些综合治疗措施,促进高龄直肠癌患者术后快速康复,减少并发症的发生。
众所周知,回顾性研究存在一定的不足,主要为选择性偏移和不同组间患者的基线不一致性[22]。为了减少回顾性研究的不足,我们采用了倾向得分匹配的方法。通过该方法,可以实现从不同组的患者内进行随机抽样并匹配,最大程度的减少选择性偏移和保证组间患者基线具有可比性。本研究中,未进行倾向得分匹配前,高龄组患者的体重指数显著低于非高龄组,且高龄组患者高血压和脑血管疾病比例高于非高龄组;通过倾向得分匹配后,两组患者各个基线指标无显著差异;此举将保证本研究纳入的患者基线保持一致,保证研究结果具有较高的可信度及研究结果的客观性。
综上所述,高龄不是腹腔镜辅助直肠癌根治术的手术禁忌;但与非高龄组患者(<70岁)相比,高龄组患者(年龄≥70岁)术后感染相关并发症发生风险增加。因此,应该重视围手术期合并症的处理,使患者各个脏器功能处于最佳状态,降低术后并发症发生风险。
[1]李泓澜, 高玉堂, 郑莹, 等. 上海市区居民1973–2005年结直肠癌发病趋势分析[J]. 中华预防医学杂志, 2009, 43(10):875–879.doi:10.3760/cma.J.Issn.0253–9624.2009.10.009.Li HL, Gao YT, Zheng Y, et al. Incidence trends of colorectal cancer in urban Shanghai,1973–2005[J]. Chinese Journal of Preventive Medicine, 2009, 43(10):875–879. doi:10.3760/cma.J.Issn.0253–9624.2009.10.009.
[2]Dale JE, Sebjørnsen S, Leh S, et al. Multimodal therapy is feasible in elderly anal cancer patients[J]. Acta Oncol, 2017, 56(1):81–87.doi:10.1080/0284186X.2016.1244356.
[3]申丽君, 章真. 局部进展期直肠癌的放疗规范及其进展[J].中华胃肠外科杂志, 2016, 19(6):618–620. doi:10.3760/cma.j.issn.1671–0274.2016.06.004.Shen LJ, Zhang Z. Radiotherapy standard and progress in locally advanced rectal cancer[J]. Chinese Journal of Gastrointestinal Surgery, 2016, 19(6):618–620. doi:10.3760/cma.j.issn.1671–0274.2016.06.004.
[4]詹天成, 李明, 顾晋. 解读美国结直肠外科医师协会2013直肠癌治疗指南[J]. 中华胃肠外科杂志, 2013, 16(8):701–709.doi:10.3760/cma.j.issn.1671–0274.2013.08.001.Zhan TC, Li M, Gu J. Interpretations of practice parameters for the management of rectal cancer (2013 released by American Society of Colon and Rectal Surgeons)[J]. Chinese Journal of Gastrointestinal Surgery, 2013, 16(8):701–709. doi:10.3760/cma.j.issn.1671–0274.2013.08.001.
[5]曾志强, 霍景山, 陶世明. 腹腔镜直肠癌全系膜切除根治术与开放手术对盆腔自主神经的影响[J]. 中国普通外科杂志, 2013,22(6):800–802. doi:10.7659/j.issn.1005–6947.2013.06.031.Zeng ZQ, Huo JS, Tao SM. Study on of sex and urination functions of male rectal cancer patients after pelvic autonomic nervepreserving total mesorectal excision: laparoscopic resection versus open resection[J]. Chinese Journal of General Surgery, 2013,22(6):800–802. doi:10.7659/j.issn.1005–6947.2013.06.031.
[6]韩越俊, 王建平, 王庆华, 等. 高龄患者腹腔镜辅助结直肠癌切除术的临床疗效[J]. 中国普通外科杂志, 2017, 26(4):463–467.doi:10.3978/j.issn.1005–6947.2017.04.010.Han YJ, Wang JP, Wang QH, et al. Clinical efficacy of laparoscopicassisted resection of colorectal cancer in elderly patients[J]. Chinese Journal of General Surgery, 2017, 26(4):463–467. doi:10.3978/j.issn.1005–6947.2017.04.010.
[7]谯瞧, 车向明, 樊林. 直肠癌腹腔镜全直肠系膜切除术对排尿功能的影响研究[J]. 中国普通外科杂志, 2015, 24(10):1427–1432.doi:10.3978/j.issn.1005–6947.2015.10.016.Qiao Q, Che XM, Fan L. Analysis of impact of laparoscopic total mesorectal excision on urinary function[J]. Chinese Journal of General Surgery, 2015, 24(10):1427–1432. doi:10.3978/j.issn.1005–6947.2015.10.016.
[8]Morino M, Risio M, Bach S, et al. Early rectal cancer: the European Association for Endoscopic Surgery (EAES) clinical consensus conference[J]. Surg Endosc, 2015, 29(4):755–773. doi: 10.1007/s00464–015–4067–3.
[9]Roscio F, Boni L, Clerici F, et al. Is laparoscopic surgery really effective for the treatment of colon and rectal cancer in very elderly over 80 years old? A prospective multicentric case-control assessment[J]. Surg Endosc, 2016, 30(10):4372–4382. doi:10.1007/s00464–016–4755–7.
[10]卞正乾, 钟鸣, 唐伟军, 等. 80岁以上高龄结直肠癌患者接受腹腔镜辅助根治手术的围手术期安全性观察[J]. 腹腔镜外科杂志,2009, 14(1):41–44.Bian ZQ, Zhong M, Tang WJ, et al. A clinical study of laparoscopic colorectal surgery in octogenarians[J]. Journal of Laparoscopic Surgery, 2009, 14(1):41–44.
[11]Zheng J, Feng X, Yang Z, et al. The comprehensive therapeutic effects of rectal surgery are better in laparoscopy: a systematic review and meta-analysis[J]. Oncotarget, 2017, 8(8):12717–12729.doi:10.18632/oncotarget.14215.
[12]刘流, 朱志强, 何义仁, 等. 束带提拉法在腹腔镜辅助中低位直肠癌前切除术中的应用[J]. 中国普通外科杂志, 2017, 26(10):1279–1285. doi:10.3978/j.issn.1005–6947.2017.10.009.Liu L, Zhu ZQ, He YR, et al. Application of band lifting method in laparoscopy-assisted anterior resection for mid-and low-rectal cancer[J]. Chinese Journal of General Surgery, 2017, 26(10):1279–1285. doi:10.3978/j.issn.1005–6947.2017.10.009.
[13]Chen K, Cao G, Chen B, et al. Laparoscopic versus open surgery for rectal cancer: A meta-analysis of classic randomized controlled trials and high-quality Nonrandomized Studies in the last 5 years[J].Int J Surg, 2017, 39:1–10. doi: 10.1016/j.ijsu.2016.12.123.
[14]Stevenson AR, Solomon MJ, Lumley JW, et al. Effect of Laparoscopic-Assisted Resection vs Open Resection on Pathological Outcomes in Rectal Cancer: The ALaCaRT Randomized Clinical Trial[J]. JAMA, 2015, 314(13):1356–1363.doi:10.1001/jama.2015.12009.
[15]Bonjer HJ, Deijen CL, Abis GA, et al. A randomized trial of laparoscopic versus open surgery for rectal cancer[J]. N Engl J Med, 2015, 372(14):1324–1332. doi:10.1056/NEJMoa1414882.
[16]Sato N, Kawamoto M, Yuge O, et al. Effects of pneumoperitoneum on cardiac autonomic nervous activity evaluated by heart rate variability analysis during sevoflurane, isoflurane, or propofol anesthesia[J]. Surg Endosc, 2000, 14(4):362–366.
[17]Scheidbach H, Schneider C, Hugel O, et al. Laparoscopic surgery in the old patient: do indications and outcomes differ?[J]. Langenbecks Arch Surg, 2005, 390(4):328–332.
[18]Fujii S, Ishibe A, Ota M, et al. Short-term results of a randomized study between laparoscopic and open surgery in elderly colorectal cancer patients[J]. Surg Endosc, 2014, 28(2):466–476.
[19]Fugang W, Zhaopeng Y, Meng Z, et al. Long-term outcomes of laparoscopy vs. open surgery for colorectal cancer in elderly patients: A meta-analysis[J]. Mol Clin Oncol, 2017, 7(5):771–776.doi:10.3892/mco.2017.1419.
[20]臧怡雯, 周易明, 陈宗祐. 75岁及以上高龄结直肠癌患者手术治疗安全性、远期疗效及腹腔镜手术可行性评估[J]. 上海医学,2011, 34(11):831–836.Zang YW, Zhou YM, Chen ZY. Safety and long-term outcome of surgical treatment for colorectal cancer in patients aged above 75 years and the feasibility of laparoscopic surgery[J]. Shanghai Medical Journal, 2011, 34(11):831–836.
[21]Manceau G, Hain E, Maggiori L, et al. Is the benef i t of laparoscopy maintained in elderly patients undergoing rectal cancer resection?An analysis of 446 consecutive patients[J]. Surg Endosc, 2017,390(4):328–332. doi:10.1007/s00464–016–5009–4.
[22]Fransson E, Knutsson A, Westerholm P, et al. Indications of recall bias found in a retrospective study of physical activity and myocardial infarction[J]. J Clin Epidemiol, 2008, 61(8):840–847.doi:10.1016/j.jclinepi.2007.09.004.
