Medtronic3830起搏电极导线在特殊患者中的应用
2018-05-07李建军李学斌段江波王龙李鼎昃峰苑翠珍郭继鸿
李建军 李学斌 段江波 王龙 李鼎 昃峰 苑翠珍 郭继鸿
随着对右心耳及右室心尖部起搏危害性的不断认识,越来越多的患者需要行心脏特殊部位的起搏,传统应用的被动固定电极逐渐被主动固定电极导线所代替。理想的起搏电极导线应该具有良好的起搏阈值及感知功能等特性,常规应用的主动固定电极导线在普通患者中大多可以达到预期目的以完成起搏,但对于一些特殊患者则难以完成术中植入。笔者拟就特殊主动固定电极导线3830在特殊患者中的应用做一总结。
纳入病例为 2015年4月至11月于本院应用普通主动固定电极导线不能完成植入者或于外院曾行多次植入均失败者共3例。3例患者均符合心律植入装置指南(ACC/AHA/HRS2008更新版),所有患者术前均签署了知情同意书。3例患者分别为:①永存左上腔静脉,右上腔静脉闭锁;②起搏器囊袋感染多次植入致上腔静脉闭塞;③起搏器心室电极故障并植入血管狭窄。
使用St.Jude和VITATRON起搏器, 电极导线系统为Medtronic Select Secure系统的3830电极导线及配套的C315递送装置(图1)。

图1 3830电极及递送系统
操作技术及植入方法:穿刺入路血管。导引钢丝引导下送入输送鞘管。送入及固定3830电极导线:①3830电极导线经输送鞘管送入后,因其无中心腔,无指引钢丝支撑,故头端伸出鞘管1 cm即可,伸出过长,头端较软无鞘管支撑,操控性能差,不易固定。②到达植入部位后,术者对导线施加向前的力量使其头端主动固定螺丝顶住心内膜,然后一手固定鞘管,另一手顺时针整体旋转导线约3~4圈,同时在X线下观察导线头端是否固定。③固定完成后X线下一手固定电极,另一手轻轻回撤输送鞘管,适当调整电极张力并检查电极是否固定牢固,测定各项参数至符合要求。④在X线观察下将输送鞘管去除,并再次调整电极张力,以完成电极导线的固定。
术后第7天和出院后1个月进行随访, 随访内容主要包括起搏器程控检查电极导线参数(起搏阈值、感知、阻抗等参数测定),程控调试等,所有的数据填写在随访病例报告表中。
3例成功植入电极患者参数见表1。
病例1为女性,82岁,3年前因胸闷,于外院诊断为心房颤动并Ⅲ度房室传导阻滞(AVB),建议行VVI植入,手术未成功,3年来转诊国内多家医院,手术均未成功,来诊,术前造影(图2),结果:永存左上腔静脉,右上腔静脉闭锁。
穿刺左侧锁骨下静脉成功后,送入加长导丝至肺动脉,沿导丝送入递送鞘管至右室流出道,沿鞘管送入3830电极,并植入(图3)。

表1 患者临床资料
注:AF=心房颤动;AVB=房室传导阻滞;*植入术中因患者为起搏器依赖,临时起搏器保驾无法测试,#术后一个月参数
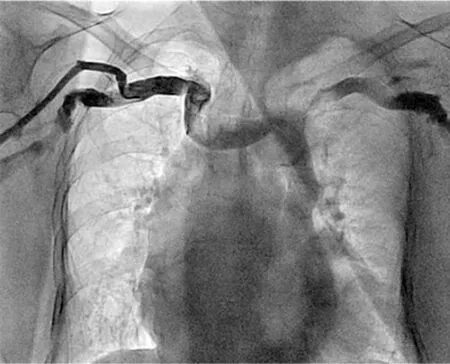
图2 术前造影
病例2为男性,53岁,2009年3月因Ⅱ度Ⅱ型AVB,于当地医院右侧锁骨下静脉VVI植入,术后因囊袋感染移除装置,离断电极,2012年8月于当地医院行左侧锁骨下静脉VVI植入,术后再次因囊袋感染移除装置,离断电极,2013年4月于当地医院再次行左侧锁骨下静脉VVI植入,2014年10月再次出现囊袋感染,抗感染联合外科清创疗效不佳来本院(如图4)。
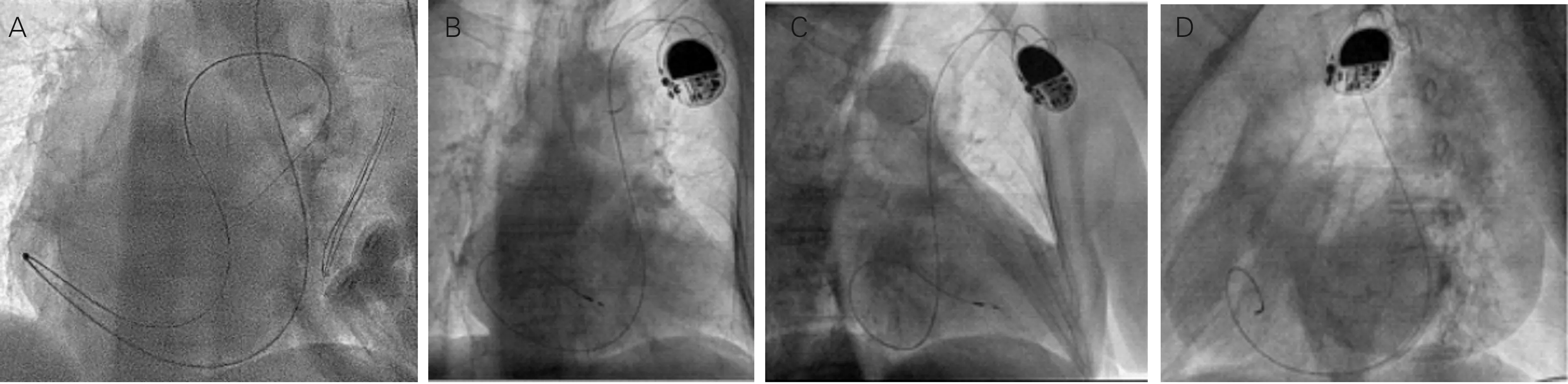
A:送入加长导丝至肺动脉;B:后前位;C:右前斜30°;D:左前斜40°

图4 术前造影
左侧为起搏器囊袋感染侧,造影示右侧锁骨下静脉闭塞,给以左侧股静脉临时起搏器保驾拔除双侧电极后,于左侧锁骨下静脉植入桥接起搏器。48 h后,患者无发热且血细菌培养阴性,拟于右侧植入,穿刺锁骨下静脉及右侧颈内静脉不成功,造影示上腔静脉已无可植入通路,拟行右侧股静脉电极植入,穿刺右侧股静脉成功后,送入加长导丝,沿导丝送入PREFACE鞘管,在射频消融电极引导下将鞘管通过三尖瓣环至右室,撤出消融电极,沿鞘管送入3830电极至右室心尖部并固定,测试参数合适后,逐步撤出PREFACE鞘管并切除,于腹股沟韧带上成形起搏器囊袋并植入起搏器(图5)。
病例3为女性,79岁,9年前因头晕、黑矇,于当地医院诊断为Ⅲ度AVB,予右侧锁骨下DDD起搏器植入,3年前因囊袋感染,于本院行电极拔除及左侧锁骨下静脉DDD再植入,3天前再次出现发作性头晕、黑矇。起搏器程控测试为心室电极故障:过感知并起搏不良(图6)。
因其右侧为原感染侧,锁骨下静脉闭塞,手术前静脉造影示左侧锁骨下静脉明显狭窄(图7),而该患者为非感染患者,拟拔除故障心室电极并同台于左侧再次植入心室电极,因该患者为起搏器依赖,先行穿刺股静脉植入临时起搏器以保驾。穿刺血管成功后,6F动脉鞘管内芯仍无法通过狭窄段,后送入加长导丝至肺动脉,在锁定钢丝协助下拔除故障心室电极,沿导丝送入递送鞘管至右室流出道,沿鞘管送入3830电极并植入(图7)。
讨论传统使用的翼状电极是基于右室心尖部及右心耳丰富的肌小梁设计的,从而限制了起搏部位的选择。而主动固定电极具有灵活选择固定部位的优越性,植入部位可以应最大生理性起搏需要放置到心房、心室相应的特殊部位;另外许多需要植入心脏起搏器的患者往往是老年人,常并存着其它的器质性心脏病或老年性退行性病变,心肌纤维化使心室和(或)心房在传统的位置上达不到理想的起搏参数,借助于主动固定电极导线到特殊的位置以获得理想的参数[1-3 ]。而对于部分极端特殊病例,普通主动固定电极则无法完成操作。3830电极导线不同于普通的主动固定双极电极导线,其设计初衷是为入路静脉细小,解剖异常植入困难者而准备的,直径为4.1Fr,电极长度有69 cm/74 cm两种,其为实芯,无中心腔,不需要植入钢丝支撑,而需要特殊的递送鞘管辅助植入。所配套的递送鞘管C315为固定形态,C304为可调弯鞘。

A:射频消融电极将鞘管引导至右室;B:沿鞘管送入3830电极至右室;C:撤出PREFACE鞘管;D:后前位

图6 手术前体表心电图及程控腔内图

A:造影示左锁骨下静脉狭窄;B:临时起搏器保驾,加长导丝送至肺动脉;C:后前位
病例1为永存左上腔静脉,右上腔静脉闭锁植入起搏器的处理。约90%永存左上腔静脉是通过扩张的冠状静脉窦口进入右房,植入右房导线一般并不困难,而植入心室电极时,由于电极导线所经路径为左侧锁骨下静脉、永存左上腔静脉、冠状静脉窦口进入右心,电极导线指向正好背离三尖瓣,从而增加了植入难度。对于该例患者因其此次入院前已在多家医院就诊均未能成功植入,故手术前造影就成为必需,以确实了解血管情况,应用长鞘在左侧锁骨下静脉与右房右室之间建立轨道,给起搏电极提供一个光滑的通道,可顺利地将起搏导线送入植入部位[4]。本病例应用Medtronic Select Secure系统的3830导线及配套的C315鞘管在加长导丝引导下顺利完成了起搏器植入。
病例2为因起搏器囊袋感染多次清创并植入而致上腔静脉闭塞的处理。普通心室电极导线多为58~60 cm长,不适用于上腔静脉闭塞而行下腔静脉植入路径时的选择,而3830导线为69 cm,适用于普通身高的患者。本病例在PREFACE鞘管支撑下,在消融电极指引下通过右侧股静脉而成功地将3830导线植入右室。目前国内针对起搏器囊袋感染病例多采用对电极进行剪断包埋、局部清创并于对侧植入的简单办法,从而使得部分患者走入了行开胸心外膜电极植入的绝境,正确的方法为根据具体情况对感染电极进行拔除处理后再行植入,为电极拔除的Ⅰ类指征[5]。
病例3为非感染故障电极的处理。国内多数的处理方法有两种:其一为将原心室电极剪断包埋并在同侧增加另一根心室电极;其二为将心房及心室电极均剪断包埋并于对侧植入。该患者心室电极故障,并存在植入相关血管狭窄及对侧血管闭塞,故以上两种方法均无法完成。本病例故障电极应予拔除,为电极拔除的Ⅰ类指征[5]。电极导线拔除后,应用直径最细的3830电极在C315鞘管支撑下完成了电极的植入。
通过表1可以看出应用3830电极行心脏永久起搏是可行及安全的,随访参数是稳定的,与易桂斌等[6]报道一致,本研究不足之处为病例较少,随访时间较短,尚需要长时间的进一步随访。
1 吴友平,王梦洪,吴印生,等.心脏不同部位起搏的起搏参数对比分析[J].中国心脏起搏与心电生理杂志,2004,18(1):19
2 彭景添,王梦洪,吴印生,等.螺旋电极导线Koch三角起搏治疗慢快综合征的可行性及疗效观察[J].中国心脏起搏与心电生理杂志,2005,19(4):325
3 马宁,傅向华.多点再同步心脏起搏治疗心力衰竭研究的新进展[J].中国心脏起搏与心电生理杂志,2003, 17(3):221
4 Antonelli D,Freedberg NA,Feldman A. Implantation of a cardiac resynchronization system for idiopathic dilated cardiomyopathy in a patient with persistent left superior vena cava[J].Indian Pacing Electrophysiology J,2007,7(4):246
5 Wilkoff BL,Love CJ,Byrd CL,et al.Transvenous lead extraction:Heart rhythm society expert consensus on facilities,training,indications,and patient management:This document was endorsed by the American Heart Association(AHA)[J].Heart Rhythm,2009,6:1 085
6 易桂斌,陆叶,殷泉忠,等. 3830电极在房间隔起搏中的临床观察[J].中国心脏起搏与心电生理杂志,2014,28(6):517
