腹腔镜辅助直肠癌Parks术治疗低位直肠癌的临床疗效观察
2018-05-02
广东省河源市和平县人民医院,河源 517200
直肠癌是常见的消化道恶性肿瘤,临床治疗低位直肠癌如何选择术式成为争议热点[1]。腹腔镜辅助直肠癌手术因创伤出血少等受到重视[2]。本研究报道应用腹腔镜辅助直肠癌Parks术治疗94例低位直肠癌的临床疗效和安全性。
1 资料与方法
1.1 一般资料
选择河源市和平县人民医院2013年1月—2017年1月收治的94例低位直肠癌,按手术方法分为观察组与对照组,每组各47例。观察组男33例、女14例,年龄45~71岁,平均(59.8±4.5)岁,其中高分化腺癌28例、中分化腺癌19例。对照组男35例、女12例,年龄44~72岁,平均(60.3±4.4)岁,包括高分化腺癌30例、中分化腺癌17例。两组一般资料比较无差异,具有可比性。
入组标准:入院时经直肠指检、镜检,腹盆腔CT,术后病理学检查;术前直肠癌MRI结果显示未侵犯周围组织;未发生远处转移;取得患者本人同意并签署手术知情同意书[3]。排除标准:排除合并其他器官严重病变、体质肥胖、严重心肺功能障碍患者。
1.2 方法
观察组接受腹腔镜辅助直肠癌Parks术治疗[4-5],对照组接受开腹保肛切除术。
1.3 观察指标
根据Williams标准判断患者术后排便功能,指标包括:优,术后恢复较好,可自主排便,且未发生夜间失禁,每日排便1次;良,粪便干燥情况下可自主排便,无法控制稀便,夜间伴随夜间失禁,每天排便次数>3次;差,无法自主排便,对排气、排便无法分辨、排便前未产生便意[6]。记录患者术后并发症发生率和手术各指标。
1.4 统计学处理
2 结果
2.1 手术时间、术中出血、肛门排气和住院时间比较
观察组手术时间、术中出血、肛门排气时间、住院时间均低于对照组(P<0.05),见表1。
2.2 术后并发症比较
观察组术后并发症发生率较低(P<0.05),见表2。
2.3 术后排便功能比较
观察组术后排便功能优者所占百分比高于对照组(P<0.05);观察组排便功能差者百分比低于对照组(P<0.05),见表3。

表1 两组患者手术时间、术中出血、肛门排气时间、住院时间Tab.1 Comparison of operation time, intraoperative bleeding volume, anal exsufflation time, and hospitalization time between two groups
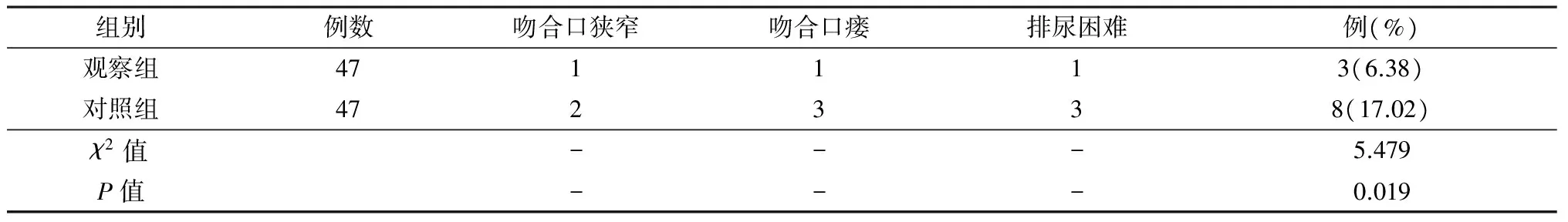
表2 两组术后并发症比较Tab.2 Comparison of postoperative complications between two groups
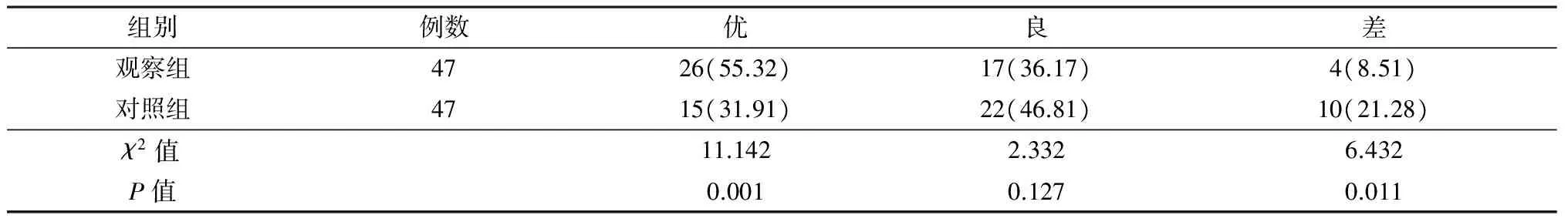
表3 两组术后排便功能比较[n(%)]Tab.3 Comparison of postoperative defecation function between two groups[n(%)]
3 讨论
直肠癌作为常见消化道恶性肿瘤,对机体健康危害较大,且患者群以男性多见,早期无明显症状,确诊时多处于中晚期。其治疗手段包括放疗、化疗、手术,其中肿瘤切除术可达到根治效果,提高患者术后生存率。据报道,腹腔镜辅助直肠癌Parks术治疗直肠癌,相较于对照组开腹手术具有术中出血量少、机体创伤小、腹腔镜手术用时短等优点[7]。本研究观察组手术时间、住院时间、术后肛门排气时间均短于对照组,术中出血量较少,术后并发症发生率较低。这表明腹腔镜辅助直肠癌Parks术相较于传统开腹手术优势较大。Parks术作为保肛手术出现于19世纪80年代,开腹切除病灶后,游离结肠并经肛门拖出与肛管吻合,盆腔内实际操作难度较大[8]。随着腹腔镜技术发展成熟,通过腹腔镜辅助直肠癌Parks术,可弥补开腹手术劣势,缩小腹部切口,达到微创目的;且腹腔镜手术用时较短,术后并发症发生风险较低。观察组术后排便功能优于对照组,其原因可能与观察组术中切除直肠时保留齿状线1 cm左右直肠、完全切除病灶同时保留正常排便功能有关[9]。
由此可见,腹腔镜辅助直肠癌Parks术治疗直肠癌,相较于传统开腹手术优势较大,可促进患者术后恢复,保留肛门功能。
[1] 杜江.腹腔镜手术与开腹手术对直肠癌患者术后血清学指标的影响[J].海南医学院学报,2015,21(1):131-133.
[2] 刘英强,陈淅涓,姬社青,等.腹腔镜与传统开放手术联合新辅助放化疗治疗中低位局部进展期直肠癌的安全性及并发症的比较[J].中华实验外科杂志,2016,33(10):2395-2397.
[3] 熊兵红,马利,程勇,等.腹腔镜与传统开腹直肠癌术后复发率和死亡率比较的随机对照试验荟萃分析[J].肿瘤防治研究,2014,41(1):46-52.
[4] 葛磊,雷程,何丹,等.中低位进展期直肠癌长程新辅助放化疗后腹腔镜手术疗效分析[J].中华医学杂志,2016,96(34):2709-2712.
[5] 侯召民.腹腔镜手术与开腹手术对直肠癌的疗效和安全性比较[J].河北医药,2016,38(23):3564-3568.
[6] 蒋明,崔海宁.微创腹腔镜与开腹手术联合快速康复技术治疗直肠癌临床研究[J].中国内镜杂志,2015,21(3):263-267.
[7] 栗明,李琳,郑瑞,等.腹腔镜直肠癌根治术与传统开腹直肠癌手术的疗效对比[J].昆明医科大学学报,2015,36(5):145-147.
[8] 赵耀,唐晓军,张逖,等.腹腔镜手术对直肠癌患者腹腔及肠腔癌细胞脱落和生存期的影响[J].胃肠病学和肝病学杂志,2016,25(12):1459-1462.
[9] Liang JT,Lai HS.Surgical technique of robotic D3 lymph node dissection around the inferior mesenteric artery with preservation of the left colic artery and autonomic nerves for the treatment of distal rectal cancer[J].SEM,2014,28(5):1727-1733.
