子宫肌瘤不同手术方式对卵巢功能的影响
2018-05-02,,
, ,
江苏省吴中人民医院妇产科,苏州 215128
子宫肌瘤(uterine myoma)是临床工作中最常见的子宫良性肿瘤,除外症状较轻、已接近绝经或者全身状态无法耐受手术的患者,指南推荐的常用手术治疗方式有肌瘤切除术和子宫切除术。每年由于子宫肌瘤引发的子宫切除术占全部子宫切除术的40%左右。随着人们生活质量的逐渐提高,子宫切除术是否会造成卵巢功能加速衰退等问题引起广泛关注。在全子宫切除术中是否同时切除输卵管的问题上,越来越多学者展开了研究。研究表明,切除子宫患者同时行双侧输卵管切除术后,可避免远期输卵管恶性肿瘤的发生,也可降低卵巢癌、残留卵巢综合征的发生率[1-2]。目前对于子宫良性肿瘤患者的手术中,尽可能保留卵巢内分泌功能已达成共识,但对于输卵管切除术是否降低卵巢功能并无统一的认识。本研究将围绕子宫良性肿瘤患者分别接受子宫肌瘤切除术、全子宫切除术及全子宫加双侧输卵管切除术后卵巢功能的改变展开研究,结合AMH数值+改良Kupperman评分,了解不同术式对卵巢功能的影响,旨在为临床科学、个体化选择术式提供理论依据。现报道如下。
1 资料与方法
1.1 一般资料
选择2014年1月—2015年7月吴中人民医院妇科手术治疗的子宫肌瘤患者,按照时间顺序选择病例,术前充分告知病情并自主选择手术方式,其中A组(子宫肌瘤切除组)40例,B组(全子宫切除组)40例,C组(全子宫加双侧输卵管切除组)40例。入组条件:(1)年龄40~50岁,均无生育要求。(2)术前月经周期规则,主诉无围绝经期症状,Kupperman评分为0。(3)术前检查未提示输卵管、卵巢异常,且既往无输卵管及卵巢手术史,术前行宫颈脱落细胞学检查、HPV检测均阴性。(4)由同一组医师完成手术。(5)入组患者均充分沟通且知情同意后选择手术方式并入组。(6)一年内无激素类药物使用史。(7)无严重内外科疾病合并症,(8)无糖尿病等其他内分泌疾病。(9)无精神疾病史。
1.2 方法
1.2.1 子宫肌瘤切除术
根据肌瘤大小、数目、部位选择悬吊式腹腔镜下子宫肌瘤切除术或经腹子宫肌瘤切除。于子宫肌层注射缩宫素10 U,电刀切开子宫肌层至肌瘤结节,钝性+锐性分离肌瘤结节后,2-0可吸收线间断缝合囊腔止血。尽数剜除肌瘤,避免肌瘤遗漏。
1.2.2 全子宫切除术
切断圆韧带;在阔韧带无血管区打洞,钳夹输卵管峡部、卵巢固有韧带,切断缝扎;分离膀胱返折腹膜并下推膀胱;切断子宫血管;切断主韧带及子宫骶韧带;切开阴道穹隆,完整切除宫颈;缝合阴道残端及加固盆底。
1.2.3 全子宫加双侧输卵管切除术
用结扎术血管闭合系统(Ligasure)自输卵管伞端起紧贴输卵管管腔逆行切除输卵管至宫角部,尽量多保留输卵管系膜内弓状血管。其余同全子宫切除术。
1.3 监测指标
1.3.1 AMH
入组患者分别于术前2 d、术后1、6、12个月,抽取空腹静脉血各5 mL,放置30~60 min后,相对离心力1 000~2 000×g,离心5~10 min,取上层血清,放入-20℃冰箱保存备用。使用ELISA法检测血清AMH水平,试剂盒购于广州省康润生物科技有限公司,严格按说明书操作。
1.3.2 改良Kupperman评分
入组患者分别于术前2 d、术后1、6、12个月进行问卷调查形式改良Kupperman评分[3]。评分标准为,(1)症状指数:潮热出汗(4分);感觉异常、失眠、抑郁、性交痛、易激动、泌尿系统症状(2分);眩晕、骨关节肌肉疼痛、疲倦乏力、心悸、头痛、皮肤蚁走感(1分)。(2)症状程度:无症状(0分);偶有症状(1分);常有症状(2分);常有症状且程度较重(3分)。(3)症状评分=症状指数×程度评分,总分为各项症状评分的总和。(4)登记分级标准,轻度:7~15分;中度:16~30分,重度≥30分。
1.4 统计学方法

2 结果
2.1 一般结果
三组患者年龄、卵巢大小比较,差异无统计学意义(P>0.05),具有可比性,见表1。随访术前2 d、术后1、6、12个月,其中A组随访成功40例,但其中3例合并卵巢囊肿等行卵巢相关手术,考虑卵巢手术患者可能影响卵巢功能监测,故实际入组数据为37例。B组失访1例,术中行卵巢相关手术1例,故实际入组数据为38例,C组随访成功40例,但其中合并卵巢成熟畸胎瘤1例,因剥离困难,囊肿较大,术中行患侧附件切除术,故实际入组数据为39例。
2.1 手术前后AMH水平比较
2.1.1 组内AMH水平比较结果
A组术前2 d、术后1、6、12个月AMH表达水平未见明显变化,差异无统计学意义(P>0.05)。B组、C组术后1个月与术前2 d相比,AMH水平未见明显变化,差异无统计学意义(P>0.05);术后6个月、术后12个月与术前2 d相比,AMH水平明显降低,差异有统计学意义(P<0.05);术后6个月与术后12个月AMH水平未见明显变化,差异无统计学意义(P>0.05),见表1。
2.1.2 组间AMH水平比较结果
术前2天,术后1个月AMH表达水平,三组间无明显变化,差异无统计学意义(P>0.05);术后6个月,术后12个月,相对于A组,B、C组AMH明显降低,两组间差异有统计学意义(P<0.05);B组与C组间未见明显降低,差异无统计学意义(P>0.05),见表2。
2.2 手术前后改良Kupperman评分变化比较
2.2.1 组内改良Kupperman评分变化比较结果
A组术前2 d、术后1、6、12个月评分无明显变化,差异无统计学意义(P>0.05)。B组、C组术后1个月与术前2 d评分无明显变化,差异无统计学意义(P>0.05);术后6个月、术后12个月与术前2 d相比,评分明显升高,差异有统计学意义(P<0.05),术后6个月和术后12个月相比评分未见明显变化,差异无统计学意义(P>0.05)。
2.2.2 组间改良Kupperman评分变化比较结果
术前2 d,术后1个月三组间评分无明显变化,差异无统计学意义(P>0.05);术后6个月,术后12个月,相对于A组,B、C组评分明显升高,差异有统计学意义(P<0.01);B组与C组间评分无明显变化,差异无统计学意义(P>0.05),见表3。

表1 年龄及卵巢直径情况Tab.1 Age and ovarian diameter
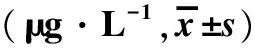
表2 AMH动态监测情况Tab.2 Dynamic monitoring of AMH
注:与A组(对照组)相比,(1)P<0.05,(2)P<0.05。

表3 改良Kupperman评分监测情况Tab.3 Modified Kupperman scores
注:与A组(对照组)相比,(1)P<0.01,(2)P<0.01。
3 讨论
对于40~50岁无生育要求的子宫肌瘤患者而言,多发性子宫肌瘤全子宫切除术属于临床常用的手术方式[4]。卵巢作为女性内分泌器官,可分泌激素,维持女性内分泌功能正常,对女性的心血管疾病、骨质疏松均有一定预防作用,良性子宫病变手术的同时尽可能保护卵巢功能已达成共识。本研究显示,子宫肌瘤切除术(对照组)对卵巢功能影响较小,而全子宫切除及全子宫加双侧输卵管切除患者其卵巢功能均有不同程度的减退。原因可能有:(1)切除子宫的同时,离断了子宫动静脉的卵巢支,导致卵巢血供减少,也可能系保留的卵巢发生粘连、扭曲,进一步减少了卵巢的血供,致使卵巢功能减退,内分泌功能衰退,提前进入围绝经期;(2)子宫作为女性内分泌的靶器官,同时也产生一些生物活性物质,子宫内膜中的一些受体也参与其中,子宫切除后,破坏了子宫与卵巢之间的某种平衡,继而导致卵巢功能减退。
目前临床上常通过检测血清卵泡刺激素(FSH)、黄体生成素(LH)、雌激素(E2)、卵巢基质动脉血流的收缩期峰值(PSV)、窦状卵泡数、抑制素、评估围绝经期症状等多种途径评估术后卵巢功能的改变,但上述大部分指标在月经周期中波动较大,且子宫切除后因缺少月经这一生理特征,不易确定相对固定的检测周期,导致得出的研究结论相差较大。同时,FSH敏感性较差,只有在女性接近绝经时才有差异,不能早期评估卵巢功能的改变。
抗苗勒管激素(anti-Miillerian hormone,AMH)是近年来新发现的周期非依赖性的卵巢功能标志物,是仅表达于性腺的一类转化生长因子,是检测卵巢储备功能较为准确的指标[5],通过生长卵泡数量和原始卵泡库存量的变化而间接反映卵巢储备功能,可间接反映卵巢内卵泡和原始卵泡的情况。随着年龄的增长,围绝经期的来临,AMH逐渐降低,降低至0则认为已绝经[6]。研究表明AMH的水平与月经周期无关[7],不受下丘脑—垂体—卵巢轴周期性影响的特点,在整个月经期间波动极小,且能更早、更准确地反映卵巢功能的变化[8]。因此,作为全子宫切除术后无法简易根据月经找寻基础状态患者的检测指标,AMH可保证指标数值的恒定性与客观性。
卵巢功能下降临床上常表现为低雌激素水平引起的潮热烦躁、阴道干燥、性欲下降等围绝经期症状,多采用改良Kupperman评分衡量,可反映潮热、出汗、失眠等血管舒缩症状以及焦虑、抑郁等精神心理状态的严重程度。为评估对象根据自身反馈提供的主观评分。
本研究表明,子宫肌瘤切除患者其卵巢功能在1年期指标监测较术前差异无统计学意义,故认为此种术式对卵巢功能影响较小。而全子宫切除术患者及全子宫加双侧输卵管切除患者其卵巢功能均有不同程度的明显减退,术后1个月内卵巢功能稍有下降,但较术前差异无统计学意义;术后6个月卵巢功能进一步减退,且较术前差异有统计学意义;而术后12个月卵巢功能较术后6个月时稍有上升,但无统计学意义,差异较术前仍有统计学意义,这提示子宫切除术后手术短期内对卵巢储备功能无明显影响,但随着时间延长,或许是血供减少、手术创伤等原因导致卵巢储备功能下降,但经过12个月后,卵巢功能较短期内稍有好转,可能系机体自我修复、动静脉旁支建立等原因所致,但较术前仍然明显下降。本研究表明,全子宫切除及全子宫加双侧输卵管切除术这两种手术方式间对卵巢功能的影响差异无统计学意义,故本研究认为40~50岁的子宫肌瘤女性患者行全子宫切除术同时行双侧输卵管切除术是安全可行的,但此种手术方式还需要更大样本量及长期随访的研究进一步探讨手术方式对卵巢功能是否产生影响,尤其是长期影响以及对绝经后心脑血管、骨质疏松等并发症是否存在不良影响等方面的研究。
[1] 金影,靳家玉.残留卵巢综合征20例诊治分析[J].中国误诊学杂志,2009,9(9):2214-2215.
[2] 曹斌融,罗成燕.残留卵巢综合征与卵巢残余物综合征[J].中国实用妇科与产科杂志,2006,22(5):330-332.
[3] 曹泽毅.中华妇产科学(下册)[M].2版.北京:人民卫生出版社,2004:2537.
[4] 陶素萍,杨晓敏,叶小燕,等.合并输卵管切除术的子宫全切术对卵巢功能影响的研究[J].浙江创伤外科,2014,18(3):382-383.
[5] Freeman EW, Sammel MD, Hui Lin, et al.Anti-Miillerian hormone as a predictor of time to menopause in late reproductive age women[J].J Clin Endocrinol Metab,2012,97(5):1673-1680.
[6] Naasan MN, Harrity C, Pentony L, et al.Anti-mullerian hormone normogram in an Irish subfertile population[J].Irish Jf Med Sci,2015,184(1):213-218.
[7] Kim JY, Jee BC, Suh CS, et al.Preoperative serum anti-Miillerian hormone level in women with ovarian endometrioma and mature cystic teratoma[J].Yonsei Med J,2013,54(4):921-926.
[8] 陈翠莹,游可理.全子宫及双侧输卵管切除对术后卵巢功能的近期影响[J].医学研究生学报,2017,30(1):83-84.
