吸烟者静息态fMRI脑功能连接研究
2018-04-20胡宝民李春林褚水莲
胡宝民,李春林,景 斌,褚水莲,彭 朋,蒋 涛
(首都医科大学附属北京朝阳医院放射科,北京 100020)
DOI:10.13929/j.1003-3289.201709083
2010年全球有超过3亿吸烟者[1],每年超过100万人死于与吸烟相关疾病[2]。吸烟成瘾与许多重要脑区有关,特别是中脑边缘奖赏回路。MR技术、特别是非侵入性fMRI的发展,使活体研究、揭示人的行为与大脑功能之间的关系成为可能。既往研究[3]发现急性尼古丁摄入可致全脑激活减低,而目前关于慢性吸烟者静息状态时脑功能活动的研究[4-6]较少见。本研究采用基于分数低频振幅(fractional amplitude of low frequency fluctuation, fALFF)的静息态fMRI技术,探讨静息状态下慢性吸烟者脑功能活动改变,并以改变脑区为ROI,分析相应脑区与全脑功能连接的改变情况。
1 资料与方法
1.1 一般资料 从2016年5月—2017年3月招募53名吸烟者(吸烟组),均为汉族男性,年龄23~40岁,平均(30.7±4.2)岁。纳入标准:①无MR检查禁忌证;②常规MR检查未发现脑结构异常(占位、梗死或缺血灶等);③近1年每天吸烟10支以上,烟龄超过5年,或过去1年戒烟未超过3个月,符合吸烟成瘾ICD-10标准[7];④完成问卷调查,包括开始吸烟年龄、每天吸烟量及吸烟年数等;⑤完成尼古丁依赖检测(fagerström test for nicotine dependence, FTND)量表[8]测试。根据吸烟包年数(吸烟包年数=每天吸烟包数×吸烟年数)将吸烟组分为少量吸烟亚组[n=26,吸烟包年数≤20,年龄23~35岁,平均(29.4±4.4)岁]和大量吸烟亚组[n=27,吸烟包年数>20,年龄26~40岁,平均(32.3±3.7)岁];根据FTND量表将吸烟组分为轻度成瘾亚组[n=23,FTND量表评分≤6分,年龄25~38岁,平均(32.7±4.3)岁]和重度成瘾亚组[n=30,FTND量表评分>6分,年龄23~40岁,平均(30.7±4.9)岁]。另同期招募53名从未吸烟者为对照组,均为汉族男性,年龄24~38岁,平均(30.8±5.2)岁。排除标准:酒精或药物滥用/依赖、中枢神经系统疾病、头部外伤史、精神障碍及精神药物使用史。2组年龄(P=0.911)及受教育程度(P=0.679)差异均无统计学意义。本研究经我院伦理委员会批准,所有受试者均签署知情同意书。
1.2 仪器与方法 采用Siemens Magnetom Trio Tim System 3.0T MR仪。嘱受检者平卧,闭合双目,保持安静。采用平面回波序列(echo planar imaging, EPI),扫描参数:TR 2 000 ms,TE 30 ms,翻转角90°,FOV 220 mm×220 mm,分辨率64×64,层厚3 mm,层间距1 mm,层数36,采集180个时间点。
1.3 图像处理 采用DPARSF软件(北京师范大学认知神经科学与学习研究所研发)于MATLAB R2012a平台进行图像处理。图像预处理包括时间和空间校正、配准及滤波。软件处理图像后自动生成受检者在检查中的运动情况文件,若受检者头部在x、y、z轴任意一轴运动超过1 mm或转动幅度超过1°,则重新进行采集。对配准后数据采用8 mm高斯核全宽度进行平滑处理。提取受检者静息状态下脑功能活动参数,比较各组fALFF值差异。
1.4 统计学分析 采用SPM 8统计分析软件,以两样本t检验比较2组fALFF值,FWE校正P<0.05[9]。采用两样本t检验分别比较不同吸烟量亚组和不同烟瘾程度亚组间fALFF值差异,Alphasim校正P<0.005。以吸烟组与对照组间fALFF值比较差异有统计学意义的活动脑区为ROI,分析所有受检者基于体素水平(voxel-wise)全脑功能连接(即以体素为最小单位,分析全脑与选定ROI间的功能连接增强或减弱变化),采用两样本t检验比较吸烟组与对照组间脑功能连接差异,Alphasim校正P<0.005。
2 结果
2.1 2组fALFF值比较 吸烟组左侧枕中回、边缘叶及小脑后叶fALFF值较对照组显著增加,右侧额中回、颞上回、外核和左侧中央后回及小脑前叶fALFF值较对照组明显降低(表1、图1)。
2.2 大量吸烟亚组与少量吸烟亚组间fALFF值比较 大量吸烟亚组右侧颞上回、中央前回及枕叶/楔叶fALFF值较少量吸烟亚组显著升高,双侧边缘叶/扣带回、额叶及小脑后叶fALFF值较少量吸烟亚组明显降低(表2、图2)。
2.3 轻度成瘾亚组与重度成瘾亚组间fALFF值比较 重度成瘾亚组双侧额中回、右侧额上回及左侧顶下小叶fALFF值较轻度成瘾亚组明显增强,而左侧边缘叶/扣带回区域fALFF值较轻度成瘾亚组降低(表3、图3)。
2.4 脑功能连接比较 与对照组相比,吸烟组枕中回与小脑后叶、颞下回、额上回及边缘叶、中央后回连接,小脑前叶与小脑后叶连接,额中回与枕叶连接,颞上回与中央后回连接以及小脑前叶与颞叶、额叶连接明显增强;而颞叶之间连接、边缘叶与额叶连接、丘脑外核与小脑后叶连接以及中央后回与小脑前叶、额上回连接明显减低(表4)。
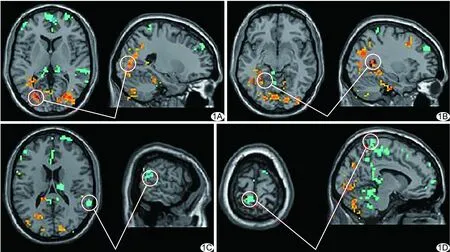
图1 吸烟组与对照组比较fALFF差异脑区图 A.左侧枕中回; B.左侧边缘叶; C.右侧颞上回; D.左侧中央后回 (暖色表示吸烟组较对照组fALFF值增强脑区,冷色表示减低区;FWE校正P<0.05)
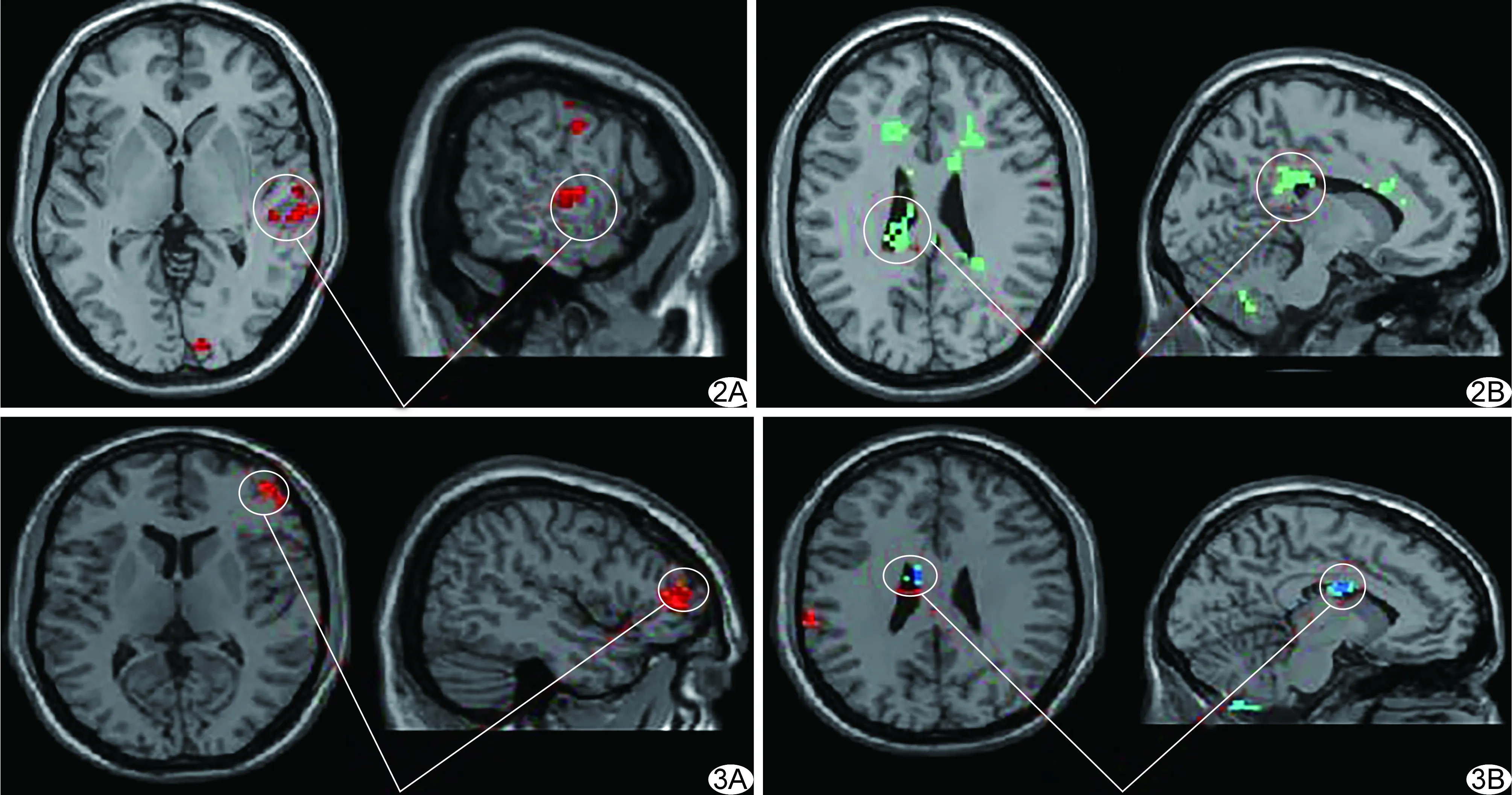
图2 大量吸烟亚组较少量吸烟亚组fALFF差异脑区 A.右侧颞上回; B.左侧边缘叶/扣带回 (暖色表示大量吸烟亚组较少量吸烟亚组fALFF值增强脑区,冷色表示减低区;Alphasim校正P<0.005) 图3 重度烟瘾亚组较轻度烟瘾亚组fALFF差异脑区图 A.右侧额中回; B.左侧边缘叶/扣带回 (暖色表示重度烟瘾亚组较轻度烟瘾亚组fALFF值增强脑区,冷色表示减低区;Alphasim校正P<0.005)
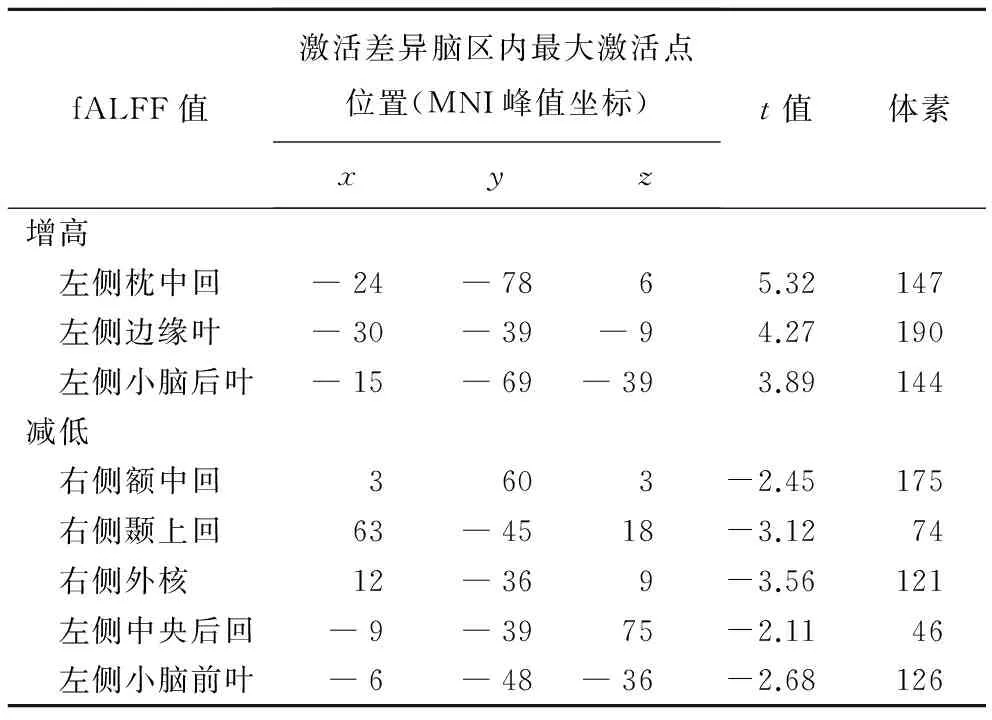
fALFF值激活差异脑区内最大激活点位置(MNI峰值坐标)xyzt值体素增高 左侧枕中回―24―7865.32147 左侧边缘叶―30―39―94.27190 左侧小脑后叶―15―69―393.89144减低 右侧额中回3603-2.45175 右侧颞上回63―4518-3.1274 右侧外核12―369-3.56121 左侧中央后回―9―3975-2.1146 左侧小脑前叶―6―48―36-2.68126

表2 大量吸烟亚组与少量吸烟亚组fALFF值比较
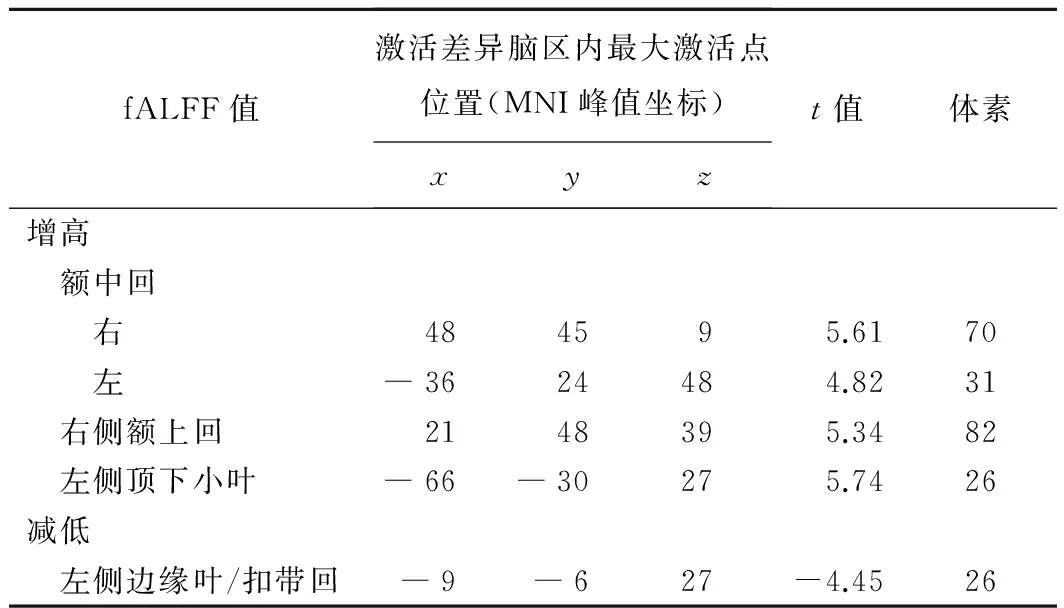
表3 重度烟瘾亚组与轻度烟瘾亚组fALFF值比较

表4 吸烟组与对照组脑区功能连接比较
3 讨论
fALFF值是反映自发性脑活动强度的参数,直接反映受试者静息状态下不同脑区的活动强度[10]。本研究中吸烟组左侧枕中回、边缘叶、小脑后叶fALFF值较对照组明显升高,而右侧额中回、颞上回、外核和左侧中央后回、小脑前叶fALFF值明显减低;静息态下边缘叶和枕叶功能变化与既往研究[11-13]结果相符,提示在静息状态下,吸烟者与成瘾相关的脑区活动比非吸烟者更活跃。枕叶是视觉中枢,颞叶是嗅觉和听觉中枢,两者均与记忆和情感有关。此外,中央后回与躯体感觉相关,丘脑外核、小脑则参与运动和平衡控制[14],故吸烟者关于吸烟感觉的异常情绪和长期记忆可能和上述脑区静息态下的改变有关。
此外,本研究中,与少量吸烟亚组相比,大量吸烟亚组右侧颞上回、中央前回、枕叶/楔叶fALFF值显著升高,而双侧边缘叶/扣带回、额叶、小脑后叶fALFF值下降,提示与较少量吸烟者相比,静息状态下大量吸烟者与视觉和听觉感应相关的脑区活动增加,而与成瘾和行为控制相关的脑区活动降低,这可能是慢性吸烟者自我行为控制能力下降的原因。额叶和顶叶与成瘾相关。本研究中,与轻度成瘾亚组相比,重度成瘾亚组双侧额中回、右侧上额叶及左侧顶下小叶fALFF值显著增加,而左侧边缘叶/扣带回区域fALFF值降低,提示静息态下与成瘾相关脑区活动增加。边缘叶、扣带回也与成瘾相关,但本研究发现重度成瘾亚组上述脑区激活减低,这与大量吸烟者较少量吸烟者fALFF值下降脑区一致,可能是由于重度成瘾者长期大量吸烟,摄入更多尼古丁,致静息状态下边缘叶、扣带回活动被抑制或受损,与Zhang等[15]研究结果一致。上述结果表明,长期吸烟可能与前额叶灰质受损相关。
本研究中吸烟组大部分感觉脑区间(视听嗅觉)、感觉与运动控制脑区的连接较对照组增强,原因有待进一步观察。此外,吸烟组参与躯体感觉与运动调节的脑区联系较对照组减弱,如丘脑外核及中央后回与小脑功能连接减低,且与成瘾相关的脑区间联系减低,可能与成瘾脑区内的平衡调控有关[16]。
本研究的不足:样本量较少,结果可能存在偏倚,后续研究将进一步扩大样本量,细化研究结果。
综上所述,静息状态下,吸烟者与成瘾相关的脑区激活及与吸烟感觉记忆相关的脑区激活均增加。随着吸烟量增加,静息状态下与吸烟感觉记忆相关的脑区激活增加,而部分与成瘾和行为控制相关的脑区活动受抑制。
[
]
[1] Li Q, Hsia J, Yang GH. Prevalence of smoking in China in 2010. N Engl J Med, 2011,364(25):2469-2470.
[2] Niu SR, Yang GH, Chen ZM, et al. Emerging tobacco hazards in China: 2. early mortality results from a prospective study. BMJ, 1998,317(7170):1423-1424.
[3] Brody AL. Functional brain imaging of tobacco use and dependence. J Psychiatr Res, 2006,40(5):404-418.
[4] Wang Z, Faith M, Patterson F, et al. Neural substrates of abstinence-induced cigarette cravings in chronic smokers. J Neurosci, 2007,27(51):14035-14040.
[5] Cole DM, Beckmann CF, Long CJ, et al. Nicotine replacement in abstinent smokers improves cognitive withdrawal symptoms with modulation of resting brain network dynamics. Neuroimage, 2010,52(2):590-599.
[6] Yu RJ, Zhao LY, Tian J, et al. Regional homogeneity changes in heavy male smokers: A resting-state functional magnetic resonance imaging study. Addict Biol, 2013,18(4):729-731.
[7] World Health Organization. The ICD-10 classification of mental and behavioural disorders: Clinical descriptions and diagnostic guidelines. Geneva: World Health Organization, 1992:41.
[8] Heatherton TF, Kozlowski LT, Frecker RC, et al. The fagerström test for nicotine dependence: A revision of the fagerström tolerance questionnaire. Br J Addict, 1991,86(9):1119-1127.
[9] 王辉,卢洁,李坤成,等.应用静息态功能磁共振成像分数低频振幅技术观察脑梗死患者大脑基线功能的变化.中国医学影像技术,2010,26(11):2041-2044.
[10] 陈瑞,管民,娄江华,等.手机依赖症大学生静息态fMRI海马功能连接分析.中国医学影像技术,2017,33(2):193-197.
[11] Zhang XC, Salmeron BJ, Ross TJ, et al. Anatomical differences and network characteristics underlying smoking cue reactivity. Neuroimage, 2011,54(1):131-141.
[12] Mcclernon FJ, Kozink RV, Lutz AM, et al. 24-h smoking abstinence potentiates fMRI-BOLD activation to smoking cues in cerebral cortex and dorsal striatum. Psychopharmacology (Berl), 2009,204(1):25-35.
[13] Janes AC, Frederick Bd, Richardt S, et al. Brain fMRI reactivity to smoking-related images before and during extended smoking abstinence. Exp Clin Psychopharmacol, 2009,17(6):365-373.
[14] Kelly AM, Garavan H. Human functional neuroimaging of brain changes associated with practice. Cereb Cortex, 2005,15(8):1089-1102.
[15] Zhang X,Salmeron BJ, Ross TJ, et al. Factors underlying prefrontal and insula structural alterations in smokers. Neuroimage, 2011,54(1):42-48.
[16] Bechara A. Decision making, impulse control and loss of willpower to resist drugs: A neurocognitive perspective. Nat Neurosci, 2005,8(11):1458-1463.
