多层螺旋CT扫描在宫颈癌淋巴结转移诊断中的应用
2018-04-18靳建中耿建平
靳建中,耿建平
(灵寿县医院,河北 石家庄 050500)
宫颈癌是最常见的妇科恶性肿瘤,发病年龄多见于40~60岁女性。研究表明,近年来宫颈癌的发病年龄有年轻化的发展趋势[1]。淋巴结转移是宫颈癌转移的主要方式之一,严重影响宫颈癌患者临床预后。回顾分析我院2014年01月至2016年12月我院诊治的宫颈癌并伴有淋巴结转移的患者93例,探讨多层螺旋 CT检查在宫颈癌淋巴结转移诊断中的应用价值。现报道如下。
1 资料与方法
1.1 一般资料
选取我院2014年01月~2016年12月确诊的宫颈癌患者93例为研究对象,年龄35~67岁。临床表现不同程度阴道流血,白带增多32例,腰腹痛4例。病理检查为宫颈鳞癌74例,宫颈腺癌16例,腺鳞癌3例。临床均采用手术治疗方式,给予广泛全子宫切除及盆腔淋巴结清扫术。
1.2 方法
由两位资深影像学医师进行独立阅片,得出统一结论作为影像学检查结果;当观点出现分歧时,二者共同观察并协商得出统一结论作为检查结果。将患者影像学分析结果与病理检查结果进行对比分析,评价多层螺旋CT检查在宫颈癌淋巴结转移诊断中的应用价值。
1.2.1 仪器
SOMATOM Def i nition AS 128 层螺旋 CT,德国西门子公司生产;扫描方法:检查前向患者告知吸气及屏气相关要领及注意事项,行上、中、下腹和盆腔 CT检查,层厚5 mm,重叠5 mm。先做平扫,当扫面发现结节时,追加薄层重建扫描,降低层厚,然后增强。数据调入ADW4.3影像工作站进行图像分析。
1.2.2 阳性诊断标准
同一扫描层面出现多个淋巴结集簇;淋巴结形态呈圆形或椭圆形软组织结节影,最短横径≧10 mm;淋巴结中心可见低密度区,增强扫描时边缘有强化现象,呈厚壁类囊实性低密度结节;结节边缘模糊,被膜破损。
1.3 统计学方法
应用SPSS 20.0统计学软件对数据进行分析数据,计数资料以百分数(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
经两种检查方法确定宫颈癌并伴有淋巴结转移的患者分别为,多层螺旋CT检查诊断伴淋巴结转移患者83例,对比术后病理检查确诊宫颈癌淋巴结转移患者78例。两组数据进行卡方检验,(P=0.833>0.05),结果无显著差异。多层螺CT检查准确率为83.9%。见表1。
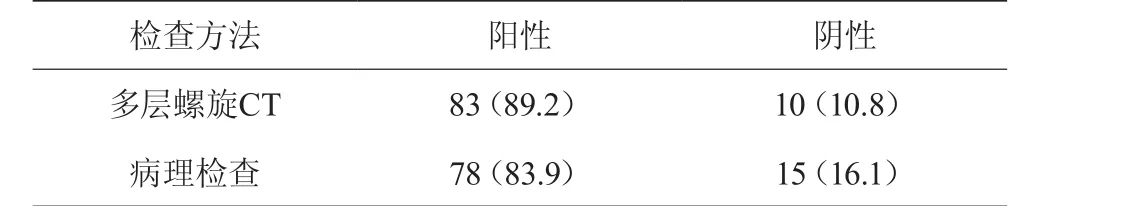
表1 多层螺旋CT诊断与病理诊断结果比较 [n(%)]
3 讨 论
宫颈癌是妇科临床常见恶性肿瘤,发病率仅次于乳腺癌。宫颈癌初治时,治疗方案的确定取决于病变范围的诊断:包括病理类型及分级、肿瘤的直径、深肌层的浸润、宫旁组织的浸润、淋巴结的转移等。淋巴结转移是影响宫颈癌临床预后的一项重要因素,如果发现淋巴结转移情况,将大幅降低宫颈癌患者5年内生存率[2]。临床以手术治疗为主,后期辅以放疗或化疗。狄文[3]、薛晴[4]等研究发现,化疗及放疗会造成卵巢早衰甚至缺血坏死,对患者卵巢功能影响很大。因此术后的辅助治疗取决于手术发现及分期,未发现淋巴结转移的患者,可仅进行手术治疗。根据术后是否存在中危因素,增加盆腔放疗和顺铂同期化疗。因此,需要术前检查尽可能准确提示宫颈癌淋巴结转移情况。
多层螺旋CT通过平扫、增强扫描与多平面重建相结合,可以从不同角度展现癌肿的生长范围、蔓延及淋巴结转移情况,密度分辨率极高,可清楚观察淋巴结的大小、密度、形态及数目,能够有效提升检查的准确性。增强扫描可以清晰区分淋巴结及周围血管和周围正常结构,从淋巴结的密度均匀情况和边缘坏死情况可准确判断为淋巴转移所致。
由于多层螺旋CT检查对于淋巴结转移的判断主要取决于淋巴结的形态、大小及数量,缺少对淋巴结内部的清晰判断,因而会造成部分假阳性结果。本研究中多层螺旋CT检查宫颈癌淋巴结转移患者为83例,略高于组织病理学
检查。统计分析表明,多层螺旋CT检查与病理检查结果一致性较高,在宫颈癌淋巴结转移诊断中具有显著的应用价值。该方法属于无创性检查,操作简便,价格便宜,患者接受度高,可作为诊断宫颈癌淋巴结转移的影像学检查首选。
[1] 张红平,张 磊,杨宏英.宫颈癌盆腔淋巴结转移的术前CT诊断价值[J].昆明医学院学报,2012,3:81-84.
[2] 彭小星,赵 刚.多层螺旋CT在宫颈癌淋巴结转移诊断中的应用价值[J].中国妇幼保健,2016,32(24):6319-6321.
[3] 狄 文,宋柯琦.化疗对年轻恶性肿瘤患者卵巢功能的影响[J].中国实用妇科与产科杂志,2016,30(9):908-910.
[4] 薛 晴,曾 诚,周应芳.妇科手术及放化疗与卵巢早衰[J].中国实用妇科与产科杂志,2015,29(8):713-717.
