胰岛素泵联合二甲双胍或吡格列酮短期强化治疗2型糖尿病的疗效观察Δ
2018-04-17李姗姗李冬玲
李姗姗,李 远,李冬玲
(中山大学附属第三医院粤东医院内分泌与代谢病学科,广东 梅州 514000)
糖尿病是一种以血糖升高为主要临床特点的慢性代谢性疾病,由遗传因素、微生物感染、免疫功能紊乱及精神因素等多种致病因子作用,引发机体出现胰岛功能减退,导致的糖、脂肪、蛋白质、水及电解质等代谢紊乱综合征[1]。调查发现,目前糖尿病已成为临床的“第三大杀手”,严重威胁了人们的健康安全[2]。2型糖尿病患者体内胰岛素能力没有完全丧失,或由体内胰岛素相对缺乏导致[3]。《中国2型糖尿病防治指南》(2017年版)提出,对于糖化血红蛋白(HbAlc)≥9.0%或空腹血糖>11.1 mmol/L的新诊断的2型糖尿病患者可实施短期胰岛素强化治疗,治疗时间在2周~3个月为宜,治疗目标为空腹血糖控制在3.9~7.2 mmol/L,非空腹血糖≤10.0 mmol/L,可暂时不以HbAlc达标作为治疗目标。本研究探讨了胰岛素泵联合二甲双胍或吡格列酮短期强化治疗2型糖尿病的临床疗效,现报告如下。
1 资料与方法
1.1 资料来源
选取2015年6月—2016年12月中山大学附属第三医院粤东医院内分泌与代谢病学科收治的2型糖尿病患者150例,经过实验室检查,均符合2型糖尿病的诊断标准[4]。纳入标准:(1)使用胰岛素或联合口服降糖药治疗,口服降糖药达常规用量;(2)用药方案稳定3个月以上,血糖控制欠佳,16.7 mmol/L≥空腹血糖≥7.5 mmol/L,且HbAlc≥9.0%;(3)既往无胰岛素泵使用史;(4)年龄18~75岁,平均(52±12)岁;(5)无高血压病,或合并高血压病并使用抗高血压药治疗,血压(收缩压/舒张压)稳定控制在≤160/90 mm Hg(1 mm Hg=0.133 kPa);(6)血肌酐≤1.5 mg/dl,丙氨酸氨基转移酶≤2.5倍正常值上限(正常值上限为40 U/L);(7)能够并愿意进行血糖监测。排除标准:糖尿病急性并发症者;严重慢性并发症者;合并严重疾病者;谷氨酸脱羧酶抗体检测阴性者。采用随机数字表法将患者分为A、B及C三组,每组50例。A组患者中,男性27例,女性23例;年龄40~58岁,平均(52.1±3.2)岁;病程0.5~1.0年,平均(0.8±0.2)年。B组患者中,男性30例,女性20例;年龄41~57岁,平均(51.8±2.7)岁;病程0.4~0.9年,平均(0.8±0.1)年。C组患者中,男性29例,女性21例;年龄42~58岁,平均(52.5±3.0)岁;病程0.6~0.9年,平均(0.8±0.2)年。三组患者基线资料的均衡性较高,具有可比性。本研究经医院医学伦理委员会批准,患者及家属知情同意,并签署知情同意书。
1.2 方法
(1)A组患者采用胰岛素泵短期强化治疗,使用美国Medtronic(美敦力)712或722胰岛素泵,胰岛素为门冬胰岛素[规格:3 ml:300 U(笔芯)],按0.5 U/(kg·d)计算每日所需胰岛素总量,总量的50%为基础率,另50%分三餐前皮下泵入,根据血糖调整基础率及餐前大剂量,直至血糖达标。(2)B组患者在A组基础上于每日早晚餐后口服二甲双胍缓释片(规格:500 mg/片)500 mg。(3)C组患者在A组基础上于每日早餐前口服吡格列酮(规格:15 mg/片)15 mg。研究期间,所有患者采用强生血糖仪(稳豪型),每日监测早晨7:00手指末梢血糖(测三餐前、三餐后2 h及夜间22:00),根据血糖情况调整药物剂量,直至血糖在目标范围内。两组患者的疗程均为2周。
1.3 观察指标
观察三组患者治疗前后的空腹血糖水平、餐后2 h血糖水平、HbA1c水平、血糖达标时间、胰岛素日剂量及低血糖发生情况。
1.4 统计学方法
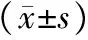
2 结果
2.1 三组患者治疗前后血糖指标水平比较
治疗前,三组患者空腹血糖、餐后2 h血糖及HbA1c等指标水平的差异均无统计学意义(P>0.05)。治疗后,三组患者各血糖指标均较治疗前明显改善,差异均有统计学意义(P<0.05);B、C组患者空腹血糖、餐后2 h血糖改善情况明显优于A组,差异均有统计学意义(P<0.05),但B、C组之间的差异无统计学意义(P>0.05);三组患者HbA1c水平的差异无统计学意义(P>0.05),见表1。
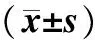
表1 三组患者治疗前后血糖指标水平比较Tab 1 Comparison of indices of blood glucose levels among three groups before and after
注:与治疗前比较,*P<0.05;与A组比较,#P<0.05
Note:vs. before treatment,*P<0.05;vs. group A,#P<0.05
2.2 三组患者血糖达标时间、胰岛素日剂量比较
A组患者平均血糖达标时间、平均胰岛素剂量分别为(3.58±0.31) d、(28.30±5.05) U/d,B组分别为(2.51±0.29) d、(18.29±5.14) U/d,C组分别为(2.83±0.30) d、(20.62±5.03) U/d。B、C组患者血糖达标时间明显短于A组,胰岛素日剂量明显低于A组,差异均有统计学意义(P<0.05),但B、C组之间的差异无统计学意义(P>0.05)。
2.3 三组患者低血糖发生情况比较
A、B及C组患者低血糖发生率分别为2%(1/50)、6%(3/50)及4%(2/50),三组的差异无统计学意义(P>0.05)。
3 讨论
著名的英国前瞻性糖尿病研究(UKPDS)在新诊断的2型糖尿病患者中用HOMA模型计算的胰岛β细胞的功能仅为正常人的50%,并以每年4.5%的速率下降,UKPDS研究使用的常规治疗(主要是饮食控制)、氯磺丙脲或格列本脲、二甲双胍及胰岛素治疗均无法改变这一自然病程[5-7]。随着病程延长,胰岛β细胞功能呈进行性下降,最后出现β细胞功能衰竭。血糖控制越来越差,40%~70%的患者最终需用胰岛素控制高血糖[8]。文献报道,胰岛素泵(CSⅡ)已成为2型糖尿病强化治疗的重要手段之一,控制高血糖能减少糖尿病急性、慢性并发症的发生,延缓其发展[9]。但单纯胰岛素治疗会导致高胰岛素血症,可使体质量增加,增加高血压病、心脑血管疾病等风险。二甲双胍及吡格列酮有改善胰岛素抵抗的作用,联合胰岛素泵用于2型糖尿病的强化治疗可能减少胰岛素用量,从而使血糖更快达标[10-13]。
吡格列酮通过结合活化过氧化物酶体增殖物激活受体7起作用,促进脂肪细胞的分化,并提高细胞对胰岛素的敏感性,减轻胰岛素抵抗[14]。二甲双胍为双胍类口服降糖药,通过抑制胰岛素分泌,促进细胞腺苷酸活化蛋白激酶磷酸化,并控制肝糖原的异生,可改善胰岛素抵抗;可减少肝糖原异生引起的继发基础血糖减低,进而降低基础肝糖输出量,增加周围组织糖的无氧分解,提高人体对糖的吸收和利用,从而降低血糖水平[15-16]。二甲双胍与吡格列酮致低血糖的发生率相近[17]。
本研究结果显示,治疗前,三组患者空腹血糖、餐后2 h血糖及HbA1c等指标水平的差异均无统计学意义(P>0.05)。治疗后,三组患者各血糖指标均较治疗前明显改善,差异均有统计学意义(P<0.05);B、C组患者空腹血糖、餐后2 h血糖改善情况明显优于A组,差异均有统计学意义(P<0.05),但B、C组之间的差异无统计学意义(P>0.05);三组患者HbA1c水
平的差异无统计学意义(P>0.05);B、C组患者血糖达标时间明显短于A组,胰岛素日剂量明显低于A组,差异均有统计学意义(P<0.05),但B、C组之间的差异无统计学意义(P>0.05)。A、B及C组患者低血糖发生率分别为2%(1/50)、6%(3/50)及4%(2/50),三组的差异无统计学意义(P>0.05)。
综上所述,胰岛素联合二甲双胍或吡格列酮短期强化治疗2型糖尿病,需要的胰岛素量更少,可有效改善患者的血糖水平,低血糖发生率低,是一种有效的治疗方法。但受样本量较少、观察时间较短的限制,本研究的结论有待于进一步的研究验证。
[1]杨璐,宋美情,张秋玲,等.吡格列酮、二甲双胍对2型糖尿病合并非酒精性脂肪肝患者血清视黄醇结合蛋白4、脂联素水平的影响比较[J].中国医学科学院学报,2014,36(3):309-312.
[2]刘霞.吡格列酮二甲双胍片联合诺和锐30治疗Ⅱ型糖尿病的临床分析[J].西部医学,2014,26(10):1306-1309.
[3]胡朝谦,于珮,李春君,等.西格列汀或吡格列酮+二甲双胍对单用二甲双胍血糖控制不佳T2DM患者的疗效和安全性比较[J].山东医药,2014,54(21):60-62.
[4]董德翠.吡格列酮与二甲双胍治疗2型糖尿病的疗效及安全性对比[J].山东医药,2010,50(25):74-75.
[5]严婷,杨锐,余丹峰,等.吡格列酮二甲双胍片或二甲双胍治疗对2型糖尿病患者的多种脂肪细胞因子的影响[J].中华内分泌代谢杂志,2013,29(6):509-511.
[6]包恩义.吡格列酮联合二甲双胍治疗2型糖尿病临床疗效观察[J].中国实用医药,2014,9(1):138.
[7]张德成.吡格列酮与二甲双胍治疗2型糖尿病的疗效对比观察[J].中国临床新医学,2013,6(3):227-229.
[8]Weyer C,Bogardus C,Mott DM,et al.The natural history of insulin secretory dysfunction and insulin resistance in the pathogenesis of type 2 diabetes mellitus[J].J Clin Invest,1999,104(6):787-794.
[9]Weyer C,Tataranni PA,Bogardus C,et al.Insulin resistance and insulin secretory dysfunction are independent predictors of wors-ening of glucose tolerance during each stage of type 2 diabetes development[J].Diabetes Care,2001,24(1):89-94.
[10]U.K. prospective diabetes study 16. Overview of 6 years’ therapy of type Ⅱ diabetes: a progressive disease. U.K. Prospective Diabetes Study Group[J].Diabetes,1995,44(11):1249-1258.
[11]陈琛.吡格列酮和二甲双胍治疗糖耐量异常的疗效比较[J].中国保健营养:下旬刊,2013,23(2):827-828.
[12]高桂娟.二甲双胍对比吡格列酮对2型糖尿病患者胰岛素敏感性的影响[J].中国保健营养,2017,27(2):143-144.
[13]李义敏.吡格列酮对比二甲双胍在2型糖尿病患者中的治疗作用分析[J].中国保健营养,2017,27(7):351.
[14]罗建平,高丽萍,李博慧,等.吡格列酮合并二甲双胍治疗新诊断的2型糖尿病临床效果分析[J].中国实用医药,2016,11(9):152-153.
[15]曾静波,庄晓明,穆君.二甲双胍联合吡格列酮对初发2型糖尿病并发非酒精性脂肪肝的疗效及对血清Vaspin水平的影响[J].河北医科大学学报,2015,36(5):509-512.
[16]付翔,刘富春,李志红.吡格列酮和二甲双胍治疗Ⅱ型糖尿病的临床疗效及安全性[J].西部医学,2015,27(7):1078-1080.
[17]赵春霞.联合使用吡格列酮、胰岛素和二甲双胍治疗2型糖尿病的效果[J].糖尿病新世界,2017,20(1):91-92.
