脂质代谢异常与阿尔茨海默病的关系研究
2018-04-13张金涛房振胜
孔 艳 张金涛 房振胜 刘 钢
(1.泰山医学院附属医院, 山东 泰安 271000; 2.解放军第88医院神经内科,山东 泰安 271000)
随着人口老龄化加剧,阿尔茨海默病(alzheimer's disease ,AD)的发病率也在逐年升高,是继心、脑血管疾病及恶性肿瘤之后危及人类健康的第四大疾病,给家庭和社会带来沉重负担,因此阿尔茨海默病已成为目前研究的热点。但是关于脂质代谢与阿尔茨海默病的关系尚不明确,有些研究发现血脂升高可导致认知障碍,也有些研究发现血脂降低反而导致认知障碍[1]。本研究通过对认知功能正常者及阿尔茨海默病人的血脂情况进行分析,旨在探讨脂质代谢与阿尔茨海默病的关系。
1 资料与方法
1.1 临床资料
AD组患者来源于2015年3月至2016年3月来解放军88医院就诊的门诊或住院的AD患者,共计25例,其中男性15例,女性10例,平均年龄(66.72±8.18)岁。认知功能正常者来源于同期相同年龄段查体中心的老年人群,共计33人,其中男性20人,女性13人,平均年龄(63.13±7.38)岁。对两组人群均进行简易状态智能量表(MMSE)、蒙特利尔认知评估(MoCA)量表、日常生活能力(ADL)量表、Hachinski 缺血评分(HIS)、汉密尔顿抑郁量表(HAMD)及临床痴呆评定量表(CDR)等神经心理学量表评估。
1.2 入选标准
1.2.1正常组纳入标准①年龄在45~80岁之间;②接受过文化教育;③无认知障碍主诉;④MMSE评分:文盲组>17分,小学组>21分,中学以上组>24分。MoCA>26分。CDR评分=0分。HAMD评分﹤12分(17项)。
1.2.2AD组纳入标准①年龄在45~80岁之间;②接受过文化教育;③有认知障碍主诉或家人代诉;④符合美国《精神障碍诊断和统计手册》第四版(DSM-Ⅳ即)中关于痴呆的诊断标准[2];⑤MMSE评分:文盲组<17分,小学组<20分,中学以上组<24分。MoCA<19分。1≤CDR≤3。HAMD评分﹤12分(17项)。Hachinski 缺血评分(HIS) ≤4分。
1.2.3排除标准①患有意识障碍、严重的失语、失用及视力、听力障碍等不能配合量表检查者;②存在其他可能导致认知功能下降的其他疾病;③文盲者。
1.3 方法
所有患者采清晨空腹肘静脉血,送检验科统一采用国产Encore全自动生化分析仪自动检测清总胆固醇(CH) 、甘油三酯(TG) 、高密度脂蛋白(HDL) 、低密度脂蛋白(LDL)。
1.4 数据处理
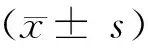
2 结 果
结果显示,阿尔茨海默病组只有甘油三酯水平高于正常人群组(P<0.05),总胆固醇、血清高密度脂蛋白及低密度脂蛋白在两组间无明显差异(P>0.05)。
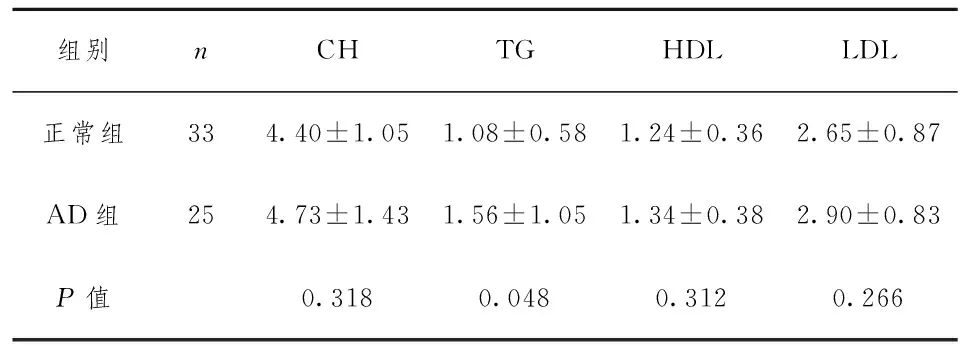
表1 两组间血脂水平分析(mmol/L)
3 讨 论
在痴呆类型中,阿尔茨海默病是最常见的临床类型[3],其发病原因至今不确切,目前为止主要存在三种假说即β-淀粉样蛋白(Aβ)级联假说、Tau 蛋白假说、神经血管假说[4]。而血脂与认知障碍的关系仍存在分歧,目前研究比较多的主要为胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白及载脂蛋白(ApoA1、ApoB、LP(a)、ApoE)等[5]。
胆固醇对脑组织的作用具有两面性,一方面胆固醇对脑组织十分重要,脑组织中胆固醇含量占全身胆固醇含量的25%[6]。在脑组织中,胆固醇主要存在于髓鞘中,只有少部分存在于神经元和神经胶质细胞的胞膜中,对维持突触的成熟和可塑性起着重要作用。另外,作为细胞膜重要组成成分的胆固醇,能够维持细胞膜的稳定性,调节神经细胞的离子通透性和介导跨膜信号转导[7]。另一方面胆固醇水平升高,可导致与认知功能有关的神经元变性[8]。研究表明,AD患者脑组织内老年斑的主要成分是Aβ,它可以通过很多途径产生神经毒性作用,进一步导致AD的发生发展[9]。而在Aβ的产生和代谢过程中,血脂起着重要作用[10]。大量研究证明,AD 患者可能出现CH、TG 代谢的异常,胆固醇水平的升高增强了体内一系列裂解催化作用,使得Aβ聚集增加,从而加速了AD的发生和发展[11]。然而也有很多研究没有发现胆固醇水平与认知功能下降有明显关系[12-13],与本研究结果相似,正常组与阿尔茨海默病组之间血清胆固醇没有明显差异,甚至有研究表明,血清胆固醇水平降低可导致认知功能的下降[14]。各研究结果差别较大的原因考虑与其他因素有关,如性别、年龄、种族、饮食、运动及抽烟、饮酒等[14]。
本研究发现阿尔茨海默病组甘油三脂水平明显高于正常对照组。与一些研究结果相一致[15]。肝脏作为脂肪合成代谢的重要场所,当甘油三脂水平升高时可合成更多的低密度脂蛋白(LDL)和极低密度脂蛋白(VLDL),同时导致HDL水平的降低。LDL和 VLDL是致动脉粥样硬化危险因素,LDH经过一系列的化学修饰作用,最终损伤血管内皮细胞。而HDL一方面可以抑制血管平滑肌细胞沉积胆固醇及LDL的氧化、稳定前列环素,另一方面可以逆转运胆固醇,从而起到抗动脉粥样硬化作用。有研究表明,LDL增高或 HDL降低对认知功能下降有一定影响[16]。但是本研究并未发现LDL、HDL在两组人群中有明显差异(P>0.05),考虑与本研究样本量少,未能控制性别、受教育程度因素有关。因此有些研究表明[17],在控制了年龄、性别、受教育年限等因素后,认知功能与CH、LDL水平成负相关,与HDL水平成正相关。
参考文献:
[1]王新,王海峰,张维杰,等. 阿尔茨海默病和轻度认知功能障碍患者血脂分析及与痴呆程度的评估[J].中国临床医生杂志,2014,42(12):33-35.
[2]American Psychiatric Association Committee on Nomenclature and statistics. Diagnostic and statistical Manual of Mental Disorders(DSM-Ⅳ),Fourth Edition. Washington DC: American Psychiatric Association,1994.
[3]丁燕,刘杰,唐凤平,等.老年期痴呆家庭负担现状及影响因素分析[J].中国全科医学,2014,17(3):256-260.
[4]廖珏,廖新品.阿尔茨海默病的研究现状[J].黑龙江医学,2012,36(1):16-18.
[5]尚芙蓉, 李杰.轻度认知障碍与血脂的关系[J].现代中西医结合杂志,2011,20(24):3112-3114.
[6]刘梦姣,曾慧,王晓松,等.老年人躯体功能与认知功能的关系研究进展[J].中国全科医学,2014,17(3):242-245.
[7]Silva T, Teixeira J, Remio F, et al. Alzheimer,s Disease, cholesterol, and statius: the junctions of important metabolic Pathways[J].Angew Chem Int Ed Engl,2013,52(4):1110-1121.
[8] Skoog I, Kalaria RN, BretelerMM. Vascular factors and Alzheimer,s disease[J].Alzheimer Dis Assoc Disord, 1999, 13(suppl 3):s106-114.
[9]朱洁琳, 黄卫权. 阿尔茨海默病患者血脂水平与正常人的比较分析[J].实验与 检验医学,2012,30(5):521-522.
[10]Cutler RG, Kelly J, Storie K, et al. Involvement of oxidative stress induced abnormalities in ceramide and cholesterol metabolism in brain aging and Alzheimer’s disease [J]. Proc Natl Acad Sci USA,2004,101(7):2070-2075.
[11]杨阳,甘福生.miRNA与阿尔兹海默氏病[J].实验与检验医学,2010,28(2):165-166.
[12]Warren MW, Hynan LS, Weiner MF.Lipids and adipokines as risk factors for Alzheimer’s disease[J].J Alzheimers Dis,2012,29(1):151-157.
[13]Koyama A,Stone K,Yaffe K.Serum oxidized low density lipoprotein level and risk of cognitive impairment in older women[J].Neurobiol aging,2013.34(2): 634-635.
[14]Prese'cki P,Mück Seler D,Mimica N,et al.Serum lipid levels in Patients with Alzheimer,s disease[J].Coll AntroPol,2011,35(SuPPl1) :115-120.
[15]孟媛媛, 单培彦, 刘爱芬, 等.老年患者代谢综合征与轻度认知障碍的相关性研究[J].山东大学学报,2010,48(2):14-18.
[16]朱红莲, 潘志红, 王根发, 等.轻度认知功能障碍患者血脂变化[J].上海交通大学学报,2008, 28(5):516.
[17]宋守君, 张杰涛, 张颖, 等.老年轻度认知障碍患者血清脂代谢变化的研究[J].中国临床康复,2002,23(12):3524.
