不同级别医院剖宫产产妇特征与指征构成分析
2018-03-30廖紫珺周玉博周燕李宏田司可艺刘建蒙
廖紫珺 周玉博 周燕 李宏田 司可艺 刘建蒙
LIAO Zijun,ZHOU Yubo, ZHOU Yan, LI Hongtian, SI Keyi, LIU Jianmeng.
有医学指征的剖宫产是非常必要的,不仅可以挽救生命,而且裨益健康[1]。无医学指征的剖宫产不仅增加医疗成本,而且还可能影响母婴健康[2]。2014年,我国平均剖宫产率为34.9%,最高省份达62.5%[3],这些数据表明缺乏严格医学指征的过度剖宫产问题值得重视。我国不同地区、不同级别助产机构的产科服务能力参差不齐,控制过度的剖宫产需考虑不同级别助产机构的剖宫产指征构成情况,然而相关对比研究很少。此外,2014年后国家调整生育政策,先后出台了“单独二孩”和“全面两孩”政策,高龄产妇和初产妇占比等产妇主要特征可能会发生变化,很有必要了解生育政策调整前不同级别助产机构产妇主要特征情况,为研判生育政策调整效果提供参考数据。为此,本文对比分析了不同级别助产机构在单独二孩政策效应显现前剖宫产产妇的分娩资料,描述产妇特征和剖宫产指征构成情况,为制订与剖宫产相关的差异化政策提供参考数据。
对象与方法
一、对象
2013年8月至2014年7月,调查河北省两所二级医院的全部剖宫产产妇和内蒙古自治区一所三级医院一个产科组(1名主任医师和2名主治医师)负责的所有剖宫产产妇。三所医院共调查产妇1 608名,剔除剖宫产指征缺失者8名、指征未按重要程度进行排序者200名,最终纳入分析者1 400名。指征未排序者均为在三级医院分娩的产妇,但未排序者与排序者的人口学特征(民族、文化程度、职业、年龄、孕次、产次)差异没有统计学意义。
二、方法
1.资料收集与质量控制:产妇的人口学特征和剖宫产指征信息由经统一培训的医院产科项目人员按照统一设计的问卷在产妇出院前收集。人口学特征包括出生日期、民族、文化程度、职业、孕前体重、产前体重、末次月经时间、本次分娩时间、孕次、产次等。剖宫产指征分类包括妊娠合并症/并发症(心脏病、糖尿病、甲亢、肝脏疾病、妊娠期高血压、轻度子痫前期、重度子痫前期、妊娠期糖尿病、其他妊娠合并症、其他妊娠并发症)、瘢痕子宫、臀横位(臀位、横位)、相对头盆不称、绝对头盆不称(骨盆狭窄、子宫畸形、骨盆畸形等)、胎膜早破(胎膜早破、羊水过多)、胎儿窘迫(胎心型胎儿窘迫、胎粪型胎儿窘迫、羊水过少、过期妊娠)、巨大儿、社会因素(高龄产妇、孕妇要求等)、脐带绕颈、难产(产程停滞、耻联分离、前置胎盘等)、双胎。年龄、孕周、孕期增重的缺失比例分别为3.0%、5.0%、2.4%,其他变量缺失比例均<1%。若有多项剖宫产指征,主管医生按重要程度进行排序,按照第一指征进行统计。课题组工作人员于调查前对医院项目人员进行集中培训,统一资料收集方案,并定期赴医院核查问卷,纠正与补充不足之处。
2.统计学处理:问卷信息采用Epidata 3.0软件双盲录入,统计分析软件为SPSS 20.0软件包。计量资料,如年龄、孕周等用均数±标准差表示;计数资料,如民族、文化程度、指征构成情况等用构成比(%)表示。指征构成按照第一指征进行统计。采用χ2检验比较民族、文化程度等人口学特征及指征构成在不同级别医院间的差异,采用t检验比较年龄、孕周等计量资料的组间差异。采取双侧检验,检验水准α=0.05,以P<0.05为差异有统计学意义。
结 果
一、一般情况
三所医院剖宫产产妇分娩时年龄平均为(26.3±4.4)岁,孕周为(39.5±1.5)周,孕期增重(17.2±5.4)kg。在三级医院分娩的产妇汉族比例、文化程度、年龄、孕周和孕期增重均大(高)于在二级医院分娩者,差异均有统计学意义;在三级医院分娩者均为城市居民,在二级医院分娩者绝大多数居住在农村。见表1。
表1两类医院剖宫产产妇一般情况比较
Table1Characteristics of women undergoing cesarean delivery according to hospital level
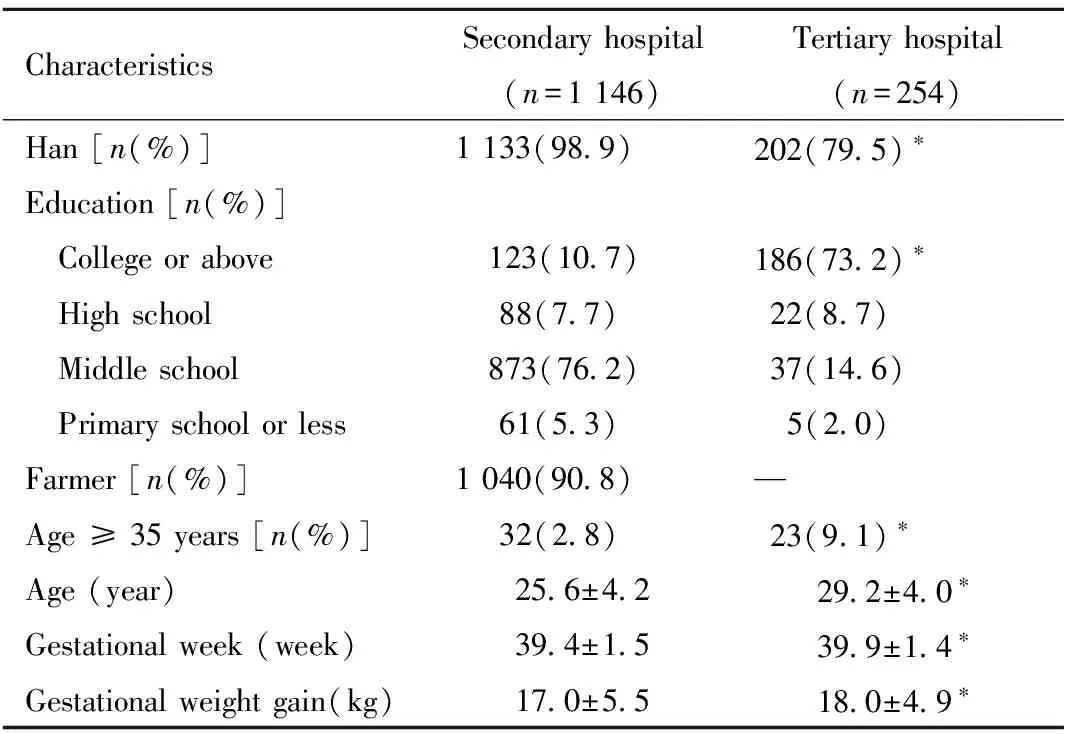
CharacteristicsSecondaryhospital(n=1146)Tertiaryhospital(n=254)Han[n(%)]1133(98 9)202(79 5)∗Education[n(%)] Collegeorabove 123(10 7)186(73 2)∗ Highschool 88(7 7)22(8 7) Middleschool 873(76 2)37(14 6) Primaryschoolorless 61(5 3) 5(2 0)Farmer[n(%)]1040(90 8)—Age≥35years[n(%)] 32(2 8)23(9 1)∗Age(year)25 6±4 229 2±4 0∗Gestationalweek(week)39 4±1 539 9±1 4∗Gestationalweightgain(kg)17 0±5 518 0±4 9∗
*P<0.001
二、高龄产妇与初产妇构成情况
两类医院的剖宫产产妇中高龄产妇(≥35岁)占比均较低,二级医院高龄产妇比例(2.8%,32/1 146)显著低于三级医院(9.1%,23/254),差异有统计学意义。二级医院行剖宫产的初产妇比例(37.4%,428/1 146)也显著低于三级医院(79.1%,201/254),差异有统计学意义。在二级医院行剖宫产的高龄产妇中,初产妇占比为12.5%(4/32),三级医院相应占比为26.1%(6/23)。
三、剖宫产指征构成情况
对于初产妇,在二级医院行剖宫产的前五位指征依次为胎儿窘迫(18.2%,78/428)、相对头盆不称(14.3%,61/428)、绝对头盆不称(12.9%,55/428)、社会因素(11.9%,51/428)、难产(9.6%,41/428);在三级医院依次为胎儿窘迫(19.4%,39/201)、社会因素(14.4%,29/201)、妊娠合并症(11.4%,23/201)、脐带绕颈(11.4%,23/201)、臀横位(10.5%,21/201);无论是二级医院还是三级医院,在前五位指征中偏主观性的指征(胎儿窘迫、社会因素、相对头盆不称/脐带绕颈)占比均在40%以上。对于经产妇,在二级和三级医院的首位指征均是瘢痕子宫,其中二级医院瘢痕子宫高达82.0%(589/718),显著高于三级医院的64.2%(34/53),差异有统计学意义。见表2。
无论初产妇还是经产妇,二级医院因单一指征而行剖宫产的比例远高于三级医院,差异有统计学意义。在二级医院,初产妇与经产妇因单一指征而行剖宫产的比例几乎相同,分别为74.5%(319/428)和74.4%(534/718);在三级医院,初产妇与经产妇因单一指征而行剖宫产的比例分别为65.2%(131/201)和47.2%(25/53),两者差异有统计学意义。
社会因素均为高龄初产妇行剖宫产的首位指征,二级医院和三级医院占比分别为50.0%(2/4)和83.3%(5/6)。瘢痕子宫均是高龄经产妇剖宫产的首位指征,在二级医院和三级医院的占比分别为32.1%(9/28)和41.2%(7/17)。
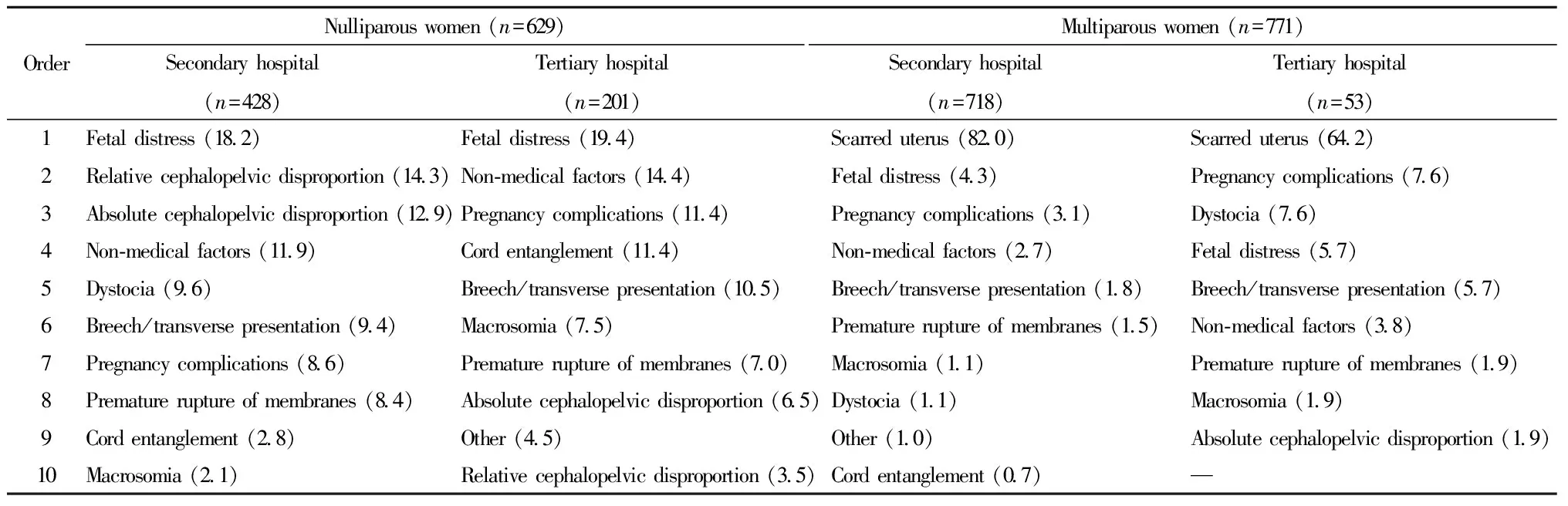
表2 剖宫产第一指征构成情况(%)
讨 论
生育政策调整前,我国高龄女性生育水平较低。2012—2013年全国35~39岁女性生育率仅为1.87%[4]。既往少见较大规模的有关高龄产妇占比的相关报道,2011年一项选取全国39所医院的调查显示,高龄产妇占比为10.0%[5]。本研究发现,在单独二孩政策效应可能显现之前的2013—2014年,在以农村人口为主要服务对象的二级医院,每100名剖宫产产妇中仅有高龄者3名,在以城市人口为主要服务对象的三级医院不足10名,这提示生育政策调整前,高龄妊娠问题在城市地区相对突出。与适龄孕产妇相比较,高龄者在孕产期易发生各种并发症[6];在实行独生子女政策的近20年间,城市地区初产妇剖宫产率呈上升趋势并处于较高水平[7],预计随着生育政策调整效应的逐渐显现,城市高龄产妇与瘢痕子宫妊娠相关问题会更为突出并将持续一定时间,提示宜加强高龄复杂妊娠防治工作。
本研究发现,无论二级还是三级医院,每10名初产妇中有超过4名因偏主观性的指征(如胎儿窘迫、相对头盆不称、脐带绕颈等)而行剖宫产。主观指征占比较高与诸多因素有关,如与医疗技术进步相关联的指征检出率增加[8]、阴道助产技术不足[9]以及医患双方规避风险致相关指征把握不够严格[8]等。本研究还发现,无论初产妇还是经产妇剖宫产,两类医院单一指征几乎占一半以上,且二级医院占比明显高于三级医院,提示可能存在指征把握偏宽松的情况;考虑到二级医院相关辅助检查能力以及处理复杂临床情况的能力不及三级医院,二级医院在剖宫产指征把握方面可能更偏宽松,提示宜加强基层助产机构的产科服务能力。此外,二、三级医院初产妇社会因素占比均超过10%,略低于2010年调查结果(15.1%)[10],提示仍需加强控制过度剖宫产[11-12],尤其是控制初产妇的非临床必要剖宫产。
本研究发现,无论二级还是三级医院,瘢痕子宫是经产妇剖宫产的首位原因,在二级医院每10名行剖宫产的经产妇中就有8名的指征为瘢痕子宫,在三级医院为6名,而且这些产妇多为单一指征。国内外调查显示,瘢痕子宫占比高[13-14],是剖宫产率居高位的主要原因之一[15-16]。剖宫产后子宫易形成瘢痕,瘢痕子宫可能会增加母亲和子代的健康风险[8,17]。2010年美国国立卫生研究院(NIH)形成专家共识:在综合医疗服务能力不断提升的前提下,对前次剖宫产为子宫下段横向切口的产妇可行阴道试产[18]。既往报道试产成功率超过50%[13,16,19],但需具备处理试产失败情况的相关能力。本研究显示,二级医院经产妇瘢痕子宫占比82.0%,三级医院64.2%,这与既往初产妇剖宫产率多年持续居高位[7]的情况相吻合。预期生育政策调整后瘢痕子宫妊娠会进一步增加,宜提升处理复杂妊娠的能力、加强阴道试产。
总之,本研究对比分析了单独二孩政策显效前两类医院剖宫产产妇特征与指征构成情况,为研判生育政策调整效果提供了理论基础数据,也为制订差异化控制过度剖宫产政策提供参考依据。本研究发现,两类医院高龄产妇占比均较低,初产妇因偏主观性的指征而行剖宫产的比例均超过40%,经产妇行剖宫产的主要原因都是瘢痕子宫,其占比在二级医院超过了80%。此外,本研究发现,无论初产妇还是经产妇,二级医院因单一指征行剖宫产的比例也均高于三级医院。这些结果提示,宜加强控制非临床必要的剖宫产,尤其是对初产妇,规范剖宫产指征体系,加强基层助产机构的服务能力,如开展阴道助产、提升处理复杂妊娠的能力,同时加强健康宣教。本研究属于典型调查,结果有一定参考价值,但调查点较局限,样本量较小,结果外推需审慎。
1 WHO Statement on caesarean section rates.Reprod Health Matters,2015,23:149-150.
2 刘建蒙,李宏田.剖宫产与子代健康.北京大学学报(医学版),2012,44:334-338.
3 Li HT,Luo S,Trasande L,et al.Geographic Variations and Temporal Trends in Cesarean Delivery Rates in China,2008-2014.JAMA,2017,317:69-76.
4 国家统计局人口和社会科技统计司.中国人口和就业统计年鉴-2014.中国统计出版社,2014.
5 侯磊,李光辉,邹丽颖,等.全国剖宫产率及剖宫产指征构成比调查的多中心研究.中华妇产科杂志,2014,49:728-735.
6 Herstad L,Klungsoyr K,Skjaerven R,et al.Elective cesarean section or not? Maternal age and risk of adverse outcomes at term:a population-based registry study of low-risk primiparous women.BMC Pregnancy Childbirth,2016,16:230.
7 朱逸博,李宏田,张亚黎,等.1993至2010年中国部分地区单胎初产妇剖宫产和孕妇要求剖宫产率变化趋势.中华医学杂志,2012,92:1734-1737.
8 张静,刘兴会.再谈剖宫产术的绝对指征.实用妇产科杂志,2015,31:250-251.
9 周玉博,李宏田,朱丽萍,等.1993至2010年中国部分地区阴道助产分娩率变化趋势.中华医学杂志,2014,94:3599-3602.
10 曾娜,刘桂兰,周玉博,等.1990-2010年某三甲医院初产妇剖宫产率和剖宫产指征变化情况.中国生育健康杂志,2016,27:101-104.
11 中华人民共和国国家卫生和计划生育委员会.关于印发贯彻2011-2020年中国妇女儿童发展纲要实施方案的通知.(2012-02-23) [2017-09-16]http://www.nhfpc.gov.cn/zwgk/wtwj/201304/a284f487799d4c4f81603aaf3eea8fcf.shtml.
12 中华人民共和国国家卫生和计划生育委员会.卫生部关于印发《孕产期保健工作管理办法》和《孕产期保健工作规范》的通知.(2011-07-08) [2017-09-16]http://www.nhfpc.gov.cn/zwgkzt/wsbysj/201107/52320.shtml.
13 Zhang J,Troendle J,Reddy UM,et al.Contemporary cesarean delivery practice in the United States.Am J Obstet Gynecol,2010,203:326.e1-326.e10.
14 Gao Y,Xue Q,Chen G,et al.An analysis of the indications for cesarean section in a teaching hospital in China.Eur J Obstet Gynecol Reprod Biol,2013,170:414-418.
15 Vogel JP,Betran AP,Vindevoghel N,et al.Use of the Robson classification to assess caesarean section trends in 21 countries:a secondary analysis of two WHO multicountry surveys.Lancet Glob Health,2015,3:e260-270.
16 Minsart AF,Liu H,Moffett S,et al.Vaginal birth after caesarean delivery in Chinese women and Western immigrants in Shanghai.J Obstet Gynaecol,2017,37:446-449.
17 Black M,Bhattacharya S,Philip S,et al.Planned Repeat Cesarean Section at Term and Adverse Childhood Health Outcomes:A Record-Linkage Study.PLoS Med,2016,13:e1001973.
18 Cunningham FG,Bangdiwala SI,Brown SS,et al.NIH consensus development conference draft statement on vaginal birth after cesarean:new insights.NIH Consens State Sci Statements,2010,27:1-42.
19 伍绍文,卢颖州,王珊珊,等.剖宫产术后再次妊娠阴道分娩的相关影响因素分析.中华妇产科杂志,2016,51:576-580.
