先天性肛门直肠畸形的临床特征及预后研究
2018-03-30高威,李静,刘翔,左伟,朱飞
高 威,李 静,刘 翔,左 伟,朱 飞
先天性肛门直肠畸形(anorectal malformations,ARM)是小儿外科中较为常见的先天畸形,发病率为1/5 000~1/2 000,不同国家和地区之间存在一定差异[1]。ARM常伴发其他系统的发育异常,如先天性心脏病、泌尿生殖系统异常等。随着医学技术的发展,手术治疗已经挽救了大多数患儿的生命,但是很多患儿在术后出现了大便失禁、便秘等排便功能障碍,严重影响了患儿的身心健康,同时也给其家庭和社会带来沉重的负担。该研究旨在分析ARM患儿的临床特征、治疗、预后及术后肛门功能的影响因素,为今后更好地做好ARM防治工作提供参考。
1 材料与方法
1.1病例资料选取安徽省儿童医院2013年1月~2016年6月收治的276例ARM患儿,其中最小年龄1 d,最大年龄126 d,年龄中位数1 d,男207例,女69例,早产儿25例,试管婴儿4例,2例有家族史,患儿出生平均体质量为(3.25±0.56)kg。
1.2研究方法通过医院病案室及电子病历管理系统收集病例资料,如疾病分型、合并畸形、治疗情况等。通过门诊复查与电话回访的方式对患儿进行随访,了解术后肛门功能,分析性别、手术年龄、临床分型、合并畸形、手术方式、成形次数、切口感染、随访时间等因素对肛门功能的影响。
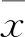
2 结果
2.1ARM分型及临床特征根据Krinkenbeck分类法,直肠会阴瘘130例,直肠尿道瘘92例,直肠膀胱瘘2例,前庭瘘39例,一穴肛2例,无瘘9例,肛门狭窄2例;根据Wingspread分类法,低位肛门直肠畸形患儿171例,中高位畸形105例。
患儿首次入院的临床表现以腹胀最多(58.79%),其次为呕吐(32.25%),出生后无胎粪排出或只有少量胎粪从瘘口或尿道排出,正常肛隐窝位置没有肛门开口。初次就诊时间从2 h~120 d不等,大多数患儿的病程在1 d以内,占54.4%。
2.2ARM合并其他畸形139例患儿合并其他先天畸形,包括心血管畸形、泌尿生殖系统畸形、脊柱四肢畸形等。合并1种、2种、3种先天畸形的患儿分别为116例、16例和7例。中高位肛门直肠畸形合并其他畸形的发生率(61.9%)要高于低位畸形(43.3%)(χ2=9.032,P=0.003)。
2.3ARM治疗情况根据直肠盲端位置、瘘管开口部位、患儿发育及耐受能力、伴发畸形等情况选择合适的手术方式。手术由同一治疗组完成,主刀医师为具有10年以上小儿外科临床经验的主治以上医师,主要术式包括经会阴行肛门成形术;后矢状入路肛门直肠成形术(posterior sagittal anorectoplasty,PSARP),即先行乙状结肠或横结肠造瘘,术后3~6个月后行PSARP,最后关瘘;腹腔镜辅助直肠肛门成形术(laparoscopically assisted anorectal pull-through,LAARP)。
253例患儿接受了手术治疗,163例行经会阴肛门成形术,48例行PSARP术,11例行LAARP术。另有19例患儿在接受结肠造瘘术后,前往北京、上海等地儿童医院行肛门成形术治疗,有12例患儿因尚未达3月龄或营养状况欠佳,暂未返院做进一步治疗。
2.4ARM预后及影响因素术后随访了210例患儿,根据Kelly评分,排便功能为优的有139例,良41例,差30例。低位和中高位畸形在肛门功能方面存在统计学差异,合并其他畸形的患儿肛门功能较无其他畸形的患儿差,此外,肛门功能还与手术方式、成形次数及随访时间有关,见表1。
以术后肛门功能为因变量(优、良=0,差=1),将单因素分析中P<0.05的变量作为自变量,采用多因素Logistic回归分析肛门功能的影响因素,自变量赋值见表2。结果显示中高位畸形、合并畸形、成形次数多是影响术后肛门功能的主要危险因素,见表3。
3 讨论
ARM种类繁多,病理复杂。本组患儿以低位畸形为主,其中又以直肠会阴瘘最多见,略高于文献报道(低位畸形约占40%)[2],可能与中高位患儿病情较重,家长选择北京、上海等地医院治疗有关。本研究中ARM合并其他畸形的发生率为50.4%,以心脏畸形最多,特别是房间隔缺损,发生率达43.8%,其次是泌尿生殖系统,发生率为9.4%,稍低于陈思远[3]报道的16.1%,可能与纳入病例主要为低位畸形有关。此外,中高位肛门直肠畸形合并其他畸形的发生率(61.9%)要高于低位畸形(43.3%),与汪健[4]研究中提出的ARM位置越高,合并的畸形越多的结论一致。
随着医学模式的转变,肛门直肠畸形的手术治疗不仅仅是制造一个能排便的肛门开口,还要求能保持良好的肛门功能,使患儿的远期生活质量接近正常儿童。本研究显示肛门功能的优良率为85.7%,与吴永隆 等[5]报道的86.0%、杨鸿[6]报道的88.6%等研究结果一致,要高于早前研究中提到的仅37.5%的患儿术后能够完全控制排便[7],这可能与近年来手术技术的提高和手术方式的改进有关。
多因素Logistic回归分析显示临床分型、合并畸形、成形次数是影响术后肛门功能的主要因素。排便功能与肛直肠周围肌肉发育密切相关,ARM患儿不仅肛门直肠本身存在发育不全或闭锁,同时肛门内、外括约肌以及耻骨直肠肌均存在不同程度的改变,肌肉的发育较正常儿童差,而且畸形位置越高其肛周肌肉的发育越差。除了中高位畸形,患儿合并其他畸形也是导致肛门功能差的危险因素之一。有研究[8-9]表明,ARM术后排便功能可能与患儿合并脊柱及泌尿生殖系统发育缺陷有关,如骶尾骨发育不全、脊髓脊膜膨出等。而且伴发畸形越多,患儿病情越复杂,会导致手术难度加大。因此,患儿入院后应通过辅助检查,尽量明确这些畸形。
成形次数越多的患儿术后功能也越差。常见需要再次手术的原因是术后出现了并发症,如肛门狭窄、直肠黏膜脱垂、直肠尿道瘘复发等。随着手术次数的增加,术后瘢痕形成愈加严重,造成狭窄的风险增加。并且多次手术可能会导致肛口周围肌肉及神经损害加重,从而使得术后排便功能降低,因此应尽可能减少手术的次数。对于出现并发症需要再手术的患儿,应根据不同的并发症采用不同的手术方式以最大限度的减少损伤[10]。
综上所述,ARM合并其他系统畸形的发生率较高,尤其以先天性心脏病为主。手术是治疗ARM的主要方式,术前完善各项检查,合理选择手术方式,能使大多数患儿恢复良好的肛门功能,但是中高位畸形、合并畸形以及成形次数多可能是造成术后肛门功能不佳的主要危险因素。医护人员要做好患儿术后的随访工作,为患儿及家长提供指导,帮助提高患儿的生活质量。
[1] Gangopadhyay A N, Pandey V. Anorectal malformations[J]. J Indian Assoc Pediatr Surg,2015,20(1):10-5.
[2] 王 果, 冯杰雄. 小儿腹部外科学[M]. 2版. 北京: 人民卫生出版社, 2011:408-9.
[3] 陈思远. 120例先天性肛门直肠低位畸形的临床分析[D]. 重庆:重庆医科大学,2015.
[4] 汪 健. 肛门直肠畸形的合并畸形[J].临床外科杂志,2008,16(5):311-2.
[5] 吴永隆,陈思远,陈秀兰,等. 男性先天性中高位肛门直肠畸形术后排便功能评估及其影响因素[J]. 第三军医大学学报,2015,37(21):2151-5.
[6] 杨 鸿. 中高位先天性无肛术后患儿肛门功能和生活质量研究[D]. 重庆:重庆医科大学,2013.
[8] Tsuda T, Iwai N, Kimura O,et al. Bowel function after surgery for anorectal malformations in patients with tethered spinal cord[J]. Pediatr Surg Int,2007,23(12):1171-4.
[9] Arnoldi R,Macchini F,Gentilino V,et al. Anorectal malformations with good prognosis: variables affecting the functional outcome[J]. J Pediatr Surg,2014,49(8):1232-6.
[10] 郑 珊,张 培,董岿然,等. 先天性肛门直肠畸形肛门成形术后再手术的临床分析[J]. 中华小儿外科杂志,2012,33(4):296-9.
