剖宫产术后产褥感染的病原体及影响因素
2018-03-29任茁陈磊刘丛丛刘海艳李贝
任茁 陈磊 刘丛丛 刘海艳 李贝
产褥感染是指分娩及产褥期生殖道受病原体侵袭,引起局部或全身感染,其发病率为6%。产褥感染是我国孕产妇死亡的重要原因。治疗首选广谱高效抗生素,再依据细菌培养和药敏试验调整种类和剂量[1]。为了解本院剖宫产术后产褥感染产妇病原体及耐药情况,分析剖宫产术后产褥感染的影响因素,本研究分析76例剖宫产术后产褥感染病历资料,报道如下。
对象与方法
1.对象:回顾性分析2013年1月—2016年6月在北京市海淀区妇幼保健院产科住院经剖宫产分娩的产妇1 300例,术后诊断为产褥感染76例。产褥感染者平均年龄(27.7±3.1)岁;早产5例,平均孕周(34.6±1.3)周,足月产71例,平均孕周(38.6±2.1)周。所有诊断产褥感染者常规用2根无菌拭子行宫颈分泌物细菌培养及支原体/沙眼衣原体检测。
2.产褥感染诊断标准:产后24 h以后,每日测量体温4次,间隔时间4 h,有2次体温≥38 ℃;白细胞、中性粒细胞显著增高;子宫体压痛、宫颈分泌物细菌培养阳性。
3.取材方法:对产后体温升高符合上述标准者,无菌窥器窥开阴道,消毒宫颈,卵圆钳牵拉宫颈,将无菌棉拭子插入宫腔,擦拭子宫前壁,放入培养管中。标本采集后立即送微生物室处理。
对于产前诊断或可疑宫腔感染者,剖宫产术中留取宫腔、胎盘及新生儿咽拭子细菌培养。若术后体温持续升高,再次取宫颈分泌物细菌培养及支原体/沙眼衣原体检测。
4.观察指标:(1)引起产褥感染的高危因素。分析产妇术前是否经过产程、术前是否诊断宫腔感染、有无胎膜早破及破膜至分娩时间、妊娠合并糖尿病(包括孕前糖尿病与妊娠期糖尿病)、阴道炎、B族链球菌(GBS)筛查结果(孕35周常规筛查)、产前贫血;产后出血情况等相关因素。(2)产褥感染致病菌及药敏结果,支原体/衣原体检测情况。(3)抗炎;记录诊断产褥感染前最高体温、诊断产褥感染时白细胞、中性粒细胞及C-反应蛋白(CRP),根据经验用药是否是致病菌敏感的抗生素,分为敏感组及耐药组,比较两组体温及血常规恢复时间。
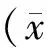
结果
1.细菌培养结果:76例患者的细菌培养均为单一致病菌。主要致病菌为大肠埃希菌(36.8%,28/76)、金黄色葡萄球菌(25.0%,19/76)、粪肠球菌(15.8%,12/76)、B族链球菌(10.5%,8/76),其余包括表皮葡萄球菌(6.6%,5/76)、李斯特菌(2.6%,2/76)、肺炎克雷伯菌(2.6%,2/76)。5例早产患者的致病菌为大肠埃希菌(1例)、粪肠球菌(1例)、B族链球菌(1例)、表皮葡萄球菌(1例)、肺炎克雷伯菌(1例)。
2.支原体/衣原体检测结果:76例患者共检测支原体阳性32例,其中解脲支原体(Uu)24例,人型支原体(Mh)8例;沙眼衣原体阳性2例。
3.药敏结果:由于细菌培养结果中最常见的是大肠埃希菌,故将28例大肠埃希菌的药敏结果进行统计,见表1。支原体药敏结果见表2,人型支原体(Mh)对交沙霉素、米诺霉素、多西霉素敏感性为100%。

表1 大肠埃希菌药敏结果

表2 支原体药敏结果(%)
4.剖宫产术后产褥感染影响因素分析:术前经过产程、术前诊断宫腔感染或宫腔感染、破膜时间>12 h(不论是否胎膜早破)、合并阴道炎、产后出血的产妇感染率高于其他产妇,差异有统计学意义,见表3。

表3 剖宫产术后产褥感染影响因素分析
注:因素内两两比较,*P<0.05
5.耐药组与敏感组各观察指标比较:敏感组45例,耐药组31例。两组诊断前最高体温、白细胞、中性粒细胞、CRP、血常规恢复时间比较,差异无统计学意义;敏感组体温恢复时间短于耐药组,差异有统计学意义;见表4。
讨论
在剖宫产手术中,由于宫腔与阴道这一有菌腔道相连接,阴道和宫颈内潜在致病菌及非致病菌的大量存在,导致剖宫产术后易发感染。研究表明,与阴道分娩相比,剖宫产术后产褥感染的发生率更高[2-3]。产褥感染属于感染性疾病,目前主要治疗药物仍然为抗生素。然而,随着近年来抗生素,特别是各种广谱抗生素的大量使用,细菌的不断变异,菌群分布及耐药性也出现了较大的变化,以混合感染现象增多及菌群耐药性增高为特征,出现了对大部分抗生素甚至全部抗生素耐药的菌群,给感染性疾病的临床治疗带来了新的挑战[4]。

表4 耐药组与敏感组观察指标比较
注:*P<0.05
本研究显示,剖宫产术后产褥感染的主要致病菌为大肠埃希菌、金黄色葡萄球菌、粪肠球菌、B族链球菌。剖宫产的围术期抗生素应用应考虑覆盖上述菌群。同时,剖宫产围术期的抗生素应用还需考虑产后哺乳等问题,青霉素类和头孢类抗生素不影响哺乳,一直是临床应用的首选。本研究发现,大肠埃希菌作为最常见致病菌,其对一二代头孢类及青霉素类的耐药率均达到20%以上,与文献报道相符[5]。因此,对产褥感染的产妇,应警惕抗生素耐药问题,根据药敏结果及患者体温酌情选择抗生素。
在产褥感染的病例中,不仅要考虑细菌感染,也要考虑支原体/沙眼衣原体等病原微生物。有研究表明,人型支原体(Mh)感染可致产后发热[6],其原因可能是造成了子宫内膜炎。经过对本院8例Mh阳性的药敏分析,发现Mh对大多数抗生素耐药率较高,对交沙霉素、米诺霉素、多西霉素均100%敏感。因此,对于产褥感染的病例,如应用细菌敏感抗生素体温仍不下降,需考虑其他病原微生物感染的可能。如Mh培养阳性,抗生素应覆盖Mh,根据药敏结果选择抗生素。交沙霉素作为大环内酯类抗生素,可在产褥期使用。
本研究显示,经产程后剖宫产、术前诊断宫腔感染或可疑宫腔感染、破膜时间>12 h、合并阴道炎、产后出血的产妇感染率高于其他产妇。产妇产程中增加肛诊和阴道检查次数,增加了阴道内病原体入侵机会,易引起感染。术前诊断宫腔感染或可疑宫腔感染,术前即有感染可能,则术后发生产褥感染的概率增大。完整的胎膜可有效屏障病原体的入侵,胎膜破裂时间长,易引起阴道内病原体上行感染,进入宫腔并进一步入侵输卵管、盆腔引起感染。合并阴道炎者病原微生物上行感染的风险增加。产后出血后在生殖道内残留的血液及坏死组织成为病原菌繁殖的良好载体,且产后出血者产妇抵抗力下降,也增加了感染的风险。
剖宫产术后机体主要依靠免疫系统来消除入侵的细菌,而在有效抗菌血-药浓度的环境中细菌很少能生存超过48 h[7-8]。目前国内外学者及循证医学[9]均显示,剖宫产术预防性应用抗生素对降低术后病率、术后感染率具有明显效果。本研究显示,诊断产褥感染后,应用致病菌敏感的抗生素,体温恢复时间更短。因此,针对高危因素进行预防,同时剖宫产前预防性应用抗生素,对于预防产褥感染有积极的意义。而对于已经诊断产褥感染的病例,积极应用致病菌敏感的抗生素,体温恢复时间更快,可以减轻产妇痛苦,减少医患纠纷。
1 谢幸,苟文丽.妇产科学.8版.北京:人民卫生出版社,2013:226-228.
2 范丽英,王鑫炎,徐红艳.产妇产褥期感染相关影响因素分析.中华医院感染学杂志,2015,25:920-922.
3 吴水妹,高玲娟,胡芝仙.产褥感染的相关因素分析及预防措施.中华医院感染学杂志,2014,24:3062-3063.
4 郭卫红,宋宏先,刘方红.产褥感染64例病原学及耐药性分析.山西医药杂志月刊,2011,40:15-16.
5 陈磊,刘朝晖.绒毛膜羊膜炎的致病菌及药敏分析.中国妇产科临床杂志,2016,17:140-143.
6 Lamey JR,Eschenbach DA,Mitchell SH,et al.Isolation of mycoplasmas and bacteria from the blood of postpartum women.Am J Obstet Gynecol,1982,143:104-112.
7 王秋字,李晓翔.剖宫产围手术期抗生素预防性应用的临床分析.中国实用医药,2008,3:52.
8 姚爱琳.剖宫产围手术期使用抗生素的临床观察.中华临床医学研究杂志,2006,12:3065-3066.
9 Hopkins L,Smaill F.Antibiotic prophylaxis regimens and drugs for cesarean section.Cochrane Database Syst Rev,2000,29:CD001136.
