吗啡快速滴定治疗中、重度癌痛的临床效果研究
2018-03-20殷东风潘玉真邢玉庆邢向荣周跃华唐广义李夏平张惠子崔小天周立江
殷东风 高 宏 潘玉真 邢玉庆 邢向荣 周跃华 朱 颖 唐广义 李夏平 张惠子 潘 琳 崔小天 周立江
美国国立综合癌症网络(NCCN)公布的成人癌痛临床实践指南(NCCN癌痛指南)推荐,用即释吗啡片口服和吗啡注射液静脉推注两种方法进行吗啡制剂快速滴定[1]。我们曾经用静脉滴注方法对7例重度癌痛患者进行了吗啡快速滴定,所有患者均在24 h内顺利完成滴定,且副作用可控[2]。在此基础上,我们设计了针对中、重度癌痛患者进行吗啡快速滴定的临床试验方案,对比分析采用静脉滴注方法与口服方法的的有效性及安全性,现报告如下。
1 资料与方法
1.1 一般资料
选取在辽宁中医药大学附属医院肿瘤科病房住院且伴有中度或重度癌性疼痛的60例恶性肿瘤患者。疼痛强度的诊断采用疼痛评价数字分级法(numerical rating scale,NRS)评定,该分级法将疼痛程度分为0~10分[3]。采用随机抽签方法分成盐酸吗啡片口服滴定组(简称口服组)和盐酸吗啡注射液静脉滴注滴定组(简称静脉组)。口服组30例,男性16例,女性14例,年龄36~68岁,平均 (61.25±7.93) 岁。静脉组30例,男性17例,女性13例,年龄37~68岁,平均 (60.42±7.82) 岁。
纳入标准:①具有病理或者影像学检查明确诊断为恶性肿瘤, NRS评分≥4分;②意识清楚、能通过语言准确地表达疼痛的程度及性质;③肝、肾功能正常;④年龄限定在18岁以上。排除标准:①处于濒死状态;②重度感染;③心功能不全;④呼吸功能不全;⑤嗜睡。患者在试验过程中有以下情况者可以退出本试验:出现患者不能耐受的副作用;对于一日以内频繁给药依从性差;病情出现突然恶化。
1.2 方法
口服组患者口服盐酸吗啡片;静脉组患者采用SY-1200静脉输液泵,预充相应浓度的盐酸吗啡注射液,输液泵与患者的静脉留置针相连。口服组和静脉组的吗啡制剂初始剂量的确定,均分为初次使用阿片类药物和既往阿片类药物耐受两种情况。初次使用阿片类药物者,根据疼痛程度,拟定初始盐酸吗啡片剂量为5~15 mg,盐酸吗啡注射液剂量为2~5 mg;既往阿片类药物耐受者,计算前24 h内使用阿片类药物总量,并换算成等效盐酸吗啡片或注射液的剂量,给予总量的10%为滴定的起始剂量。
1.3 观察指标
比较两组患者NRS评分达到≤3分时所需要时间和患者最终的疼痛缓解程度,疼痛缓解程度的计算公式为:(滴定结束时NRS评分-入组时的NRS评分)/入组时的NRS评分×100%;观察两组患者滴定前后的一般状态(PS)和疼痛对生活质量(Q.O.L)影响。PS的评价采用ZPS量表,由医生在滴定前及滴定完成时进行评定;疼痛对Q.O.L影响的评价,由患者在滴定前及滴定完成时填写疼痛影响的评估表,进行自我评定;比较两组在吗啡快速滴定过程中,嗜睡、眩晕、恶心呕吐、皮肤瘙痒、便秘、尿潴留、呼吸抑制等副作用的发生率。
1.4 统计学分析
应用SPSS 15.00软件,计量资料以表示,组间对比用t检验,组内对比用方差分析,组间率的比较用χ2检验,以P<0.05表明差异有统计学意义。
2 结果
2.1 吗啡快速滴定完成情况
共有52例患者完成吗啡制剂的快速滴定,为目标病例数86.67%,其中口服组27例,初始使用吗啡制剂的有5例,占18.52%,静脉组25例,初始使用吗啡制剂的有3例,占12.00%。
2.2 两组滴定前后NRS评分变化对比
两组滴定完成时的NRS评分均达到≤3分,并均较滴定前明显降低(P<0.05),但两组NRS评分在滴定前、滴定后和滴定前后差均无明显差异(P>0.05),见表1。
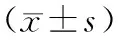
表1 两组滴定前后NRS评分变化对比
注:与滴定前相比,*为P<0.05。
2.3 两组完成滴定所需时间及滴定后疼痛缓解程度对比
静脉组滴定完成时间明显短于口服组(P<0.05);吗啡制剂滴定完成时,口服组与静脉组疼痛明显缓解,达到65%以上,但两组相比无明显差异(P>0.05),见表2。
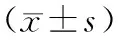
表2 两组完成滴定所需时间及滴定后疼痛缓解程度对比
注:与口服组相比,#为P<0.05。
2.4 两组滴定前后ZPS评分对比
滴定后两组的ZPS评分均明显改善(P<0.05),且口服组更为明显(P<0.05),见表3。
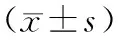
表3 两组滴定前后ZPS评分对比
注:与滴定前相比,*为P<0.05;与口服组相比,#为P<0.05。
2.5 两组滴定前后疼痛对日常生活影响对比
滴定后两组的评分均明显改善(P<0.05),两组之间无明显差异(P>0.05),见表4。
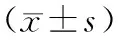
表4 两组滴定前后疼痛对日常生活影响对比
注:与滴定前相比,*为P<0.05。
2.6 不良反应
静脉组便秘发生率明显低于对照组(P<0.05);其他不良反应发生率比较无明显差异(P>0.05),见表5。

表5 两组滴定期间不良反应发生情况对比(例,%)
注:与口服组相比,#为P<0.05。
3 讨论
恶性肿瘤姑息治疗越来越被临床医生,尤其是肿瘤科医生所重视,其中WHO止痛方案的普及是其标志性的体现。本研究入组的52例重度癌痛为主的患者中,入院前接受过强阿片类药物止痛治疗的有44例,占84.6%,说明其他医院肿瘤科的医生在癌痛治疗中已经较为普遍地采用第3阶梯用药治疗。
WHO止痛方案的5个用药原则中,按阶梯用药、口服给药、按时服药、注意细节这4个原则,由于具有可操作性而较易落实。但个体化给药原则,因涉及到强阿片类药物剂量滴定问题,比如以日为单位的滴定方法,由于很多临床医生没有很好地掌握,部分癌痛患者使用强阿片类药物时没有进行剂量滴定或滴定速度缓慢,难以达到充分的止痛效果[4]。NCCN癌痛指南指出,在使用强阿片类药物以前或阿片类药物耐受患者疼痛未控制时,均应使用吗啡制剂进行滴定或快速滴定,并推荐了具体操作方法,包括口服滴定和静脉滴定方法[1]。我们认为其中的静脉滴定方法可以使滴定速度明显提高,是对WHO止痛方案的有益补充。
我们在临床实践中发现,与美国等发达国家相比,我国使用强阿片类药物止痛的癌痛患者更多的是中、晚期患者,其中因进食困难而口服吗啡制剂止痛效果不好的所谓阿片类药物耐受患者,改用吗啡持续静脉或皮下注射止痛是1个好的选项[5],而更晚期或临终前患者使用吗啡持续皮下注射仍然可以有良好止痛效果[6]。所以,除了极个别阿片类药物耐受患者可以用纳洛酮逆转吗啡耐药以外,绝大部分均可以通过增加吗啡制剂剂量或改为静脉或皮下等非口服给药方式可使止痛效果重新出现[7-8]。
但是,我们注意到NCCN癌痛指南推荐的用吗啡静脉推注快速滴定方法并没有在我国推广开来,其原因可能是医生惧怕静脉推注导致吗啡血药浓度的迅速上升,而出现严重副作用。我们曾经把NCCN癌痛指南中每15分钟1次静脉推注吗啡、NRS评分>3.0分时重复给药的滴定方法,改良为15分钟为1个时间段静脉滴注吗啡、NRS评分>3.0分时增量给药的滴定方法,并用其对重度癌性疼痛患者进行吗啡快速滴定,结果7例均在24 h内完成滴定,并使疼痛评分降至1~3分,滴定完成时与滴定前相比,吗啡平均增加幅度和中位增加幅度分别为324%(45.8%~1500%)和102.5%[2]。
入组本试验的52例患者平均的NRS评分>7.0分、ZPS评分>3.0分,可见大部分是一般状态较差、重度疼痛为主的晚期肿瘤患者。试验结果证明,两组均使NRS评分达到≤3分、使疼痛明显缓解65%以上,均使ZPS评分及疼痛对日常生活影响的评分明显改善。而持续静脉滴注快速滴定方法只用了口服快速滴定的1/3左右时间,即可完成吗啡滴定。本研究结果证明,既往阿片类药物耐受患者滴定前经计算确定的盐酸吗啡片的剂量,静脉组是口服组的2倍以上。但是,静脉组滴定完成时吗啡剂量增加的幅度只相当于口服组60%。有两例滴定完成时的剂量甚至低于滴定前计算的理论初始剂量。这两例患者在从口服吗啡换用到静脉吗啡初始滴定时,即出现了眩晕,嗜睡等副作用,而在把静脉吗啡剂量减少到滴定前口服吗啡换算的静脉剂量以下时,不但上述副作用减轻或消失,而且镇痛效果良好。分析其原因,可能有些患者是由于消化系统功能下降使口服阿片类药物吸收不充分,导致的假性阿片类药物耐受,换用静脉或皮下给药时不需要增大到相应的理论剂量时即可出现镇痛效果,即改变给药途径是恢复止痛疗效的1个方法。
口服组出现便秘几率多于静脉组,与口服吗啡出现便秘时如改为皮下或静脉给药可以改善的文献报道相一致[4]。两组出现恶心、呕吐、尿潴留几率大致相同。这些副作用均为可控。没有呼吸抑制等严重的毒、副作用出现。
所有出现眩晕的患者为25%,出现嗜睡的患者为21%,表明眩晕和嗜睡是吗啡滴定过程中易出现的临床表现。吗啡不论是静脉滴定还是口服滴定,均可出现眩晕副反应,随时间推移可减轻或消失;而滴定中出现嗜睡的副作用,必须减少吗啡滴定剂量。
本研究结果证明,与以日为单位的传统滴定方法相比,NCCN癌痛指南推荐的以小时为单位的方法更具有快速和安全的优势,即使吗啡的每次增量幅度降低为25%,增量的时间段延长至30~45 min(静脉滴定)和1~2 h(口服滴定),仍然可以使大部分癌痛患者在较短时间内获得适合的止痛剂量,而且易于操作,安全性可控。而作为静脉推注的代替方法,静脉滴注快速滴定方法可以更快地完成对顽固性癌痛的吗啡剂量滴定,其中对消化系统功能障碍或已经使用较大剂量强阿片类仍旧疼痛患者尤为适用。
[1] Detterbeck F,Tanoue L,Reid A.National comprehensive cancer network〔J〕.J Natl Compr Canc Netw,2013,11(4):365-366.
[2] 潘玉真,殷东风,邢玉庆,等.重度癌痛患者应用吗啡持续静脉泵入法进行快速滴定的临床观察〔J〕.现代肿瘤医学,2014,22(10):2426-2430.
[3] 孙 燕,顾慰萍.癌症三阶梯镇痛指导原则〔M〕.北京:北京医科大学出版社,2002:100-101.
[4] 殷东风.实用晚期恶性肿瘤综合治疗手册〔M〕.辽宁:辽宁科学技术出版社,2007:41-49.
[5] 王 宁,殷东风,张宁苏,等.中医治疗吗啡持续注射所致不良反应疗效分析〔J〕.辽宁中医杂志,2007,34(6):707-709.
[6] 高 宏,殷东风,邢玉庆,等.持续皮下注射吗啡治疗晚期肿瘤中重度癌痛的镇痛效果研究〔J〕.肿瘤药学,2011,1(2):101-103.
[7] 邢玉庆,殷东风,唐广义.纳洛酮成功逆转吗啡耐药一例〔J〕.中国疼痛医学杂志,2010,16(3):192.
[8] 李光阴.羟考酮缓释片联合吗啡片滴定方案治疗中、重度癌痛的的Meta分析〔J〕.湖南师范大学学报医学版,2016,13(3):88-91.
