利伐沙班与华法林治疗心房颤动合并ACS行PCI患者效果比较
2018-03-19王群林文华
王群,林文华
(泰达国际心血管病医院,天津300457)
研究显示,5%~8%接受过冠脉支架置入(PCI)的患者合并心房颤动[1,2]。在预防支架内血栓形成方面,双联抗血小板治疗优于维生素K拮抗剂;在心房颤动患者,新型口服抗凝药(OAC)在预防缺血性卒中方面优于双联抗血小板治疗。但心房颤动合并PCI患者在治疗策略方面,必须平衡支架内血栓、缺血性脑卒中和出血风险。2016年欧洲心脏病学会心房颤动管理指南[3],心房颤动合并PCI患者建议三联抗栓治疗1~6个月,OAC相对于维生素拮抗剂可能更有优势,利伐沙班是一种高效的、选择性的FXa抑制剂[4],具有稳定的药代动力学特性,几乎不与食物和药物发生相互作用,不需监测凝血酶原国际标准化比值(INR),是一种比较理想的OAC,本研究旨在观察利伐沙班联合抗血小板药物在心房颤动合并PCI患者近期有效性和安全性,并与传统抗凝药物华法林作比较。
1 资料与方法
1.1 临床资料 选取2016年4月~2017年5月泰达国际心血管病医院心房颤动合并ACS行PCI患者120例,术后随机分为利伐沙班组60例和华法林组60例。利伐沙班组男32例、女28例,年龄(65.1±9.1)岁,体质量指数(23.7±3.0)kg/m2,肌酐清除率(77.8±15.3)mL/min,左房直径(4.20±0.4)cm,CHA2DS2-VASc评分(2.70±1.08)分,HASBLED评分(1.87±0.69)分,其中高血压33例,糖尿病20例,既往脑卒中8例,慢性心力衰竭4例,阵发性心房颤动18例,持续性心房颤动20例,永久性心房颤动22例,非ST段抬高型心肌梗死17例,ST段抬高型心肌梗死5例,不稳定型心绞痛38例;华法林组男34例、女26例,年龄(64.8±8.1)岁,体质量指数(24.1±2.8)kg/m2,肌酐清除率(78.6±13.2)mL/min,左房直径(4.21±0.3)cm,CHA2DS2-VASc评分(2.67±1.13)分,HASBLED评分(1.88±0.62)分,其中高血压30例,糖尿病18例,既往脑卒中7例,慢性心力衰竭5例,阵发性心房颤动15例,持续性心房颤动22例,永久性心房颤动23例,非ST段抬高型心肌梗死14例,ST段抬高型心肌梗死6例,不稳定型心绞痛40例。排除标准:自动出组;对华法林、利伐沙班有过敏史;伴有严重肝肾功能疾病;血压过高者(收缩压>200 mmHg或舒张压>120 mmHg);存在抗凝禁忌(严重的贫血,活动性出血,过去3个月内有卒中史及其他加重出血危险的情况)。患者均已签署知情同意书。
1.2 治疗方法 ①华法林组:术后当晚口服华法林起始剂量为3 mg,依诺肝素术后2~3 h 皮下注射0.5~1.0 mg/kg体质量3~5 d,调整华法林剂量使INR控制在2.0~3.0;②利伐沙班组:患者术后4 h口服利伐沙班5 mg/d。1个月后根据ACS风险或支架血栓风险决定是否改用双联抗栓治疗,利伐沙班10或15 mg或华法林联合氯吡格雷75 mg,所有患者从抗凝开始到抗凝结束选用同一种抗凝药物。在上述基础上,常规应用扩血管、调脂、控制血压、心率等治疗。观察随访90 d。
1.3 观察指标 ①有效性:随访至90 d时脑卒中、深静脉血栓、体循环栓塞、肺栓塞及心脏事件(心血管死亡、急性心肌梗死、支架内血栓)等,比较两组不良事件发生率。②安全性:采用TIMI出血分级标准Ⅰ级为TIMI重度出血[血红蛋白下降>50 g/L或压积下降>15%(已知或未知出血部位,冠脉搭桥围手术期者除外);颅内出血;心脏压塞;大器官自发出血(消化道或泌尿道)或非自发出血(血管穿刺或消化道插管引起)];Ⅱ级为TIMI轻度出血(已知出血部位,血红蛋白下降>30 g/L,但≤50 g/L或压积>10%;Ⅲ级为无显著出血,未知出血部位,血红蛋白下降>40 g/L,但≤50 g/L或压积下降>12%,但<15%)。比较两组出血发生率。③两组平均住院总时间。
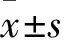
2 结果
2.1 两组有效性及安全性比较 PCI术后90 d随访,利伐沙班组死亡1例,华法林组死亡1例、再发心肌梗死1例,两组均无外周血管血栓栓塞事件及支架内血栓事件,利伐沙班组与华法林组不良事件发生率比较差异无统计学意义(1.7% vs 3.3%,P>0.05)。两组均无重度出血事件发生;轻度出血:利伐沙班组无轻度出血,华法林组2例(均为消化道出血);无显著意义出血:利伐沙班组3例(牙龈出血1例、鼻出血1例、皮下瘀斑1例),华法林组9例(牙龈出血3例、鼻出血2例、皮下瘀斑3例、肉眼血尿1例)。利伐沙班组较华法林组出血发生率低(5.0% vs 18.3%,P<0.05)华法林组消化道出血经保守治疗好转。以上无显著出血经药物剂量调整均未进一步恶化,继续给予抗凝治疗,随访中再无上述症状出现。
2.2 两组平均住院总时间比较 利伐沙班组较华法林组平均住院总时间少[(4.1±0.8)d vs (6.4±1.2) d,P<0.05]。
3 讨论
心房颤动为临床上常见的心律失常类型,心房颤动患者中左房血栓形成的发生率为10%~30%[5],血栓脱落可引起外周血管栓塞,尤其是脑动脉栓塞,每6个卒中的患者就有一个合并心房颤动,卒中是心房颤动最严重的并发症。因此抗凝治疗显得尤为重要,华法林是临床上最常用的口服抗凝药[6],大量临床试验表明,华法林能有效预防非瓣膜心房颤动患者血栓形成,使卒中减少62%,死亡降低25%[7]。但华法林的有效稳定剂量在不同个体及种族差异较大,影响其抗凝效果的因素很多,食用富含维生素K的食物可降低华法林抗凝效果,服用华法林的患者,应避免与非甾体消炎药同时服用,避免与抗血小板药物同时服用,除非获益大于出血危险。同时华法林治疗安全窗窄,剂量变异性大,治疗期间需要频繁监测INR,使INR维持在2.0~3.0 之间,患者依从性差,临床应用受到限制。OAC利伐沙班是直接Ⅹa因子抑制剂[8~10],其具有强效抗凝作用,起效快、代谢快等特点,无需监测凝血功能,利伐沙班不通过P450酶代谢,并且对血小板聚集无直接影响,不明显延长出血时间。利伐沙班与食物、其他口服药物相互作用少,能直接选择性抑制凝血因子Xa生成。有研究发现利伐沙班用于心房颤动抗凝,出血事件可能低于华法林,疗效不亚于华法林[11]。
ACS冠脉血栓以高速血流白色血栓为主,富含血小板,心房颤动血栓为低流速红色血栓为主,富含纤维蛋白,ACS双联抗血小板治疗的基石地位无可争议,指南一致推荐双联抗血小板12个月。心房颤动的主要危害为外周血管栓塞,尤其是脑栓塞,包含OAC治疗在内的抗栓治疗已成为心房颤动治疗重要一环。抗栓需求与出血风险叠加,促成ACS合并心房颤动抗栓困境。2012年丹麦全国登记研究,共纳入心房颤动因心肌梗死或PCI住院患者11 480例,结果提示三联抗栓组的高出血风险从治疗初始即以出现,30 d出血事件率高达22.6%比较不同组的早期及晚期出血风险,三联抗栓组呈持续增高,提示无安全治疗窗[12]。有研究结果示OAC+氯吡格雷75 mg/d治疗1年,可显著减少出血风险达64%,OAC+氯吡格雷75 mg/d预防缺血风险,疗效不亚于三联疗法组,OAC+氯吡格雷的双联抗栓治疗,优于OAC+氯吡格雷+阿司匹林的三联抗栓治疗,加用阿司匹林可能为多余的[13]。2015年欧洲心脏病学会对于非ST段抬高型ACS合并非瓣膜性心房颤动行PCI患者低中危出血风险(HAS-BLED 0~2分)推荐三联抗栓6个月后改为双联抗栓,对于高危出血风险(HAS-BLED ≥3分)第一个月推荐OAC+阿司匹林+氯吡格雷或OAC+氯吡格雷[14]。一项关于PCI术后心房颤动患者的随机对照研究显示,利伐沙班较华法林显著减少出血事件且疗效相当[15]。本研究结果显示,术后90 d随访,利伐沙班组与华法林组不良事件发生率比较差异无统计学意义,说明利伐沙班或华法林联合阿司匹林、氯吡格雷近期临床疗效相当。利伐沙班组较华法林组出血发生率低,说明利伐沙班安全性要高于华法林,这与国外大型研究PIONEER房颤合并PCI试验结果大体一致。利伐沙班组较华法林组平均住院总时间少,考虑原因为华法林起效较慢,需至少联用依诺肝素3 d才能逐步起到抗凝效果,且需监测INR,根据INR调整华法林剂量,而利伐沙班起效快,无需联用依诺肝素,术后如无并发症等情况,隔日即可出院,减少患者住院时间。
综上所述,利伐沙班用于心房颤动合并ACS行PCI患者与华法林比较临床疗效相当,可降低出血事件发生率,减少住院时间。对于依从性较差,不愿频繁验血的患者,利伐沙班联合抗血小板治疗不失为替代华法林联合抗血小板的一种选择。两组样本数量较小,且随访时间较短,对于利伐沙班联合双联抗血小板用于心房颤动合并PCI术后抗栓的有效性、安全性及维持时间仍需进一步研究。
参考文献:
[1] Rubboli A, Colletta M, Herzfeld J, et al. Periprocedural and medium-term antithrombotic strategies in patients with an indication for long-term anticoagulation undergoing coronary angiography and intervention[J].Coron Artery Dis, 2007,18(3):193-199.
[2] Wang TY, Robinson LA, Ou FS, et al. Discharge antithrombotic strategies among patients with acute coronary syndrome previously on warfarin anticoagulation: physician practice in the CRUSADE registry[J]. Am Heart J, 2008,155(2):361-368.
[3] Kirchhof P, Benussi S, Kotecha D, et al. 2016 ESC guidelines for the management of atrial fibrillation developed in collaboration with EACTS [J]. Rev Esp Cardiol (Engl Ed), 2017,70(1):50.
[4] Patel MR, Mahaffey KW, Garg J, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation[J]. N Engl J Med, 2011,365(10):883-891.
[5] Fukuda S, Watanabe H, Shimada K, et al. Left atrial thrombus and prognosis after anticoagulation therapy in patients with atrial fibrillation[J]. J Cardiol, 2011,58(3):266-277.
[6] Camm AJ, Kirchhof P, Lip GY, et al. Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology(ESC) [J]. Europace, 2010,12(10):1360-1420.
[7] Hart RG, Benavente O, McBride R, et al. Antithrombotic therapy to prevent stroke in patients with atrial fibrillation: a meta-analysis[J]. Ann Intern Med, 1999,131(7):492-501.
[8] Antoniou S. Rivaroxaban for the treatment and prevention of thromboembolic disease[J]. J Pharm Pharmacol, 2015,67(8):1119-1132.
[9] Imberti D, Benedetti R. Practical management of rivaroxaban for the treatment of venous thromboembolism[J]. Clin Appl Thromb Hemost, 2015,21(4):309-318.
[10] 张萍,张虹.利伐沙班在房颤患者抗凝治疗中的应用研究进展[J].山东医药, 2016,56(48):109-112.
[11] ROCKET AF Study Investigators. Rivaroxaban-once daily, oral, direct factor Xa inhibition compared with vitamin K antagonism for prevention of stroke and Embolism Trial in Atrial Fibrillation:rationale and design of the ROCKET AF study[J]. Am Heart J, 2010,159(3):340-347.
[12] Lamberts M, Olesen JB, Ruwald MH, et al. Bleeding after initiation of multiple antithrombotic drugs, including triple therapy, in atrial fibrillation patients following myocardial infarction and coronary intervention: a nationwide cohort study[J]. Circulation, 2012,126(10):1185-1193.
[13] Dewilde W, Berg JT. Design and rationale of the WOEST trial: What is the Optimal antiplatElet and anticoagulant therapy in patients with oral anticoagulation and coronary StenTing (WOEST)[J]. Am Heart J, 2009,158(5):713-718.
[14] Roffi M, Patrono C, Collet JP, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC)[J]. Eur Heart J, 2016,37(3):267-315.
[15] Gibson CM, Mehran R, Bode C, et al. An open-label, randomized, controlled, multicenter study exploring two treatment strategies of rivaroxaban and a doseadjusted oral vitamin K antagonist treatment strategy in subjects with atrial fibrillation who undergo percutaneous coronary intervention (PIONEER AF-PCI)[J]. Am Heart J, 2015,169(4):472-478.
