双侧小阴唇海绵状淋巴管畸形一例
2018-03-15殷董高建武杨励杨帆
殷董 高建武 杨励 杨帆
710068西安,陕西省人民医院皮肤科
一、病历资料
患者女,17岁,因双侧小阴唇出现无痛性肿物5年于2016年7月15日至陕西省人民医院皮肤科就诊。2011年患者无明显诱因双侧小阴唇出现缓慢增大的皮下肿物。2013年于外院行性激素、B超及染色体核型分析等检查未见异常,诊断不明。近2年肿物明显增大,行走时因摩擦稍感不适。既往体健,局部无外伤史、手术史及感染史。13岁初潮,月经正常,未婚。家族中无类似病史。体检:双侧小阴唇可见肾形皮下肿物,左侧5 cm×4 cm×2 cm,右侧5.5 cm×3 cm×2 cm,质地较软,表面皮肤正常,边界不清,无压痛及波动感,无红肿及破溃(图1A),小阴唇分界不清(图1B)。实验室检查:血尿粪常规、肝肾功能、电解质、甲状腺功能、性激素及免疫球蛋白检测均在正常范围内;抗核抗体阴性;梅毒快速血浆反应素环状卡片试验和梅毒螺旋体明胶凝集试验阴性,HIV抗体阴性。B超及核磁共振成像(MRI)检查:子宫、双侧卵巢及其他盆腔器官未见异常。组织病理:手术切除肿物,切面实性、黄白色,其内见米粒大小散在囊腔,充满无色清亮液体(图2);肿物表皮大致正常,真皮全层弥漫性分布大量管腔大小不一的扩张淋巴管,管腔体积均<2 cm3,管腔内衬单层扁平上皮,淋巴管内皮细胞无异形性,内含淋巴液及少量淋巴细胞,腔之间为较厚的纤维性间隔(图3)。免疫组化:淋巴管内皮细胞D2⁃40、CD31阳性,CD34阴性。间质成纤维细胞孕激素受体阳性,雌激素受体阴性。诊断:双侧小阴唇海绵状淋巴管畸形。治疗:手术切除双侧小阴唇肿物,修复小阴唇形态。随访6个月未见复发。

图1 患者小阴唇肿物外观 1A:外阴两个肾形肿物,左侧5 cm×4 cm×2 cm,右侧5.5 cm×3 cm×2 cm;1B:将肿物向外侧分开,可见肿瘤起源于双侧小阴唇
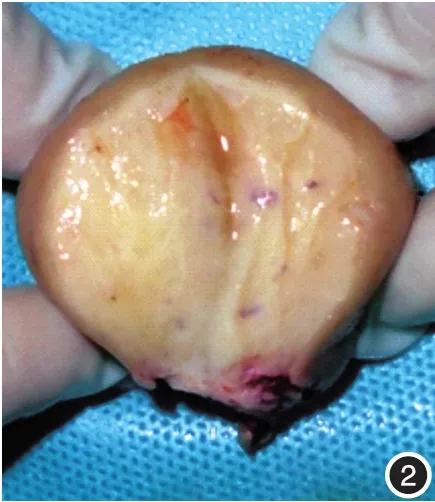
图2 肿物切面实性、黄白色,其内见米粒大小散在囊腔,充满无色清亮液体
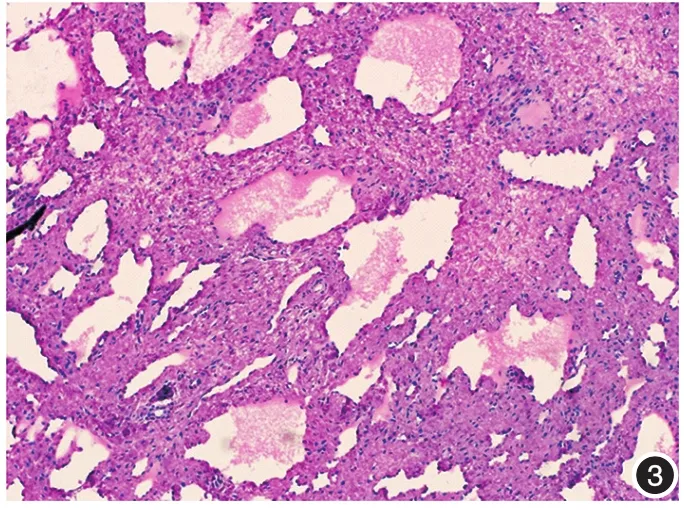
图3 肿物组织病理 真皮全层弥漫性分布大量管腔大小不一的扩张淋巴管,管腔内衬单层扁平上皮,淋巴管内皮细胞无异形性,内含淋巴液及少量淋巴细胞,腔之间为较厚的纤维性间隔(HE×100)
二、讨论
淋巴管畸形是一种先天性脉管畸形疾病。发生于外阴的海绵状淋巴管畸形(CLM)非常罕见,本例为国内首报,经陕西省科学技术情报研究院科技查新,结论:相关文献未见述及双侧小阴唇海绵状淋巴管畸形的报道。我们总结以往9例[1⁃8]和本例患者的临床特征发现,外阴CLM好发于青春期女性,10例患者中7例初发于月经初潮前后,治疗的中位年龄是19岁(15~31岁)。8例发病部位为单侧大阴唇,4例位于右侧[1⁃4],4例于左侧[5⁃7],双侧小阴唇受累仅2例,文献报道1例[8],另1例为本例患者。临床表现为外阴逐渐增大的无痛性肿物,质软可压缩,受侵犯的阴唇呈弥漫状肥厚,分界不清,向下可扩展到会阴,向上可伸展到阴道,肿瘤被覆的上皮正常。肿物组织病理可见真皮及皮下组织内呈囊性扩张的形态不规则及大小各异的淋巴管,其内壁为内皮细胞衬覆,无内皮细胞数量增加及形态变化,腔内空虚或有淋巴液及淋巴细胞,管壁有时还有平滑肌,有丰富的结缔组织间质。
外阴CLM的确切病因仍不清楚,可能源于胚胎早期淋巴管发育不全或错构,导致淋巴液引流梗阻,管腔异常扩张,致命淋巴管肿瘤样增大。推测可能与性激素(主要是雌激素和孕激素)水平有关[7⁃8]。我们的免疫组化结果显示,间质成纤维细胞孕激素受体阳性而雌激素受体阴性。观察CLM患者妊娠期的临床过程可能有助于验证这种假说,但遗憾的是目前还没有妊娠期发病的病例报道。与其他部位CLM相比,外阴CLM增生更为明显,可能与这个部位结缔组织较为致密限制了淋巴管的扩张有关。由于外阴CLM相对较为实性,临床多表现为巨大肿物,结合超声、诊断性穿刺、CT、MRI及组织病理多可确诊。本病主要应与下列软组织肿瘤相鉴别:局限性淋巴管瘤、皮肤纤维瘤、平滑肌瘤、脂肪瘤、软纤维瘤、青春期前型外阴纤维瘤、外阴部异位乳腺纤维腺瘤、外阴细胞性血管纤维瘤等。
目前淋巴管畸形的治疗方法主要有手术切除、激光治疗、硬化剂注射等。外阴CLM的治疗,以手术切除为主。具体术式取决于皮损类型、大小及解剖部位,如本例患者为无蒂型CLM,肿瘤边界不清且无包膜,手术切除较为困难;而有蒂型CLM相对简单和容易。这两型CLM预后都较为理想,目前没有复发的报道。
[1]Krebs HB,Schneider V,Radford WL.Congenital dysplastic angiopathy(Klippel⁃Trenaunay ⁃Weber syndrome)with vulvar involvement.A case report[J].J Reprod Med,1984,29(3):215 ⁃218.
[2]Brown JV,Stenchever MA.Cavernous lymphangioma of the vulva[J].Obstet Gynecol,1989,73(5 Pt 2):877⁃879.
[3]Gupta SC,Misra V,Gupta AK.Cavernous lymphangioma in the vulva [J]. Trop Doct, 1998,28 (1):52. doi: 10.1177/004947559802800115.
[4]Forsnes EV.Cavernous lymphangioma of the vulva.A case report[J].J Reprod Med,2002,47(12):1041⁃1043.
[5]Bagga R,Dhaliwal LK,Gupta I,et al.Pedunculated cavernous lymphangioma of the vulva[J].Acta Obstet Gynecol Scand,2004,83(11):1095⁃1096.doi:10.1111/j.0001⁃6349.2004.0122d.x.
[6]Noël JC,Fernandez⁃Aguilar S,Anaf V.Cavernous lymphangioma of the vulva[J].Acta Obstet Gynecol Scand,2007,86(3):378⁃379.doi:10.1080/00016340600608659.
[7]Yoon KR,Mo AJ,Park SH,et al.Carvenous lymphangioma of the vulva[J].Obstet Gynecol Sci,2015,58(1):77 ⁃79.doi:10.5468/ogs.2015.58.1.77.
[8]Watanabe T,Matsubara S,Yamaguchi T,et al.Cavernous lymphangiomasinvolving bilaterallabia minora [J].Obstet Gynecol,2010,116 Suppl2:510⁃512.doi:10.1097/AOG.0b013e3181da0266.
