妊娠期糖尿病孕妇不同血糖指标异常与妊娠结局的相关性分析
2018-03-10张丽英
张丽英

[摘要] 目的 探究妊娠期糖尿病孕妇其妊娠结局和血糖指标不同异常情况之间的关系。 方法 选取2017年6月—2018年6月该院收治的妊娠期糖尿病患者80例,同时选取同时期在该院进行检查的健康孕妇80名,比较不同孕妇的妊娠结局并探究其和血糖指标异常情况之间的相关性。 结果 血糖情况不同的患者妊娠结局存在较大差异,空腹血糖及餐后1 h血糖异常的患者胎膜早破、早产、胎儿窘迫、胎儿过大的发生率显著高于其他患者和正常孕妇(χ2=22.67、27.57、15.14、15.44,P=0.000 0、0.000 0、0.001 7、0.001 5);通过logistic多因素分析发现,血糖情况是影响孕妇妊娠结局的重要因素(P<0.05);血糖指标存在异常的孕妇其出现产后感染、妊娠期高血压等并发症的发生率为21.25%,显著高于血糖水平正常的孕妇(χ2=13.44,P=0.000 2);血糖指标存在异常的孕妇在早产率、剖宫产率和大于胎龄儿分娩率方面均显著高于血糖指标正常的孕妇(χ2=26.41、6.60、11.76,P=0.000 0、0.010 2、0.000 6)。结论 血糖指标异常时导致孕妇出现非正常妊娠结局的重要影响因素,对于妊娠期糖尿病患者医务人员应给予高度的重视,对其血糖水平进行控制以尽量改善妊娠结局。
[关键词] 妊娠结局;妊娠期糖尿病;血糖指标异常;相关性
[中图分类号] R587.1 [文献标识码] A [文章编号] 1672-4062(2018)12(b)-0043-03
妊娠期糖尿病一般在患者妊娠中晚期发作,不仅是导致妊娠期高血压的危险因素,还可能会导致巨大儿、早产、胎儿窘迫等妊娠结局的出现,对孕产妇和新生儿的生存质量均产生严重影响[1]。对妊娠期糖尿病患者及时进行积极有效的治疗对于妊娠结局的改善具有重要意义。为探究妊娠期糖尿病孕妇其妊娠结局和血糖指标不同异常情况之间的关系,该文对2017年6月—2018年6月该院收治的妊娠期糖尿病患者80例和同期在该院进行健康检查的80名正常孕妇进行了研究,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的妊娠期糖尿病患者80例,纳入标准:符合妊娠期糖尿病相关诊断标准;孕前未出现糖尿病症状且无慢性和急性病史;自愿签署知情同意书;孕周在28周以上。排除标准:精神异常或存在精神病既往史,不能或不愿配合该研究;心、肝、肾等重要脏器出现严重器质性病变;存在烧伤、创伤或其他外科疾病;心血管系统、血液系统出现异常;病历资料残缺、不完整。患者年龄为22~36岁,平均年龄为(27.63±2.46)岁;孕周29~41周;平均孕周为(34.15±2.11)周。同时选取同时期在该院进行检查的健康孕妇80名,年龄为21~35岁,平均年龄为(28.24±2.39)岁;孕周为38~42周,平均孕周为(39.69±1.05)周。患者的年龄等一般资料差异无统计学意义(P>0.05),且均知情同意该研究并经过该院伦理委员会批准。
1.2 方法
所有孕妇均在检查前3 d进行含有150 g糖类成分食物的摄取,并停止服用控制血糖水平的相关药物。在抽血前12 h禁止饮食,抽取孕妇肘静脉血对其空腹血糖水平进行检测。将75 g的葡萄糖(批准文号:国药准字H33021664)利用300 mL的温水进行溶化,在孕妇抽取静脉血5 min内进行饮用,分别在饮用后的1、2 h再次进行血糖值的检测。
1.3 观察指标
1.3.1 血糖正常值 空腹血糖值、餐后1 h和餐后2 h血糖值正常水平的上限分别为5.1 mmol/L、10.0 mmol/L和8.5 mmol/L。
1.3.2 并发症 比较不同孕妇出现胎膜早破、早产、胎儿窘迫、胎儿过大等妊娠结局和产后感染、妊娠期高血压等并发症的发生情况。
1.4 统计方法
数据统计应用SPSS 20.0统计学软件,计量资料应用(x±s)表示,通过t检验,计数应用(%)表示,通过χ2检验,P<0.05为差异有统计学意义。
2 结果
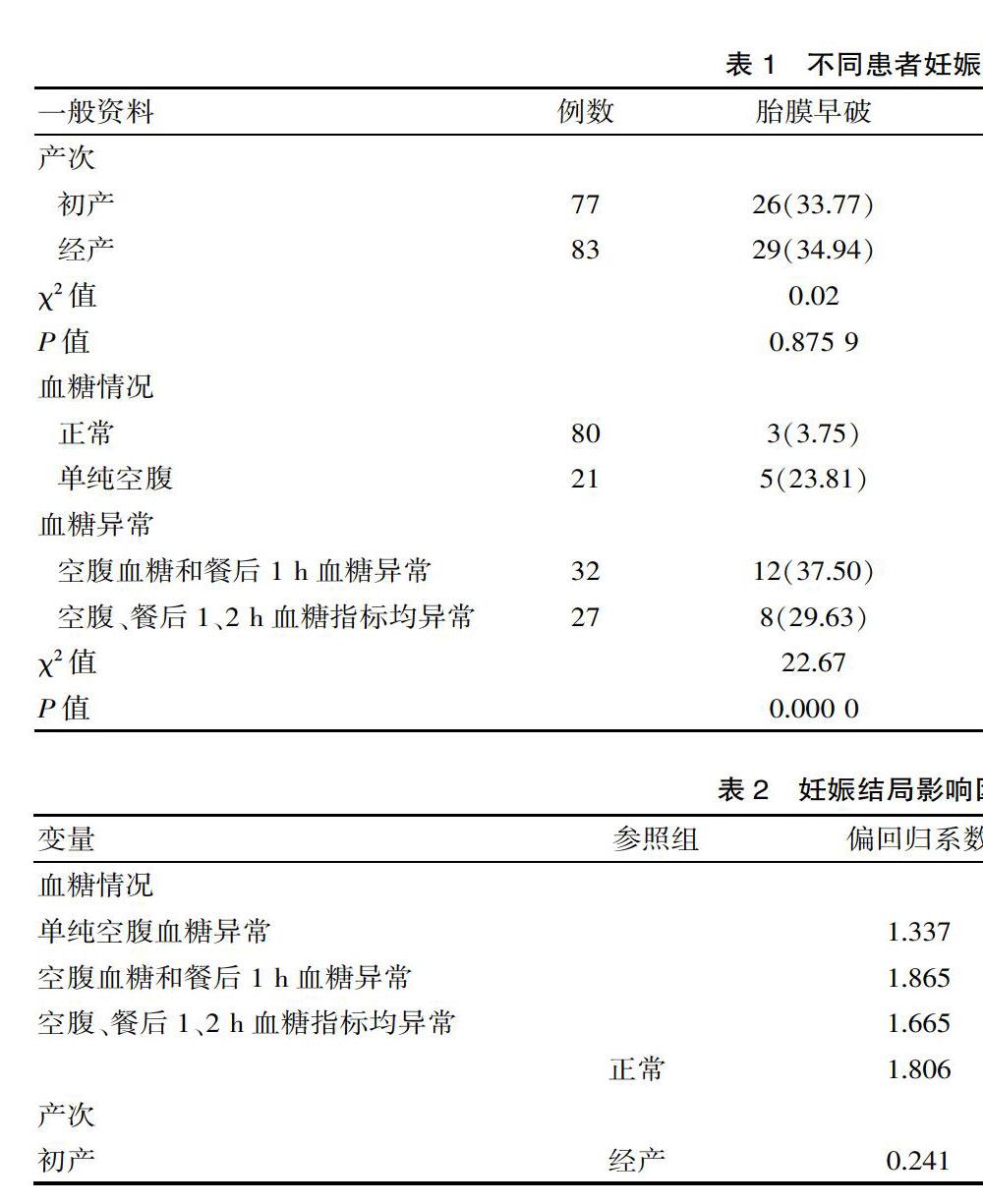
2.1 不同患者妊娠结局的比较
血糖情况不同的患者妊娠结局存在较大差异,空腹血糖及餐后1 h血糖异常的患者胎膜早破、早产、胎儿窘迫、胎儿过大的发生率显著高于其他患者和正常孕妇(χ2=22.67、27.57、15.14、15.44,P=0.000 0、0.000 0、0.001 7、0.001 5),见表1。
2.2 妊娠结局影响因素的logistic分析
通过logistic多因素分析发现,血糖情况是影响孕妇妊娠结局的重要因素(P<0.05),见表2。
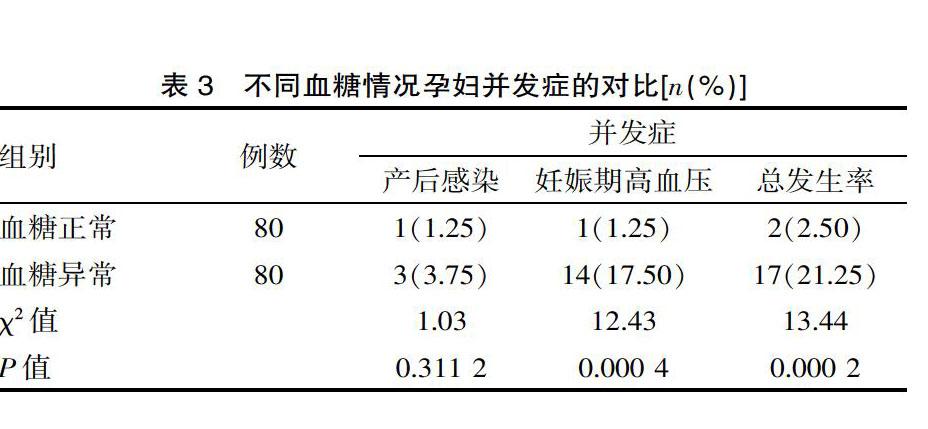
2.3 不同血糖情况孕妇并发症的对比
血糖指标存在异常的孕妇其出现产后感染、妊娠期高血压等并发症的发生率为21.50%,显著高于血糖水平正常的孕妇(χ2=13.44,P=0.0002),见表3。
2.4 不同血糖情況分娩结局的对比
血糖指标存在异常的孕妇在早产率、剖宫产率和大于胎龄儿分娩率方面均显著高于血糖指标正常的孕妇(χ2=26.41、6.60、11.76,P=0.000 0、0.010 2、0.000 6),见表4。
3 讨论
在妊娠早期、中期阶段,胎儿在母体中获取葡萄糖,但孕妇肾小球无法增加对糖的再吸收量,则可能会出现排糖量大量增加的情况,引起酮症酸中毒和低血糖等症状的出现[2]。在妊娠中期、晚期阶段,有的孕妇可能对胰岛素的感觉敏感性降低,影响胰岛素活性程度,导致其正常的代偿机制受损,引起血糖水平的增加,最终导致妊娠期糖尿病的出现。在妊娠期间第一次出现或第一次发现的葡萄糖耐受受损现象就是妊娠期糖尿病,是一种较为常见的产科疾病,对新生儿和孕妇的身体健康构成严重威胁。另外,在妊娠期出现糖尿病的孕妇及其新生儿也是日后可能出现2型糖尿病的主要人群。在我国经济水平和生活条件不断发展的过程中,饮食结构不断变化,再加上二胎政策的实行和妊娠期糖尿病诊断标准的变化都导致该疾病的发生率呈现出逐年增加的趋势。现阶段,对于妊娠期糖尿病的发病机制,相关学者认为主要是因为胰岛素抵抗作用或是胰岛素含量相对不足,但其作用的具体环节尚未得到明确的证实,所以在源头方面对其进行预防是十分困难的。据相关资料显示,年龄也是妊娠期糖尿病的一个重要影响因素,年龄越大孕妇越容易在妊娠期出现糖尿病。有学者的研究表明,在35岁以上的孕妇出现妊娠期糖尿病的概率是25~30岁孕妇的一倍左右,而40岁以上的孕妇则是20~30岁孕妇的二倍甚至更多。这可能是因为年龄越大,孕妇各种器官的功能减弱情况越严重,更容易出现超重、糖耐量降低等情况。
妊娠期是女性一生中一个具有特殊性的生理时期,在该时期孕妇体内的血容量会显著上升,血液出现稀释,以胰岛素含量不足为典型表现,另外在该时期各种激素还会产生变化对机体进行刺激,使孕妇出现妊娠期糖尿病的风险增加。妊娠期糖尿病对孕妇及胎儿都会产生严重的影响,与正常孕妇相比,血糖指标异常出现母婴并发症的可能性更大[3]。现阶段,对于妊娠期糖尿病患者血糖水平的控制较为困难,患者还可能会发生代谢性酸中毒的情况,在胎盘的作用下酮体可以传输到胎儿体内,引起胎儿宫内窘迫的出现。在高血糖的生长环境中,胎儿尿液排出量增加,在羊水量增多的情況下导致其压力增大,是胎儿早产、胎儿早破出现的重要原因[4]。另外,妊娠期高血压患者还有可能并发高胰岛素血症,这种疾病会对胎儿胰岛素的分泌和胰腺细胞的生长产生促进作用,有利于脂肪的合成同时又阻碍了脂肪的分解,因此还会导致胎儿过大的情况出现[5]。高胰岛素血症还会增加胎儿对氧气的需求量,而血糖水平较高的孕妇其血氧供应能力也会受到影响,宫内缺氧的情况十分容易出现。该研究结果显示,血糖指标异常的患者其出现胎膜早破、早产、胎儿窘迫、胎儿过大的发生率显著高于正常孕妇;且通过logistic多因素分析发现,血糖情况是影响孕妇妊娠结局的重要因素(P<0.05)。诸如早产、胎儿过大、胎儿窘迫、大于胎龄儿等妊娠结局均是由于妊娠期糖尿病引起的,这些不良妊娠结局与血糖指标的异常情况之间存在十分密切的联系,提示医护人员要对妊娠期糖尿病患者进行重点关注,对其血糖进行定期的测量并进行监管和控制,尽可能促进其妊娠结局的改善。
需要注意的是,该研究中空腹血糖、餐后1 h血糖两项指标异常的孕妇其妊娠结局比一项指标异常和3项指标异常的孕妇更差。分析其原因是3项血糖指标均异常的孕妇其自身和医院人员对血糖水平更加重视,早期可以获得较为及时有效的治疗和护理干预,因此妊娠结局得到一定改善。在孕周不断加长的过程中,孕妇出现高血糖、高血压的可能性也会相应增加,从而导致子痫前期发生率也随之增加。出现上述问题的原因在于糖尿病患者的微血管会出现病变,毛细血管出现管腔狭窄、基底膜变厚的改变,微血管大范围的病变则会引起上述疾病出现。该研究中,血糖指标存在异常的孕妇其出现产后感染、妊娠期高血压等并发症的发生率为21.25%,显著高于血糖水平正常的孕妇,差异有统计学意义(P<0.05)。
另外,该研究发现,血糖指标异常的孕妇其剖宫产率也明显高于血糖指标正常的孕妇。剖宫产手术后孕妇可能会出现肠黏连、出血、感染、肠梗阻等并发症,对于妊娠期糖尿病患者来说,剖宫产造成的手术创伤会进一步加重其糖代谢紊乱的情况,术后需要更长时间进行恢复,住院时间和相关费用都会增加。虽然妊娠期糖尿病并不是临床上进行剖宫产的手术指征,但是血糖异常且难以对其进行有效控制的情况下,胎儿较正常情况下偏大,易出现产程异常或难产,另外还会进一步增加妊娠期高血压、胎儿窘迫、胆汁淤积等并发症[6]。该研究中血糖指标异常的孕妇其剖宫产率为51.25%,而血糖指标正常的孕妇剖宫产率则为31.25%,所以对于妊娠期糖尿病孕妇要对其血糖水平进行严格的监管和控制,尽量减少剖宫产率及其带来的各种并发症。
综上所述,血糖指标异常时导致孕妇出现非正常妊娠结局的重要影响因素,对于妊娠期糖尿病患者医务人员应给予高度的重视,对其血糖水平进行控制以尽量改善妊娠结局。
[参考文献]
[1] 谢玲. 妊娠期糖尿病孕妇不同血糖指标异常与妊娠结局的相关性研究[J]. 中国当代医药, 2016, 23(21):26-28.
[2] 吴正红, 费何, 陈亚萍,等.OGTT试验三时点值与妊娠期糖尿病患者妊娠结局的分析[J].中国热带医学, 2016, 16(7):717-720.
[3] 鲁花丽, 于坚伟, 程雪芹.妊娠期糖尿病不同血糖水平孕妇的临床特点与妊娠结局分析[J].中国计划生育和妇产科, 2016, 8(5):12-15.
[4] 张晓, 周剑利, 邢军,等.妊娠期糖尿病75gOGTT不同时点血糖异常孕妇的临床特点与妊娠结局分析[J].现代妇产科进展, 2016, 25(4):265-268.
[5] 钟丽君, 王永周, 汪静. 糖化血红蛋白水平检测与妊娠期糖尿病孕妇妊娠结局相关性分析[J].标记免疫分析与临床, 2016, 23(1):68-70.
[6] Han Y, Zheng YL, Wu AM, et al. Effects of management in gestational diabetes mellitus with normal prepregnancy body mass index on pregnancy outcomes and placental ultrastructures: a prospective cohort study[J]. Endocrine, 2016, 54(3):1-9.
(收稿日期:2018-09-20)
