阴茎癌腹腔镜下腹股沟淋巴结清扫两种不同入路疗效比较
2018-02-18刘建民
李 栋 刘建民 杨 帅
阴茎癌是较常见的恶性肿瘤,严重威胁患者身体健康,如果疾病控制不佳,有可能出现淋巴结转移,进而引发更严重后果,而腹股沟和髂血管淋巴结是最常见转移部位,尤其前者直接影响患者预后。一些泌尿生殖道恶性肿瘤发生转移后,需要通过全身化疗加以控制,阴茎癌治疗则有所不同,淋巴结清扫是常见的有效方式。局部淋巴结切除复发率高,往往不作为首要选择[1]。腹股沟淋巴结清扫术临床较为多见,是阴茎癌患者治疗的重要方式,应用时间较长,虽然可以有效缓解患者病情,但也带来了一些并发症,如肺栓塞、长期淋巴水肿、局部感染等,治疗受到一定限制。为解决上述问题,腹腔镜腹股沟淋巴结清扫术逐渐应用于临床,既可以达到肿瘤治疗的效果,还可以减少术后常见并发症[2]。该手术存在不同入路,下腹部皮下与下肢皮下通路最为多见,本研究对两种入路效果进行对比,以期寻找最佳方法,现报道如下。
1 材料与方法
1.1 临床资料 收集我院2015年6月~2018年6月23例接受腹腔镜下腹股沟淋巴结清扫术的阴茎癌患者临床资料,全部接受腹腔镜下腹股沟淋巴结清扫术。纳入及排除标准:①术前患者均行胸部X 片、腹部超声或CT 等检查以排除远处转移灶;②术前均行病灶活检确诊为鳞状细胞癌;③术前均行下肢深静脉通畅实验证实深静脉通畅[3]。按手术方式的不同将患者分为I 组(下腹部皮下通路组)和Ⅱ组(下肢皮下通路组)。I 组 13例,年龄44~71 岁,平均58.8 岁,体质指数19.1~42.8kg/m2,平均32.3kg/m2,病程(15.5±5)个月;该组患者分别接受了阴茎全切及部分切除,其中前者共7例,占53.8%;后者共6例,占46.2%。病理分级:G1 5例,占38.5%;G2 8例,占61.5%。依 据2009年UICC TNM 分期[4]原发肿瘤:T1 7例,占53.8%;T2 6例,占46.2%。所有患者接受腹股沟淋巴结清扫术。Ⅱ组10例,年龄36~76 岁,平均57.6 岁,体质指数19.6~42.2kg/m2,平均31.2kg/m2,病程 (16.8±5)个月;该组患者分别接受了阴茎全切及部分切除,其中前者共7例,占70.0%;后者共3例,占30.0%。病理分级:G1 6例,占60.0%;G2 4例,占40.0%。原发肿瘤:T1 6例,占60.0%;T2 4例,占40.0%。两组患者一般资料及病情状况对比无统计学差异(P>0.05)。
1.2 治疗方法 I 组:患者仰卧位,下肢分离45 度,首先在股三角下方2cm 处切开1cm 切口,在瘢痕筋膜上方用食指钝性分离,建立皮下间隙。然后将10mm 套筒插入切口并填充二氧化碳(CO2)。人工气腹过程中要注意监测皮下空间压力,使其保持在12mmHg。在观察镜的引导下,分别在股骨三角内侧5cm 处制作一皮肤切口并置入相应的套管,用超声刀分离Scarpa's 筋膜表面,不断扩大,到达皮下间隙,再到腹股沟韧带,穿过此处组织,最后抵达腹壁浅筋膜。此时可见到浅表淋巴结位于阔筋膜上方,将其清除干净,并清扫周围脂肪组织,充分暴露局部,可见大隐静脉,并把远端扎紧,再于腹股沟韧带中、内1/3 交界的下方约一横指处游离出卵圆窝,切开股管,分离出股静脉及股动脉,于大隐静脉汇入股静脉处将其结扎并切断,取出浅组淋巴结。沿股动脉和股静脉分离深静脉淋巴结和脂肪,在中切口处放置橡胶引流管,缝合切口,压迫绷带。
Ⅱ组:术前对仰卧位患者进行3 种穿刺针置入和股三角解剖标志物标记,所有切口均在股三角尖下方。寻找腹股沟韧带位置,由切口向这一方向放置套管针,所用规格为10mm,使其固定于皮下空间。调整CO2灌注压,维持相对稳定压力,要求为12~14mmHg。应用腹腔镜逆行性向头侧钝性扩充皮下间隙,然后在腹腔镜观察下,放入两个5mm Trocar 于皮下间隙中,并且调整至合适的位置。寻找股三角顶点,以此为中心置于两侧,与顶点距离约5cm。减少CO2的冲入,使气压保持在 8~10mmHg,在阔筋膜前根据缝匠肌内侧缘和长收肌外缘术前标记的投影线对局部淋巴结及脂肪组织进行分离,这一过程需要使用超声刀,从头部开始进行,形成皮下工作空间。寻找股三角尖端,从此处进行分离,同样使用超声刀,使淋巴组织及脂肪组织游离出来,脱离股三角周边至卵圆窝中心,继续清扫淋巴结。在此过程中注意处理周边血管。局部淋巴组织完全切断,大隐静脉保留。对切除的淋巴组织进行穿刺取样,深度为10mm,样本行常规病理检查。同时还需要进行腹股沟深层淋巴结清扫,手术处理需沿股动脉进行,这一过程同样使用超声刀,由头侧向下。寻找到阔筋膜,将其划开,上提,超过卵圆窝;寻找到后侧腔隙,对其进行分解,取出所要处理的局部深层淋巴结,并将样本送常规病理检查。将橡胶引流管置入大腿内侧孔,缝合切口,用加压绷带去除皮下死腔。
1.3 术后处理 ①指导患者24h 内不能进行任何活动,并进行对症治疗,如抗感染、抗凝等。②同时登记两侧腹股沟引流液量及液体颜色,观察并记录术后并发症。
1.4 观察指标 连续性变量:平均手术时间、平均出血量、淋巴结清扫数量、引流管放置时间、术后引流量、术后平均住院时间;二分类变量:术中及术后并发症。
1.5 统计学方法 应用SPSS 20.0 软件进行统计分析,连续变量以均数±标准差表示,采用t 检验;非连续变量资料进行卡方检验;以P<0.05 为差异具有统计学意义。
2 结果
2.1 手术时间、出血量、术后住院时间、淋巴结清扫数量、引流管留置时间、术后引流量比较 两组患者手术皆成功,双侧腹股沟淋巴结清扫较为彻底。两组间淋巴结清扫个数(P=0.42)、平均住院时间(P=0.42)均无统计学差异(P>0.05)。两组间手术时间(P=0.03)、术中出血量(P=0.01)、引流管留置时间(P=0.00)、术后引流量(P=0.00)均有统计学差异(P<0.05)。见表1。
2.2 术中及术后并发症发生情况 I 组(下腹部皮下通路组)单侧大隐静脉损伤1例,腹股沟淋巴囊肿2例,术后治愈。Ⅱ组(下肢皮下通路组)淋巴渗漏患者1例,加压敷料后经对症治疗自行恢复。随访(15±5)个月,未见复发。两组并发症发生率比较,差异无统计学意义(P>0.05)。
表1 患者术中及术后情况比较(±s)
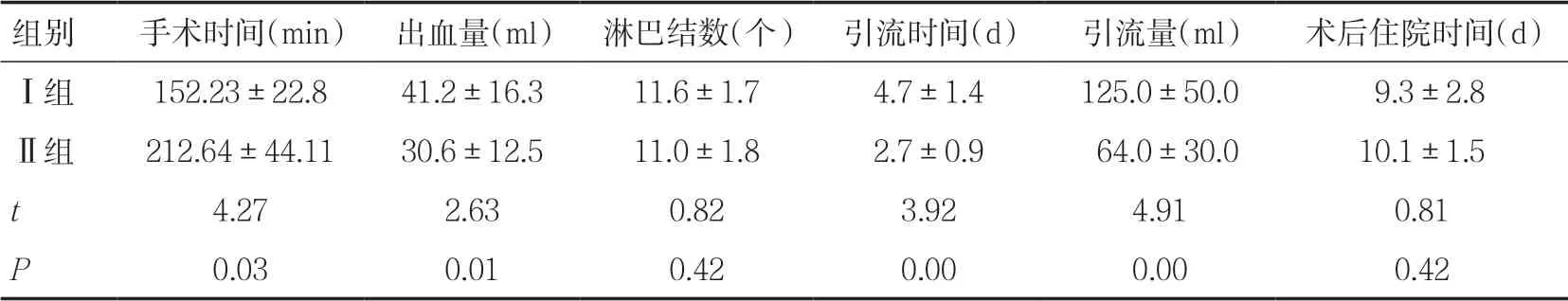
表1 患者术中及术后情况比较(±s)
组别 + 手术时间(min) 出血量(ml) 淋巴结数(个) 引流时间(d) + 引流量(ml) + 术后住院时间(d)Ⅰ组 152.23±22.8 41.2±16.3 11.6±1.7 4.7±1.4 125.0±50.0 + 9.3±2.8Ⅱ组 212.64±44.11 30.6±12.5 11.0±1.8 2.7±0.9 + 64.0±30.0 10.1±1.5 t + 4.27 2.63 0.82 3.92 4.91 0.81 P 0.03 0.01 0.42 0.00 0.00 0.42
3 讨论
阴茎癌是男性泌尿生殖系统的一种恶性肿瘤,临床上较为多见,发病率高,预后不佳,严重威胁患者健康和生命安全,一直是临床工作者的关注重点。由于延迟或不明确的诊断会产生严重后果,医生应该对患有阴茎病变的患者警惕阴茎癌的可能,特别是在年轻或中年的患者中,阴茎癌的表现并不常见。早期发现和治疗阴茎癌可以预防器官功能障碍、器官丧失甚至死亡。阴茎癌主要是鳞状细胞癌[5],因为阴茎的淋巴系统通过阴茎基部形成一个环形通道通往腹股沟浅表淋巴结,进而与深部淋巴结相沟通,肿瘤细胞可以通过这一路径向深部淋巴结转移,因此成为淋巴结转移的主要部位。一旦出现腹股沟淋巴结转移,预示患者预后可能不佳,因此成为临床的一项重要指标,如果能对此进行有效控制,减少转移程度,对患者意义重大。然而,对于评估和管理阴茎鳞状细胞癌至关重要的是明确评估腹股沟淋巴结是否可能累及,这主要通过体格检查完成,难以进行影像学评估[6]。在可行的情况下,对腹股沟累及区域淋巴结的标准治疗是手术切除[7]。鉴于此,腹股沟淋巴结清扫成为该疾病治疗的重要方法,一直发挥着不可替代的作用[8]。对阴茎癌的研究结果显示,局部淋巴结转移对预后影响较大,甚至超过疾病本身[9]。大多数泌尿道肿瘤有局部淋巴结转移时则提示预后不良,然而阴茎鳞状细胞癌(PSCC)可以通过手术治疗,尽管有腹股沟淋巴结转移存在[10]。多数肿瘤出现局部淋巴结转移时,提示病情进一步进展,有可能出现更严重后果,阴茎癌则与此不同,虽然与预后密切相关,但可以通过淋巴结清扫而缓解病情。
腹腔镜技术近些年发展速度较快,被广泛应用于临床,积累了丰富经验,关于这方面的探索不断增多,并且已经应用于腹股沟淋巴结清扫术中。Bishoff[11]总结了以往的经验,利用腹腔镜完成清扫手术,既可以达到理想效果,又突破了原有局限。随后更多学者投入到这项研究当中,其中不乏腹腔镜手术与传统手术之间的对比,结果发现微创手术可以降低感染率,减少术中及术后并发症,具有较高推广价值。将腹腔镜应用于阴茎癌患者手术当中,可以使腹股沟淋巴结清扫术获得更好效果,目前主要包括两种不同路径,即下腹部与下肢皮下通路。下肢皮下通路术式主要用于外阴癌及阴道癌治疗[12]。其后泌尿外科的学者相继报道了下肢皮下通路术式用于阴茎癌及睾丸癌的治疗[13~17]。两种术式各有特点,操作上有所不同,优劣势存在差异。采用下肢皮下入路建立下肢手术孔,每侧设有三个操作孔,手术路径短,皮下工作空间相对较小,易于建立,创面小,术中出血量较少,术后创面渗出和引流少,腹股沟淋巴结暴露充分,操作难度较小,清扫效果较佳。但该术式Trocar 穿刺点比下腹部通路方式多,每侧至少3 个,而且术中需要改变手术体位,对后续的手术操作十分不便。下腹皮下通路则不存在上述问题,可以通过一条途径进行操作,相对更加便捷。由于具有上述优势,可以有效清除腹股沟深浅淋巴结,同时也可以用于局部手术,更容易被接受。虽然可以获得较好效果,但应用中同样也会存在一定问题,如将腹腔镜插入到手术区域当中,需要经较强的皮下隧道完成,增加了手术难度,如果操作不熟练有可能导致腹直肌损伤,加上创面较大,股深淋巴结不易暴露,尤其是去除Klebsiella 淋巴结,比下肢皮下入路更困难[18]。因此,这两种手术在阴茎癌的治疗中各有利弊,临床上可以根据患者的具体情况采用不同的手术方式。
无论是选择下腹部皮下通路还是下肢皮下通路术式,手术者都应注意手术难度相对较大,术者应具有娴熟的腹腔镜技术且需熟知腹股沟区解剖结构,同时腔镜手术时手术空间有限,暴露困难,这时术者可将腔镜左右活动,目的是将皮下组织分离,以扩大皮下工作腔范围,此时直视下置入Trocar,然后左手持分离钳、右手持超声刀紧贴在真皮下分离皮下组织,将手术视野进一步扩大,直至形成较大手术空间。清扫腹股沟深部淋巴结时,在解剖结构上一定要暴露隐静脉裂口,显示大隐静脉。术中若大隐静脉受损可致血液循环受阻,可能引起术后下肢淋巴水肿[19]。而清扫腹股沟浅淋巴结时尽量不要破坏皮肤及损伤大隐静脉[20]。有报道保留大隐静脉可以明显减少术后并发症[21]。手术结束后需在股三角最低点放置引流管并接负压吸引,以充分引流,减少术后腹股沟区淋巴囊肿和皮下感染的发生。尽管目前文献报道腹腔镜下腹股沟淋巴结清扫是可行的,能够达到与开放手术相同的效果,但文献报道的病例少,且缺乏长期随访,长期疗效有待进一步研究。
