经皮穿刺抽液置管引流在重症急性胰腺炎治疗中的价值分析
2018-02-15刘少锋
汪 琪 刘少锋 韩 真
急性胰腺炎是一种常见的消化系统疾病,多数患者可自愈,为轻型急性胰腺炎[1]。但一部分患者病情严重,易导致胰腺假性囊肿、包裹性坏死、胰腺脓肿、急性坏死物积聚、急性液体积聚等局部并发症[2-4],病情严重,可能出现多脏器功能衰竭,临床将此类患者称为重症急性胰腺炎(Severe acute pancreatitis,SAP),其病情凶险,病死率高[5]。传统主要采用开放性手术进行治疗,但疗效不佳,随着微创技术在临床广泛应用,医学工作者逐渐关注B超引导下经皮穿刺抽液置管引流在SAP的应用价值[6-7]。本研究选取我院117例SAP患者为研究对象,探讨B超引导下经皮穿刺抽液置管引流诊治SAP的临床意义,现将结果报道如下。
资料与方法
一、一般资料
选取我院2015年8月至2017年8月117例SAP患者为研究对象,本研究经医院伦理委员会审查通过。将患者按照随机数字表法分为观察组与对照组,观察组58例,对照组59例。观察组男39例,女19例;年龄18~80岁,平均年龄(42.07 ± 8.62)岁;Ranson评分3~6分,平均(3.98 ± 0.69)分。对照组男41例,女18例;年龄20~78岁,平均年龄(41.65 ± 7.39)岁;Ranson评分3~6分,平均(4.07 ± 0.75)分。两组患者性别、年龄、Ranson评分等一般资料比较,差异均无统计学意义(P> 0.05),具有可比性。
二、 入选标准
1. 纳入标准 ① 符合《急性胰腺炎诊治指南(2014版)》[8]诊断标准;② 年龄18-80岁;③ 均能较好的配合治疗。④ 均知晓此次研究内容,且签署知情同意书。
2. 排除标准 ① 严重心、肝、肾功能障碍;② 血液系统、免疫系统疾病;③ 精神功能障碍。④ 治疗期间出现严重不良反应者。
三、方法
1. 常规治疗:两组患者入院后均给予抗感染、胃肠减压、解痉止痛、纠正水电解质紊乱及营养支持等常规治疗。两组均给予注射用醋酸奥曲肽(国药准字H20031207,成都天台山制药有限公司,规格:0.1 mg)治疗,0.3 mg注入50 mL生理盐水混合后微泵滴注,q12h持续泵入。同时注射用甲磺酸加贝酯(国药准字H20093471,江苏吴中医药集团有限公司苏州制药厂,规格:0.1 g)治疗,0.3 g注入500 mL葡萄糖注射液中混合后静脉滴注,1次/d。
2. 观察组:B超引导下经皮穿刺抽液置管引流术。行B超检查定位,避开大血管和胃肠道,选择合适穿刺点,用一次性使用引流导管(猪尾巴管引流导管组,邦特生物科技股份有限公司,国械注许20143660187)穿刺,穿刺至预定位置,将针芯拔除,送检,确定导丝位置,扫描后,明确引流管位置,对固定接引流袋进行缝合,若出现引流不畅,可适当调整引流管位置,引流畅通后再行缝合,连接引流袋,记录引流量。引流液送检,行细菌培养加药物敏感试验,抽出积液培养有细菌感染的9例,大肠杆菌为主,其中多种细菌感染的4例,无菌的31例。采用对革兰氏阴性菌敏感头孢类抗生素进行抗感染治疗2周,均治愈,未出现感染及脓肿。
3. 对照组:给予常规内科治疗,未予以B超引导下经皮穿刺抽液置管引流术,等待患者胰腺假性囊肿自行吸收。
四、观察指标
1. 记录两组患者死亡率、症状体征消失时间、禁食时间、住院时间、重症监护室治疗时间、住院费用及并发症发生率。
2. 比较两组实验室指标 分别在治疗前和治疗后采集空腹肘静脉血,采用双抗体夹心法检测肿瘤坏死因子-α(TNF-α)、白介素-6(IL-6)及白介素-8(IL-8),试剂盒均购自上海酶联生物科技有限公司,批号依次为ml077385、ml058097及ml028580,操作按说明书进行。并记录血淀粉酶、尿胰蛋白酶及血脂肪酶恢复时间。血淀粉酶、胰蛋白酶及血脂肪酶均采用生化分析仪进行检测。
五、统计学方法

结 果
一、 两组死亡率比较
观察组无死亡,对照组1例因多器官功能衰竭,抢救无效死亡。两组死亡率比较无统计学意义(校正χ2= 0.319,P= 0.504)。
二、两组术后康复指标及住院费用比较
排除对照组1例死亡病例,观察组症状体征消失时间、禁食时间、住院时间、重症监护室治疗时间短于对照组,住院费用低于对照组,差异均有统计学意义(P< 0.05)。见表1。
三、 两组并发症发生率比较
8例假性囊肿,经2周抗生素治疗,均治愈,无遗留囊肿。5例新发单脏器功能障碍,1例多脏器功能障碍患者,先给予3~7 d抗生素治疗,后清除感染灶及坏死组织,再进行必要的营养和代谢支持,抢救成功。观察组总并发症发生率低于对照组,差异有统计学意义(P< 0.05)。见表2。
四、 两组炎性因子水平比较
治疗后观察组IL-6、IL-8及TNF-α均显著低于对照组和治疗前,差异均有统计学意义(P< 0.05)。见表3。
五、 两组血淀粉酶、胰蛋白酶及血脂肪酶恢复时间比较 观察组血淀粉酶恢复时间、尿胰蛋白酶恢复时间及血脂肪酶恢复时间较对照组均显著缩短,差异均有统计学意义(P < 0.05)。见表4。

表1 两组术后康复指标、住院费用比较± s)

表2 两组并发症发生率比较[例(%)]
注:*与对照组比较χ2=5.583,P=0.018
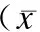
表3 两组炎性因子水平比较± s,pg/mL)
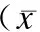
表4 两组血淀粉酶、胰蛋白酶及血脂肪酶恢复时间比较± s,d)
讨 论
SAP是临床上常见的危急重症,该病并发症多、病情凶险、治疗时间长,预后差[9-11],且病死率高达10%~25%[12-13]。目前,临床主要采用开放性手术治疗SAP,通过手术引流积液,减压腹腔达到治疗目的,但开放性手术存在手术应激反应,且易加重腹腔及腹膜后出血[14-15]。故临床致力于采用微创手段减轻疾病创伤,减少并发症,降低病死率[16]。B超引导下经皮穿刺抽液置管引流不仅可达到良好的引流效果,还有助于减轻损伤,具有良好的卫生经济学效应,已成为治疗SAP的新趋势。
本研究主要探讨了B超引导下经皮穿刺抽液置管引流诊治SAP的临床意义。观察组总并发症发生率低于对照组,与常规开放性手术比较,B超引导下经皮穿刺抽液置管引流术是一种微创手术,创伤小,操作简便,且B超定位准确,能随时对针尖位置进行监测,有效清除患者腹内毒素、细菌、血管活性物质或渗液,缓解全身炎性反应综合征,减小对机体的损伤,降低术后并发症发生率[17-18]。IL-6、IL-8及TNF-α是与急性重症胰腺炎病理进展密切相关的炎性因子,IL-6在胰腺炎早期即出现高表达,且可诱导粘附因子损伤肝功能,IL-8则是介导胰腺炎浸润并向胰外器官扩展的炎症因子,既往报道证实IL-8与胰腺炎浸润深度具有良好的一致性[19]。TNF-α是重症胰腺炎的启动因子,且可与IL-6、IL-8发生协同作用,促进炎症发展[20]。本研究对比两组患者治疗前后IL-6、IL-8及TNF-α水平,结果显示治疗后观察组各炎性因子较对照组显著降低,这可能是B超引导穿刺减轻炎症,减少渗出,促进患者早期康复的原因。另外,随着穿刺引流的开展,使积液迅速减少,这有助于降低胰腺脓肿和腹腔感染风险,从而促进胰腺功能的恢复,使血淀粉酶、尿胰蛋白酶及血脂肪酶水平恢复正常,缩短患者康复时间。本研究结果也显示观察组患者症状体征消失时间和住院时间较对照组显著缩短,提示B超引导下经皮穿刺抽液置管引流较常规内科治疗效果更好,有助于缩短康复病程。
有研究报道认为B超引导下经皮穿刺抽液置管引流术可抽液送检[21],本研究将引流液送检,进行细菌培养加药物敏感试验,分析积液中细菌种类,从而根据检验结果指导抗生素应用,有针对性的对炎症、脓性积液进行冲洗或灌洗,以减少术后并发症,提高治疗效果[22-24]。B超引导下经皮穿刺抽液置管引流术治疗效果较好,并发症少,从而可节约医疗资源,这也有助于促进患者康复,缩短治疗时间及住院时间,减轻患者经济负担。周祖邦等[25]研究B超引导下经皮穿刺置管引流治疗SAP结果显示,B超引导下经皮穿刺置管引流术简便、安全,治疗效果较好,与本研究结果相符。
综上,B超引导下经皮穿刺抽液置管引流治疗SAP安全有效,可为临床治疗提供一定的指导意义。
