广西登革热发病风险分析及其应对
2018-02-02郭泽强凌峰郭亮永梁长威屈志强罗密芳
郭泽强,凌峰,郭亮永,梁长威,屈志强,罗密芳
登革热疫情在我国由来已久,历史上曾出现过多次大流行,广西也先后于1980年和1986年经历了两次大流行,经过积极有效的防治措施,1987年后广西连续18年无病例报告[1],直至2006年再次出现输入性病例后,广西的登革热疫情开始死灰复燃,并于2014年发生了较大规模的暴发流行。以往对登革热的发病风险分析多是针对疾病发生的流行或者蚊媒密度的变化进行单一研究,缺乏全面性。为了探讨广西登革热复燃的原因,分析发病风险并做好应对,本研究对广西登革热的发病情况、蚊媒密度变化、人群易感性进行综合分析。
1 资料与方法
1.1 病例资料 从国家卫计委网站公布的年度疫情报告数据信息、中国疾病预防控制中心的年度重点传染病和病媒生物监测报告以及中国疾病预防控制信息系统中,收集2006—2015年10年来的登革热病例资料。
1.2 蚊媒监测 根据《全国登革热监测方案》中的方法和要求,2013—2015年在广西的北海合浦县、钦州市和防城港市利用布雷图指数(BI)、容器指数(CI)、房屋指数(HI)等指标监测伊蚊幼虫密度。BI=伊蚊幼虫或蛹阳性容器数/调查户数×100;CI=伊蚊幼虫或蛹阳性容器数/合计容器数×100;HI=伊蚊幼虫或蛹阳性户数/调查户数×100。在5~10月每月中旬选择天气晴朗的某一天于18:00—20:00入户和在房前屋后用电动捕蚊器进行人工捕蚊法监测伊蚊成蚊密度,每个捕蚊点捕捉时间为12 min,通过统计人工小时捕捉的伊蚊成蚊数来表示成蚊的密度。
1.3 抗体检测 根据《全国登革热监测方案》中的方法和要求,2013—2015年在每年登革热流行季节前(4月)和流行季节后(11月)分别在北海合浦县、钦州市和防城港市3个国家级监测点中随机选择1个社区后,分别随机采集100份健康人群的血清,采用酶联免疫吸附试验(ELISA)进行登革病毒IgG抗体的检测。ELISA检测所用仪器为SM600全自动酶标仪,所用试剂购于中山生物工程有限公司。检测设备、检测方法和检测结果均定期接受中国疾病预防控制中心的质量比对。
1.4 统计学方法 采用SPSS 16.0对资料进行整理和分析,计数资料组间比较用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 全国登革热发病情况 2006年以来,我国登革热疫情处于低流行期,2013年发病数开始明显上升,直至2014年出现多个省份的暴发流行。2006—2015年10年间,我国共报告登革热58 393例(图1),其中2014年报告病例数46 864例,占10年来发病总数的80.26%,病例主要分布在广东、广西、福建、云南等省份。10年来报告的病例数中,本土病例56 548例,占96.84%;境外输入病例1 845例,占3.16%。境外输入病例主要来自东南亚、非洲和南亚,其中1 572例从东南亚输入,占境外输入病例的85.20%。

Fig.1 The cases of dengue fever reported from 2006 to 2015 in China图1 2006—2015年我国登革热病例报告数
2.2 广西登革热发病情况 2006—2013年广西登革热患者以输入性病例为主,占总报告病例数的93.33%(42/45)。2014年出现本地疫情暴发流行,发病数急剧上升,占10年来总发病数的94.02%(849/903),见图2。10年来,除了南宁市、梧州市、贺州市、桂林市有当地病例外,其余地市均为输入性病例。广西输入性病例中,除了从广东输入17例外,其余53例均从东南亚国家输入,占输入病例的75.71%,其中从越南输入36例(67.92%),从柬埔寨输入7例(13.21%),从老挝和印尼分别输入3例(各占5.66%),从泰国、新加坡分别输入2例(各占3.77%)。
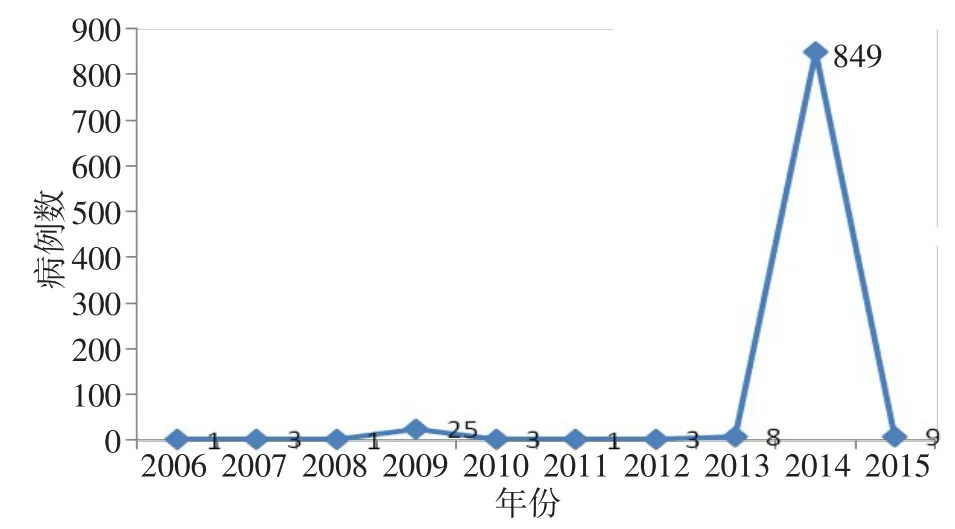
Fig.2 The cases of dengue fever reported from 2006 to 2015 in Guangxi,China图2 2006—2015年广西登革热病例报告数
2.2.1 时间分布 对广西2006—2015年10年间的登革热发病报告时间进行分析显示,每个月份均有病例报告,其中1月、3月、4月各2例,2月、7月各1例,5月3例,6月5例,8月4例,9月145例,10月642例,11月84例,12月12例。病例主要集中在 9~11月,占总病例数的 96.46%(871/903)。
2.2.2 地区分布 2006—2015年,除防城港外,广西其余地市均有病例报告,其中南宁市752例,梧州市67例,桂林市43例,贺州市12例,钦州市9例,贵港市、玉林市各5例,北海市3例,河池市和百色市各2例,柳州市、来宾市和崇左市各1例。病例主要集中在南宁市,占发病总数的83.37%,其次是梧州市占7.44%,桂林市占4.81%。
2.2.3 人群分布 病例最小年龄4个月,最大年龄82岁,中位年龄27.32岁,主要集中在20~40岁之间,占55.36%。男396例,女507例,性别比为1∶1.28。从职业上看,病例以商业服务人员为主,其次是家务及待业人员,分别占总病例数的27.80%和18.16%。10年间广西登革热病例的职业分布构成比见图3。

Fig.3 The ratio of dengue fever cases reported from 2006 to 2015 in Guangxi according to occupational distribution图3 2006—2015年10年间广西登革热病例的职业分布构成
2.2.4 登革热暴发疫情发生情况 根据国家卫计委颁布的《登革热疫情现场调查处置规范》:1个最长潜伏期(15 d)内,在人口相对集中的地点发生3例及以上登革热病例时就可以判定为暴发疫情。2006年以来,广西共发生登革热暴发疫情37起,累计病例761例。其中2009年1起为广西某高校与越南的交流生,共22例,所有病例均从越南输入;2014年36起,其中4起为输入性病例引起的局部暴发,另外32起为本地暴发疫情。37起暴发疫情中,发生在南宁市34起,共报告病例数740例;梧州市2起,共报告病例数16例;桂林市1起,报告病例数5例。37起暴发疫情中,1起发生在高校,共22例;1起发生在乡中学,共5例;1起发生在乡小学,共4例;34起发生在社区,共730例。
2.2.5 登革热从发病到确诊的时间间隔 10年间,广西登革热病例从发病到明确诊断0~70 d(中位时间间隔为6 d)。其中2006年和2008年分别报告1例病例,从发病到确诊时间间隔分别为11 d和12 d;2009 年 1~13 d(中位时间间隔为 5 d);2010 年 3~11 d(中位时间间隔为 7 d);2011 年 5~12 d(中位时间间隔为9 d);2012年5~70 d(中位时间间隔为14 d);2013 年 5~16 d(中位时间间隔为 8 d);2014 年0~24 d(中位时间间隔为 6 d);2015 年 1~9 d(中位时间间隔为5 d)。
2.3 广西国家级监测点监测结果
2.3.1 伊蚊监测情况 2013—2015年国家级监测点的伊蚊监测情况见表1。广西的伊蚊密度较高,登革热传播风险较大。2013年BI在0~118,50%的BI>20;CI 在 0~75,61% 的 CI>5;HI 在 0~100,67% 的 HI>5;伊蚊成蚊密度为 4~171只/人工小时。2014 年 BI在 2~83,56% 的 BI>20;CI在 1~83,67% 的 CI>5;HI在 2~75,67% 的 HI>5;伊蚊成蚊密度为1~101只/人工小时。2015年BI在4~126,50% 的 BI>20;CI在 3~38,89% 的 CI>5;HI在 3~86,94% 的 HI>5;伊蚊成蚊密度为 1~27 只/人工小时。
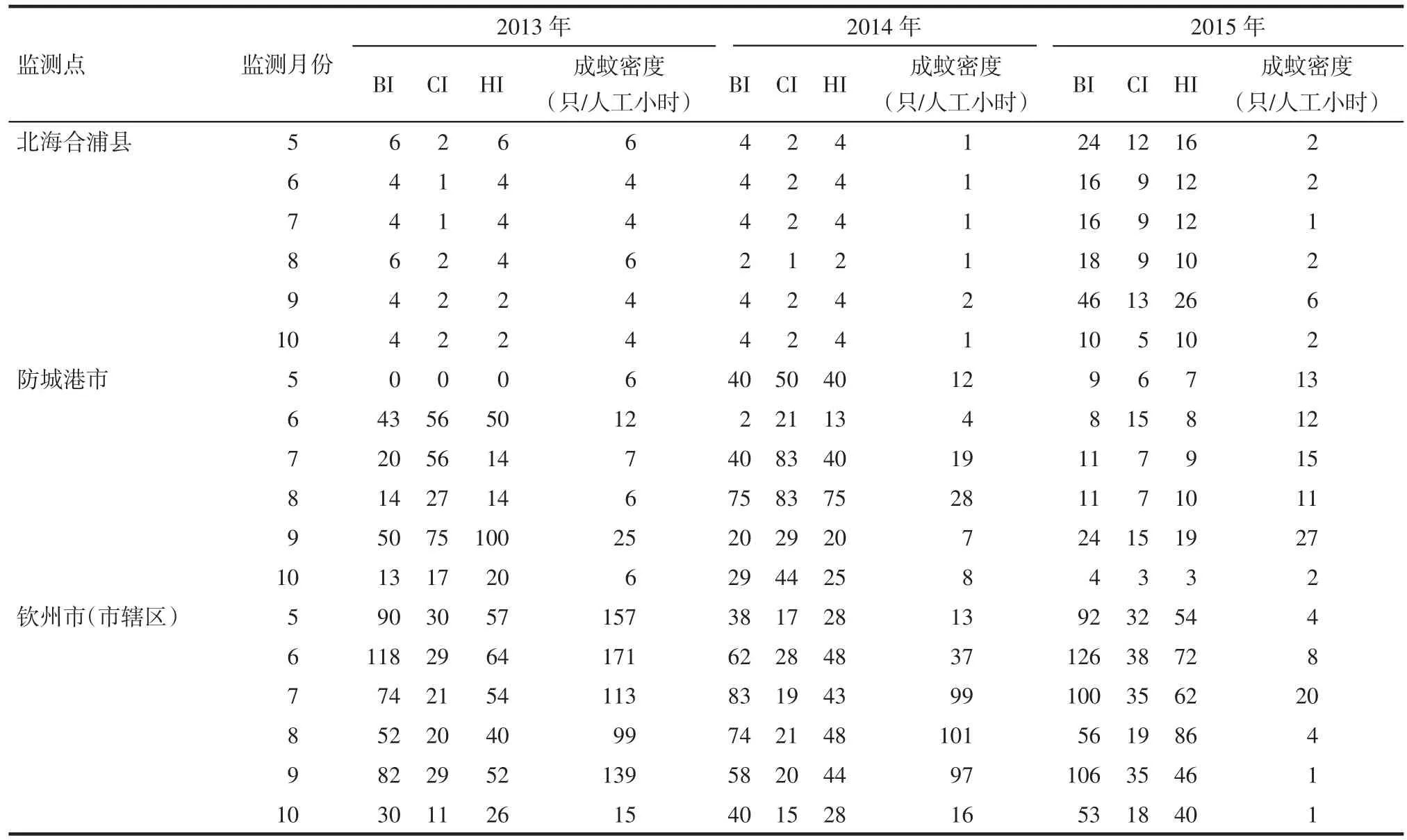
Tab.1 The surveillance results of aedes from 2013 to 2015 in Guangxi表1 2013—2015年广西国家级监测点伊蚊监测结果
2.3.2 健康人群抗体监测情况 2013—2015年流行季节前、后广西3个国家级监测点健康人群登革热IgG抗体阳性率分别为2.67%(24/900)和3.11%(28/900),流行季节前、后血清抗体阳性率差异无统计学意义(χ2=0.317,P=0.574),各年的监测结果见表2。

Tab.2 The surveillance results of antibody levels in health population from 2013 to 2015 in Guangxi表2 2013—2015年广西国家级监测点(北海、防城港、钦州)健康人群抗体水平监测结果
3 讨论
迄今我国发生登革热暴发或流行以及本地感染病例的地区有广东、广西、海南、云南、浙江、福建、台湾、澳门、香港等[2-3],其余地区均为输入性病例,且全国范围内的输入病例主要来自东南亚国家。广西除了自身有利疫情流行的自然条件外,还处于广东、云南、越南等登革热流行区的包围中,且随着中国与东盟各国日益密切的商贸往来,广西已成为全国与东盟多国沟通联系的桥梁,经广西出入东盟各国进行经商、旅游、务工、学习的人员日益增多,登革热疫情输入的风险也持续加大。然而,由于广西从1987年起已近20年没有登革热病例报告,仅在2006年报告了1例输入性病例后,直至2013年零星报告的登革热病例也主要是输入性病例。因此广西医疗机构对登革热的早期识别和早期报告的能力有所下降,同时广西疾控系统对登革热防控方面的培训和宣传也有所弱化,居民登革热的防治知识欠缺,调查中普遍发现废弃的轮胎、缸罐等容器随处乱放,容器内的积水也未及时清理,加之广西居民素有种花养鱼的习惯,增加了蚊虫孳生地的数量。且随着年份的增加,伊蚊幼虫密度上升明显,从而不可避免地导致了2014年广西因输入性病例引起的地方性暴发流行。
从近10年来的发病情况看,广西的输入性病例除了来自广东外,其余均来自东南亚国家,尤其与广西接壤的越南输入比例较高。这与广西的地理位置密切相关。东南亚地区是世界上登革热流行较早、持续不断的最严重地区之一,一年四季都有登革热流行[4],因此各月均可能输入病例,这也是广西每个月份均有病例报告的主要原因,发病高峰集中在9~11月主要由本地病例所致,这主要是由于9~11月广西气温较高,且往往从8月份起进入雨季,积水多,蚊虫易于孳生繁殖,且疾病的发生存在一定的迟滞性有关。从人群分布上看,病例以商业服务人员和家务及待业人员为主,与云南省的研究结果相一致[5],这可能与商业服务人员进出东盟各国经商就业或者是有较多机会接触东盟回国的人员有关,而家务及待业人员很可能与其居住环境相对较差,暴露于蚊媒的机会较高有关。提示极有必要对这两类人群开展针对性的防治知识教育,加强甄别检测,控制传染源。
除了广西所处的地理位置及自然气候条件外,日常监测也提示广西登革热暴发流行的风险较大。第一,3个国家级监测点的伊蚊密度较高,一半以上监测月份的BI>20,有研究指出BI>20时,具有较高的登革热传播危险性[6]。第二,医疗机构不能及时识别和诊断登革热病例,从发病到明确诊断时间间隔较长,一半以上的病例在发病后6 d才能明确诊断,大大超过了5 d的病毒血症期[7],导致大部分病例在传染期内不能及时得到隔离。同时健康人群中登革病毒IgG抗体阳性率较低,仅3%左右,远低于广州市11.44%的比例[8],人群的易感性较高,一旦被带毒的伊蚊叮咬容易导致感染。第三,蚊媒监测覆盖范围欠科学,多年来确定的登革热国家级监测点少有病例报告,甚至防城港多年来零病例报告,而发病数最多和出现暴发疫情的南宁市、桂林市和梧州市则一直没有纳入监测范围,不仅使原有的监测结果低估了登革热的实际传播风险,也弱化了疾病高风险地区的防治知识教育。
针对广西面临的严峻防控形势,亟需从以下几个方面做好相关工作:一是密切关注东南亚国家的疫情,加强与东南亚各国的防控联合,建立联合防控机制;二是加强口岸监测,提高病原快速筛查能力,同时强调对出入境人员的防治知识宣传,提高出入境人员申报健康状况及可疑暴露状况的主动性,减少输入性传播和扩散的风险;三是坚持政府主导,建立长效机制,做好爱国卫生运动,清除伊蚊孳生地,将蚊媒密度控制在安全线以下;四是加强宣传,提高民众防控登革热的意识,全面参与除蚊灭蚊工作,且在身体不适时能及时就医并告知流行病学暴露史;五是加强对疾控部门和医疗机构的专业培训,强化登革热防控意识,提高疫情防控能力和病例诊治能力,真正做到早发现、早报告、早隔离、早诊断、早治疗,减少疾病的传播;六是适时评估、调整和扩大登革热监测点的选择,把南宁市、桂林市和梧州市等报告病例较多的地区纳入全国的监测点范畴,提高监测的实际效果。
[1]谢艺红,谭毅,杨进业,等.广西登革热疫情流行病学特征分析[J].中国卫生检验杂志,2011,21(12):2972-2973.Xie YH,Tan Y,Yang JY,et al.Analysis on epidemiologic characteristics of dengue fever in Guangxi[J].Chin J Health Lab Tec,2011,21(12):2972-2973.
[2]Chen R,Han GZ.Dengue in China:comprehensive phylogenetic evaluation reveals evidence of endemicity and complex genetic diversity[J].Am J Trop Med Hyg,2016,94(1):198-202.doi:10.4269/ajtmh.15-0546.
[3]岳玉娟,任东升,刘起勇.2005—2013年中国大陆登革热疫情时空分析[J].疾病监测,2015,30(7):555-560.Yue YJ,Ren DS,Liu QY.Spatial-temporal distribution of dengue fever in the mainland of China,2005—2013[J].Disease Surveillance,2015,30(7):555-560.doi:10.3784/j.issn.1003-9961.2015.07.008.
[4]黎湘娟,谭勇,孙肖红,等.广西口岸与东盟国家往来人员中两种蚊媒传染病血清学调查[J].中国热带医学,2015,15(2):227-228.Li XJ,Tan Y,Sun XH,et al.Serological investigation of two mosquitoborne diseases among people travelling among ASEAN countries and GuangxiPort[J].ChinTropMed,2015,15(2):227-228.
[5]杨明东,姜进勇,郭晓芳,等.2009—2014年云南省登革热流行病学调查与分析[J].中国病原生物学杂志,2015,10(8):738-742.Yang MD,Jiang JY,Guo XF,et al.Epidemiological analysis and investigation of dengue fever in Yunnan province from 2009 to 2014[J].J Path Bio,2015,10(8):738-742.doi:10.13350/j.cjpb.150816.
[6]卫生部疾病预防控制局.登革热防治手册[M].2版.北京:人民卫生出版社,2008:4-5.The Ministry of Health Bureau of Disease Prevention and Control.The manual of dengue fever prevention and control[M].Beijing:People’s Medical Publishing House,2008:4-5.
[7]陈武,吴生根,洪荣涛,等.福建省2004—2013年登革热流行特征分析[J].中国公共卫生,2015,31(1):1-4.Chen W,Wu SG,Hong RT,et al.Prevalent characteristics dengue fever in Fujian province,2004-2013[J].Chin J Public Health,2015,31(1):1-4.doi:10.11847/zgggws2015-31-01-01.
[8]曹毅敏,蒋力云,许杨,等.广州市2011—2013年登革热血清抗体水平监测分析[J].华南预防医学,2015,41(4):364-366.Cao YM,Jiang LY,Xu Y,et al.Analysis on antibody level for dengue virus in Guangzhou,2011-2013[J].South China J Prev Med,2015,41(4):364-366.
