去骨瓣减压术后过度腰大池引流致反常性脑疝11例
2018-01-25蓝佛琳沈东炜胡方进邱平祁小龙郭东斌林志钦卢靖
蓝佛琳 沈东炜 胡方进 邱平 祁小龙 郭东斌 林志钦 卢靖○☆
对于脑出血、脑肿胀等引起的颅高压,去骨瓣减压术仍然是不可替代的治疗手段[1]。“反常性脑疝”(paradoxical herniation,PH)[2],又称低颅压性脑疝,是指去大骨瓣减压术后,大气压、颅腔与椎管内存在明显压力差的情况下,脑组织发生移位而导致的脑疝。PH是去骨瓣减压术后的一种罕见并发症,可危及生命。本文分析2013年1月至2016年8月我科室11例去骨瓣减压术后过度腰大池引流致反常性脑疝患者,探讨其诊治方法。
1 临床资料
1.1 一般资料病例入选标准:①因颅脑疾病行开颅手术并去骨瓣减压;②术后留置腰大池持续引流,引流期间出现PH。结合Schwab S[3]研究,PH诊断标准为:①因颅脑疾病行开颅手术并去骨瓣减压;②存在腰穿、腰池引流或脑室腹腔分流等加剧大气压与颅内压、椎管内压三者压差的因素;③症状体征有头痛头晕、语音障碍、瘫痪、意识障碍加深、骨窗下陷和瞳孔变化等脑疝表现,且在原有病情好转后出现;④头颅CT检查可见环池不清,脑室缩小,中线移位,且排除脑梗死、再出血或脑积水等高颅压引起的脑疝。⑤监测颅内压不高。排除标准:骨窗压力高,CT检查证实脑疝因脑梗死、再出血或脑积水等高颅压引起。符合条件病例 11例,男 5例,女 6例,年龄25~73岁,平均(48.5±2.51)岁。其中3例脑动脉瘤,Hunt-Hess分级Ⅲ-Ⅳ级,前交通动脉瘤1例,后交通动脉瘤2例。5例高血压基底节区脑出血并破入脑室。3例颅脑外伤。11例患者意识从昏睡到中昏迷,GCS评分5~11分,见表1。入院予头颅CT(CTA)检查,诊断明确。插管全麻下急诊开颅动脉瘤夹闭(和/或血肿清除)并去骨瓣减压,术后第2~10天行腰大池置管引流,引流术后9 h~8 d病情恶化。11例患者分别有一种或多种如下症状体征:头痛头晕、语音障碍、瘫痪、意识障碍加深、骨窗下陷和瞳孔变化。CT急复查符合PH诊断标准。
1.2 方法术后第3~10天留置Medtronic腰骶引流管,L3-4或L4-5椎间隙置管,留置深度从穿刺点皮肤表面算起约12 cm,固定引流管。引流期间,监测引流量,骨窗压力、意识瞳孔和头颅CT变化。除1例双侧瞳孔散大者,余10例予及时关闭腰大池引流管,暂停脱水,采取头低位,足够静脉补液等处理。
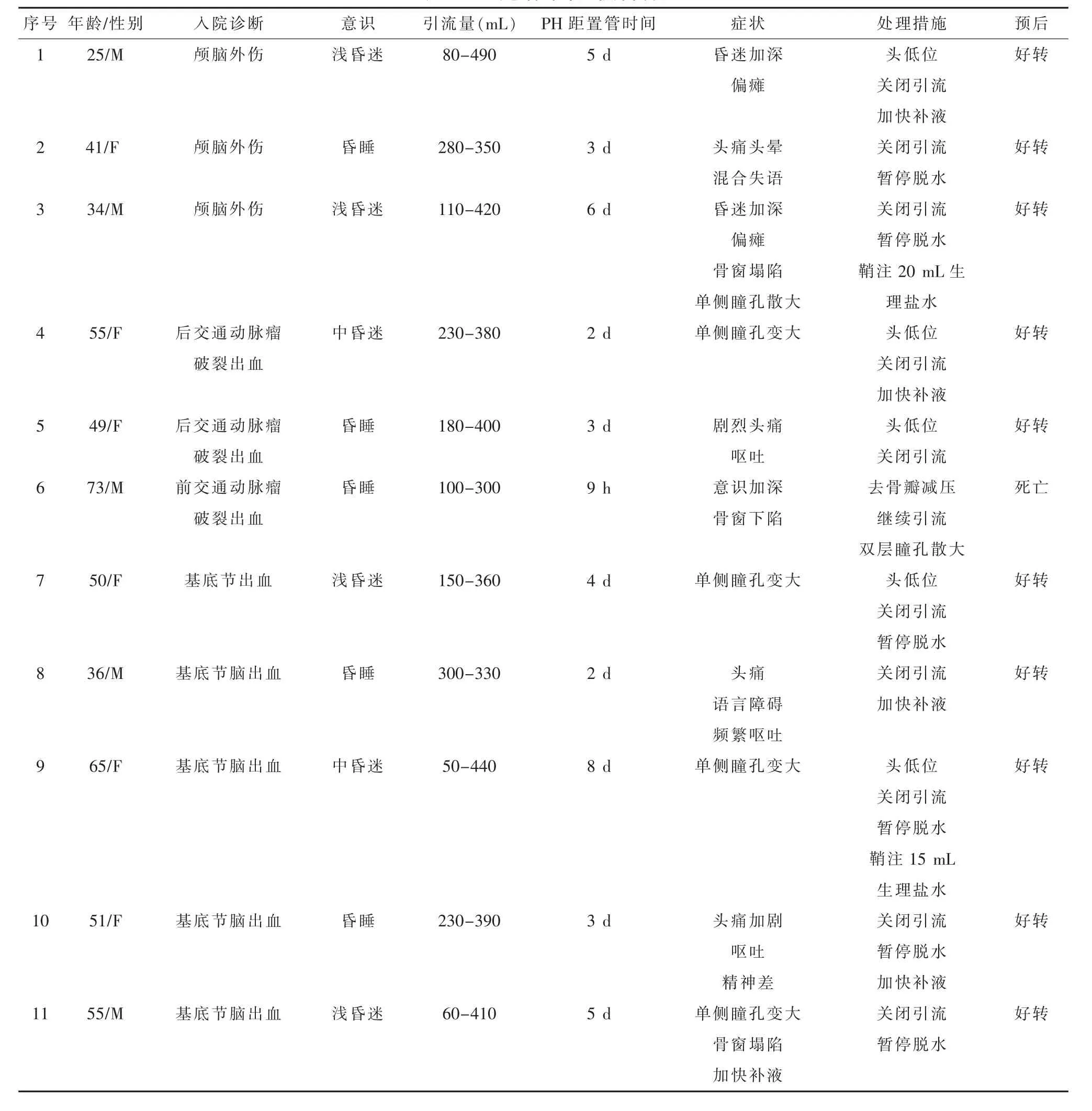
表1 11例患者的部分临床资料
2 结果
10例患者意识障碍和骨窗下陷逐步好转,瞳孔回缩正常,CT复查环池变清,中线居中(图1)。1例双侧瞳孔散大患者因多脏器功能衰竭自动出院后死亡。该患者为前交通动脉瘤破裂出血,男,73岁,Hunt-hessⅢ级,急诊开颅夹闭动脉瘤+去骨瓣减压术,术后2 d行腰大池置管引流,置管术后9 h,引流血性脑脊液150 mL后意识障碍加深,患侧瞳孔散大,骨窗软,急复查头颅CT提示环池不清,脑室缩小,中线移位,无再出血及脑梗死。加强脱水后1 h双侧瞳孔散大,急诊再行扩大骨瓣减压,术中颅压不高,术后继续持脱水及腰大池引流,引流量波动100~300 mL,11d后多脏器功能衰竭自动出院死亡。
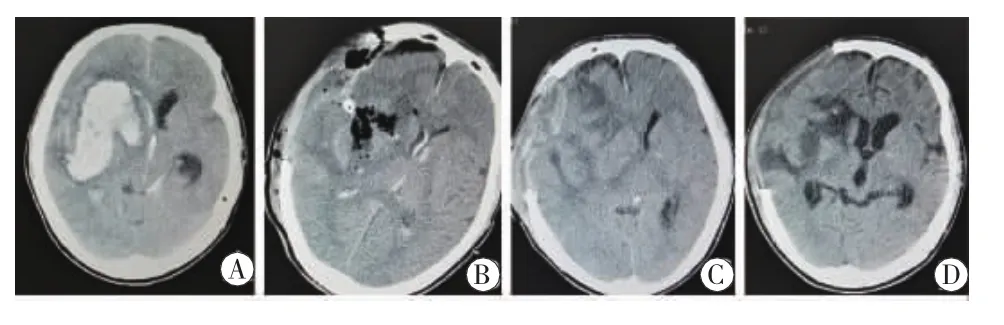
图 1 A,入院 CT;B,血肿清除术后 1d CT;C,腰大池引流 5d后 CT,PH发生;D,关闭引流 3d后 CT
3 讨论
去骨瓣减压是神经外科常用的缓解颅高压的手术方式,PH是去骨瓣减压术后的罕见并发症,发生率约3%,多发生于术后2周至2个月,危险因素包括脑室腹腔分流、腰椎穿刺和腰大池引流等。ANNAN M等[4]认为颅腔由“密闭”变“开放”,由于大气压及直立位时重力作用,脑脊液被挤出颅腔,脑组织下移,皮瓣下沉,大气压通过松弛的皮瓣,直接作用于其下的脑皮层,导致脑血流和脑脊液循环紊乱。脑脊液过度引流加剧小脑幕上下压力差,脑组织移位出现小脑幕切迹疝。
腰大池过度引流是指在腰大池引流过程中因脑脊液引流过多,导致的以头痛、意识状态改变、颅神经麻痹、甚至昏迷死亡为特征的一系列临床症候群。本质是脑脊液的过多或过快释放引起颅腔和椎管腔内产生压力差,此压力梯度使脑内容物向椎管方向移位而导致脑疝。我们认为避免“过度引流”应该兼顾控制引流量和引流速度:①临床经验发现引流量<250 mL/d,既能较好避免PH,又能保证脑脊液“液垫”作用,维持脑组织顺应性;②目前发表论文一般采取5~20 mL/h的引流速率,我们认为控制10 mL/h相对合适。因为脑脊液分泌存在个体差异、术中丢失、病理状态下较正常减少以及腰穿时脑脊液向脊膜外渗漏隐性丢失等因素。
吴晋等[5-6]报道了单侧去大骨瓣减压术后反常性脑疝13例,并分析了预防和治疗反常性脑疝的策略。本组病例在其基础上报道了去骨瓣减压术后行腰大池置管引流的患者11例出现反常性脑疝的现象。腰大池持续外引流是神经内外科临床常用的一种治疗手段,适应证广,操作较简单,临床效果肯定。我们认为,腰大池置管应注意:①蛛网膜下腔出血多者,先行1~3次腰穿再置管可明显降低堵管率;②严格无菌操作;③稳妥固定引流管。我们先后用无菌小纱布、3M9546HP覆盖穿刺术口,最后用3M加压固定胶带固定引流管。这样能较好避免引流管脱落和污染。早期腰大池持续引流能够有效防治动脉瘤性蛛网膜下腔出血并发脑积水[7],因此在排除腰池引流禁忌证后,对蛛网膜下腔出血和脑室积血我们都给予早期置管。结合本组病例,我们认为过度腰大池引流可能产生如下不良并发症:①颅内压骤然降低,桥静脉撕裂导致颅内血肿形成;②脑脊液“液垫”作用消失,脑组织顺应性下降,蛛网膜下腔粘连,导致脑积水发生;③加剧皮瓣下沉,PH发生。对死亡患者,我们有两点思考:①瞳孔散大是脑肿胀导致小脑幕疝还是引流过度导致反常性脑疝?②术后瞳孔持续未缩小原因?根据瞳孔散大时患者骨窗软,术中脑组织压力不高,以及扩大去骨瓣减压后双侧瞳孔仍持续无回缩,我们认为诊断反常性脑疝明确,治疗措施不合理。因早期对PH认识不够,教训深刻。
开颅去骨瓣并留置腰大池引流患者,一旦有突发剧烈头痛或意识恶化,引流量多,骨窗塌陷且颅内压不高,应高度可疑PH,此时可先关闭引流管。CT复查证实后可进一步采用如下方法:①头低脚高位;②停用脱水剂;③心肺功能允许情况下,加大、加快补液;④必要时鞘注生理盐水。有人认为立即给予脱水利尿,但我们和CHEN WQ[8]观念是一致的,停用脱水剂,加快补液促进脑复张,降低幕上下压力梯度,促进脑疝组织复位。对PH,重在预防,早期发现。一旦发生,只要及时、妥当处理,也可较早逆转。如果有动态颅内压监测,可以更准确判断PH。缺乏颅内压监测,这是本组病例研究不足之处。后续研究需进一步探索腰大池引流量和速度的安全阈值。
[1]邓鹏,漆松涛,张喜安,等.去骨瓣减压治疗恶性大脑中动脉脑梗死的初步分析(附26例报告)[J].中国神经精神疾病杂志,2011,37(08):486-489.
[2]ZHAO JC,LI GC,ZHANG Y,et al.Sinking skin flap syndrome and paradoxical herniation secondary to lumbar drainage[J].Clin Neurol Neurosurg,2015,133(6):6-10.
[3]SCHWAB S,ERBGUTH F,ASCHOFF A,et al.Paradoxical herniation after decompressive trephining[J].Nervenarzt,1998,69(10):896-900.
[4]ANNAN M,DE TOFFOL B,HOMMET C,et al.Sinking skin flap syndrome(or Syndrome of the trephined):A review[J].Br J Neurosurgery,2015,29(3):314-318.
[5]吴晋,杨应明.单侧去大骨瓣减压术后反常性脑疝13例[J].汕头大学医学院学报,2013,26(3):158-160.
[6]吴晋,杨应明.去大骨瓣减压术后反常性脑疝研究进展[J].汕头大学医学院学报,2012,25(4):230-232.
[7]袁强,步星耀,孙彦熙,等.动脉瘤性蛛网膜下腔出血并脑积水的防治研究[J].中华神经外科疾病研究杂志,2015,14(1):28-32.
[8]CHEN WQ,GUO JF,WU J,et al.Paradoxical Herniation After Unilateral Decompressive Craniectomy Predicts Better Patient Survival:A Retrospective Analysis of 429 Cases[J].Medicine(Baltimore),2016,95(9):e2837.
