针药结合治疗及护理多囊卵巢综合征32例※
2018-01-24黄丽丽陈小玲黎黎志远
黄丽丽 陈小玲黎 慧 黎志远
(荆门市中医医院妇科,湖北 荆门 448000)
多囊卵巢综合征 (polycystic ovary syndrome,PCOS)是妇科内分泌常见和疑难病,其发病机制尚未阐明,严重危害广大女性的身心健康,近年来中医药研究成果证实了中医疗法治疗本病具有西医无法替代的优势[1-5]。我院黎志远主任医师提出的补肾疏肝健脾化瘀法,采用针药结合、中医护理辅佐治疗,取得了一定疗效,现报道如下。
1 资料与方法
1.1 一般资料 病例来源于2015年6月—2017年6月,我院妇科门诊的PCOS患者,经过中医四诊筛选,选取肝郁血瘀脾肾两虚证的患者90例。经患者知情及所要求的治疗方案,将患者分为治疗组、中药对照组、西药对照组。治疗组32例,中药对照组31例,西药对照组27例。治疗组年龄15~34岁,平均年龄(25±5.6) 岁,病程1~8年,平均病程(3.4±2.0)年。中药对照组年龄15~35岁,平均年龄 (24±5.8) 岁,病程1~7.5年,平均病程(3.3±2.0) 年。西药对照组年龄18~36岁,平均年龄(27±5.2) 岁,病程2~8年,平均病程 (3.8±2.0) 年。3组患者年龄、病情、病程等一般资料经统计学处理,差异无统计学意义,具有可比性(P>0.05)。
1.2 诊断标准
1.2.1 中医诊断标准 参考《中医病症诊断疗效标准》和《中药新药临床研究指导原则》,以及《中医妇科学》有关本病的辨证分型的阐述[6]。临床表现为月经愆期或停、闭经、痛经、月经量少、不孕、带下量多、头晕目眩、肢软乏力、腰酸腹痛、情志不畅,舌质淡暗苔白,脉沉弦或细弱。
1.2.2 西医诊断标准 根据2003年鹿特丹会议对PCOS补充的诊断标准以及《妇产科学》:(1) 稀发排卵或无排卵;(2)高雄激素血症临床或生化表现,如存在多毛、痤疮等症状;(3)实验室检查性激素测定血清LH/FSH≥2.5~3;(4) 影像检查提示多囊卵巢(卵巢增大,且一侧或两侧卵巢存在12个以上直径为2~9 mm的卵泡)。符合上述症状2项或以上即可诊断为PCOS[7]。
1.3 症状积分评分标准 参考《中药新药临床研究指导标准》所制定的症状积分标准:月经周期紊乱,5分;B超检查示卵巢体积≥10 mL,和(或) 窦状卵泡数量≥12个,5分;血清激素测定LH/FSH>2,血清睾酮、雄烯二酮浓度增高,雌酮/雌二醇(E1/E2) >1,5分;久婚不孕3分;腰膝酸软,1分;月经过少,1分;病程每增加1年加0.5分。分级标准:轻度,积分5~9分;中度,积分10~15分;重度,积分15分及以上。
1.4 纳入标准 (1)符合PCOS中医诊断标准;(2) 中医证型属于肝郁血瘀脾肾两虚证;(3)符合PCOS西医诊断标准;(4)自愿配合观察,且年龄小于40岁的青春期以及育龄期女性。
1.5 排除标准 (1)不符合PCOS的中医诊断及西医诊断标准;(2)排除卵巢早衰、高泌乳素血症、先天性肾上腺皮质增生、甲状腺功能紊乱、库欣综合征等疾病;(3)合并心、脑、肾等严重功能性或器质性病变;(4)有药物过敏史或存在精神、心理障碍无法配合者[7]。
1.6 方法
1.6.1 治疗治疗
1.6.1.1 治疗组 (1)针刺选穴:太冲、三阴交、足三里、阴陵泉、血海、合谷;灸疗配穴:肾俞、关元、子宫穴。操作:使用0.25 mm×40 mm规格毫针,常规消毒后进行针刺,得气后留针20 min,每5 min行针1次,以平补平泻手法为主。艾灸以上述腧穴为中心,以热敏灸法逐个进行灸疗,保持足够热度至感传消失。每日1次,于每个月经周期的第5天开始治疗,至月经来潮即结束,3个月为1疗程,共治疗2个疗程。(2)中药治疗:予黎志远补肾疏肝健脾祛瘀方:熟地黄15 g,当归12 g,赤芍15 g,制首乌15 g,女贞子30 g,川断15 g,菟丝子15 g,香附10 g,青皮12 g,郁金12 g,绿萼梅7 g,丹参15 g,益母草12 g,鸡血藤20 g,玉竹15 g,川贝10 g,法半夏10 g,若面部痤疮佐以炒栀子、牡丹皮、桑白皮、白鲜皮、地肤子等清热燥湿,祛风解毒;若痰湿内盛,可加枳实、竹茹、土茯苓、白术等清热化痰,健脾燥湿;若大便干结加虎杖、瓜蒌等行气通滞;有排卵功能障碍属肾阳不足者,加仙灵脾、紫河车、肉苁蓉、鹿角霜等温补肾阳;肾阴不足加龟甲、女贞子、黄精、首乌以填补真阴。每日1剂,水煎3次,取汁300 mL,分3次温服,每月服20剂,3个月为1个疗程,共治疗2个疗程。
1.6.1.2 对照组 (1)中药对照组:方药及煎服法同治疗组。(2)西药对照组:采用达英-35联合来曲唑促排卵治疗。达英-35:自然月经或撤退性出血的第3~5天内服用,每日服1片,连续21 d。停药约5 d开始出现撤退性出血,撤退出血第3~5天服用,重新开始用药或停药7 d后重复启用,连续3~6个月可重复使用。来曲唑:自然或人工诱发月经周期的第5日起,2.5 mg/d(根据患者体重和既往治疗反应酌情加减药量),共5 d。①无生育要求:使用达英-35;②有生育要求:使用达英-35治疗3~6个月后,复查各项指标,血、血糖、LH、FSH、卵巢体积、月经周期及多毛、痤疮等症状改善后,方可使用来曲唑治疗。两组治疗前后均监测血清激素含量、FSH、T、E2、血糖(月经周期2~3日)、月经周期情况、B超检测卵巢体积、卵泡发育及排卵情况、多毛、痤疮前后对比。停药3个月观察疗效。
1.6.2 中医护理
1.6.2.1 一般护理 对患者饮食和运动进行指导,2个对照组均采用常规护理方法,即指导患者进食“三低、一优、多果蔬”饮食,指导患者运动,如腹部为主的瑜伽、快步行走、仰卧起坐、游泳等。观察组的饮食指导是在对照组的基础上,根据“药食同源”的原理,指导患者食用红豆、薏仁、百合、红枣、山药、黑豆等具有补肾疏肝健脾祛瘀作用的粥,饮用玫瑰、合欢、梅花等具有疏肝理气作用的“花茶”,运动同对照组。
1.6.2.2 情志护理 2个对照组均采用常规护理方法,即积极与患者及家属沟通,向其介绍治疗效果显著的案例,对其进行安慰开导;建立PCOS患者微信交流群,搭建患者间相互沟通交流的平台,以相互鼓励。观察组在此基础上,采用移情易性的中医情志护理方法,指导患者培养兴趣爱好,转移其注意力。
1.7 疗效观察
1.7.1 观察指标 (1)临床症状改善情况;(2) 月经周期积分改善情况;(3)B超检查卵巢体积及窦状卵泡数量变化;(4)血清激素变化情况。
1.7.2 疗效评价标准 目前PCOS疗效标准尚未完全统一,现参照《中医病证诊断疗效标准》及相关文献[8-9],拟参照以下标准进行疗效评价。痊愈:月经周期恢复正常,其它症状基本消失,血清性激素测定指标正常,并维持3月以上。有效:月经周期接近正常,其它症状较改善,血清性激素测定较接近正常范围。无效:治疗前后各症状均未见明显好转。
1.8 统计学方法 采用SPSS 19.0统计软件进行处理,计量资料采用均数±标准差(x±s)表示,统计量经正态性检验不服从分布,将其经对数转换成正态分布,符合正态分布采用t检验,不符合采用非参数检验,计数资料采用卡方(χ2)检验。
2 结果
2.1 治疗前后临床疗效比较 治疗组:32例,临床治愈12例,有效18例,无效2例,总有效率93.8%。中药对照组31例,临床治愈7例,有效18例,无效6例,总有效率80.6%。西药对照组27例,临床治愈5例,有效16例,无效6例,总有效率77.8%。经χ2检验,P<0.05,治疗组效果优于对照组,差异具有统计学意义。见表1。
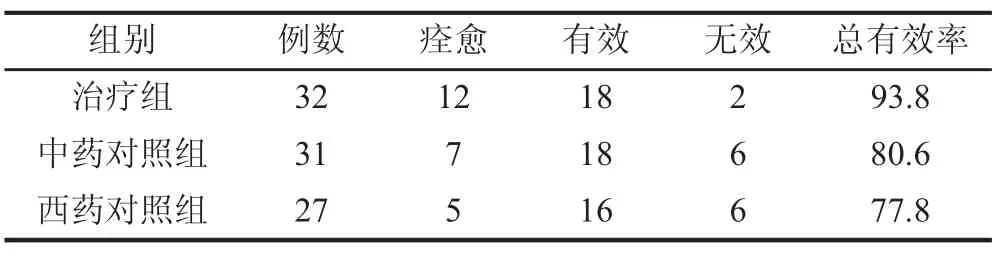
表1 3组临床疗效比较 [例(%)]
2.2 治疗前后症状积分比较 治疗组:32例,治疗前积分(14.32±3.37) 分,治疗后积分(4.34±3.29) 分。中药对照组31例,治疗前积分(14.41±3.29) 分,治疗后积分(8.79±3.04) 分。西药对照组27例,治疗前积分(14.16±3.46) 分,治疗后积分 (9.56±2.26) 分。治疗前后3组比较亦有显著性,P<0.05,治疗组优于对照组。见表2。
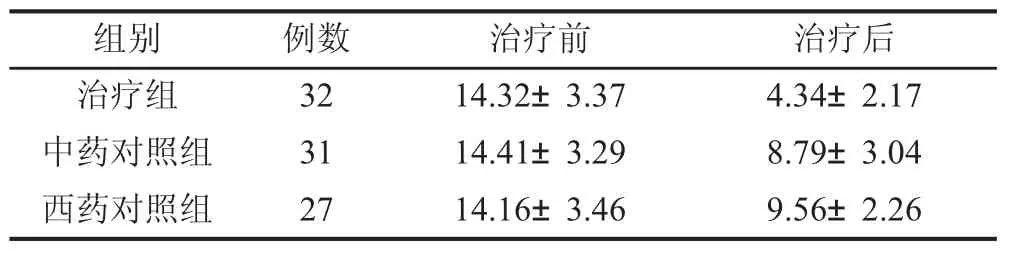
表2 治疗前后症状积分比较 (x±s)
2.3 治疗前后激素水平变化比较 治疗前3组FSH、LH、LH/FSH、T值比较无统计学差异。治疗后3组FSH、LH、LH/FSH、T均较治疗前改善,差异有统计学意义(P<0.05)。治疗后,治疗组FSH、LH、LH/FSH、T值较对照组改善更显著,其差异有统计学意义 (P<0.05)。见表3。
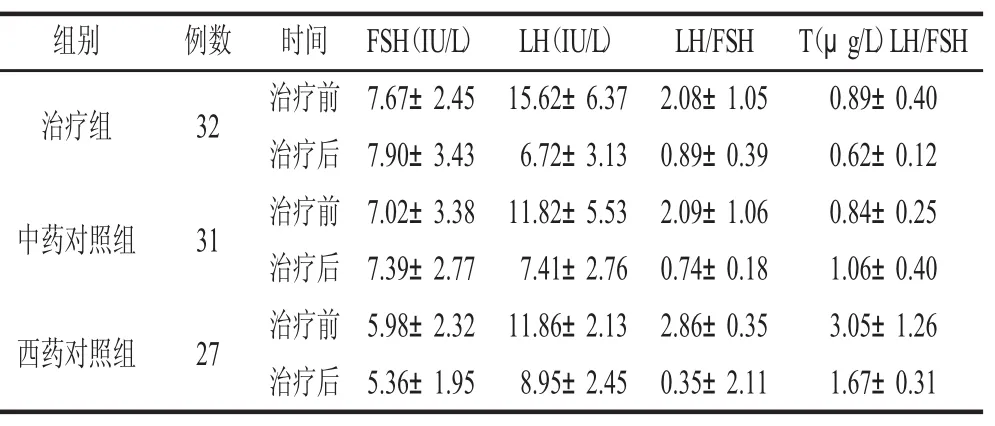
表3 3组治疗前后血清激素水平变化比较 (x±s)
3 讨论
PCOS病因错综复杂,发病机理不明,并发症涉及范围广泛,发病率呈逐年上升趋势。目前,PCOS的临床治疗主要以口服避孕药或孕激素等调整月经周期以及促排卵的药物进行治疗,但此治疗方法的持久性和长期服药的安全性备受质疑。该病治疗过程一般较长,不仅要达到近期治疗目标,更须注重远期并发症的预防[10]。因而,探索一种作用持久、疗效显著、且副作用较小的治疗方法是现代医学研究与临床中期望迫切解决的问题。
本病常归属于中医“不孕”“闭经”“癥瘕”等范畴,病变责之于肾、肝、脾三脏。近年来关于PCOS的病因病机的阐述以及辨证分型的理论皆不尽相同,大多从肾、肝、脾三脏论治,血瘀、痰浊为常见病理产物[3]。肾为先天之本,主藏精,肾精充盛是天癸化生之必要条件。《傅青主女科》:“经水出诸肾。”精血同源,精充则能生血,以为经源。肾阳为五脏阳气之根,上暖脾土,下煦胞宫。中医“肾-天癸-冲任-胞宫”生殖轴,其功能类似于现代医学中“下丘脑-垂体-卵巢-子宫”轴。妇人或禀赋不足,或后天失养,或情志不舒,而肾精匮乏,肾水枯涸则冲任胞宫失养,以致经乱无嗣。肝主疏泄,主藏血,女子以肝为先天,其性喜条达,为冲任二脉所系。肝气条畅,则气血平和,地道通利,故经行如常。反之,若肝气郁结,气血失和,气滞血瘀,以致胞宫瘀阻,血海不得按时充盈,闭经、月经量少、月经后期等证现。若肝气郁结,郁而化火,横逆犯脾,则运化失司,痰湿内生,壅滞胞宫亦可致使本病发生。脾为后天之本,气血生化之源,脾运正常则生血有源、固摄有权,经行正常;运化无力则化源不足、血海空虚,致月经后期、闭经甚至不孕;痰浊内生,泛溢肌肤可致体胖多毛。痰湿阻滞,日久成瘀,痰瘀互结,则胞宫壅塞。中医认为本病常为肾虚、肝郁、脾虚、瘀血、痰浊等综合因素所致。临床上并非单一表现为某一证型的固有特征,经行反复异常,或婚久不孕,或肥胖多毛,往往情志不畅,情志不遂又重新成为病因。本病多瘀多虚,病机复杂,多数患者以脾肾两虚为本,瘀血痰浊为标,肝郁则贯穿始终程,因而一味地运用补肾调冲、健脾化痰、活血化瘀、疏肝理气等方法治疗,效果不佳。本研究融补肾、疏肝、健脾、祛瘀多法于一炉,共同治疗PCOS。
针灸可通经络,调气血,和阴阳,同样可以调节脏腑功能。其中关元穴居于任脉,为补肝肾、调冲任要穴,子宫穴属卵巢体表投影范围,可改善卵巢功能。三阴交为足三阴经交会穴,可健脾、疏肝、益肾,理气开郁,调补冲任,血海为足太阴经穴,可调气血、化瘀滞,太冲乃足厥阴肝经原穴,有疏肝解郁、清肝养血之功。中药方中熟地黄、制首乌、女贞子、菟丝子、玉竹补益肝肾,绿萼梅、香附、郁金、青皮等疏肝解郁,调畅气机,以助气血之行;当归、赤芍、养血调经,调理冲任;丹参、鸡血藤、益母草、川断等活血祛瘀,使新血能生。红豆、百合、薏仁、红枣健脾益气祛湿化痰;山药、黑豆补肾滋阴;玫瑰、合欢花疏肝理气。PCOS患者情志护理尤为重要,采用安慰开导、移情易性、服用花茶、微信交流等方法,以疏肝解郁、调畅情志,达到消除抑郁、焦虑等不良情绪的目的。上法合用,共奏补肾填精、疏肝解郁、健脾化痰、养血祛瘀法之功。
在PCOS的临床治疗中,口服西药虽有一定作用,但其具有不良反应多、疗效不持久等局限性。单用中药、针灸治疗虽然安全性高,但见效较慢,疗程较长,治疗易中断。现已证实针药结合疗法可刺激人体的内分泌调节功能,促进恢复人体内分泌激素平衡[5]。本研究发现针药结合较单用中药或西药治疗PCOS,在临床疗效以及恢复激素水平等方面更具优势。
[1]许媛媛,李佳蕊.多囊卵巢综合征遗传学机制的研究进展[J].国际生殖健康/计划生育杂志,2015,34(1):83-86.
[2]吴效科,常惠,张颖,等.多囊卵巢综合征流行病学调查进展[J].科技导报,2010,28(21):101-105.
[3]金春兰,庞然,徐立鹏,等.针灸治疗多囊卵巢综合征临床选穴组方规律[J].中国针灸,2015,35(6):625-630.
[4]施茵,冯慧钧,刘慧荣,等.针药结合治疗肾虚痰瘀型多囊卵巢综合征疗效观察[J].中国针灸,2009,29(2):99-102.
[5]周礼兰,李瑛.多囊卵巢综合征诊断与治疗的新进展 [J].医学综述,2012,18(8):1204-1207.
[6]黎小斌,兰小玉,欧爱华,等.多囊卵巢综合征的中医证候分布及其规律探讨[J].中国中西医结合杂志,2011,31(3):323-326.
[7]王毅,许靖华,胡智海,等.督灸治疗脾肾阳虚型多囊卵巢综合征疗效观察[J].上海针灸杂志,2015,34(1):35-37.
[8]罗桂英,王春艳,潘发明.多囊卵巢综合征危险因素及健康教育干预研究进展[J].安徽医药,2015,19(5):825-829.
[9]张玉珍.中医妇科学[M].2版.北京:中国中医药出版社,2007:128-130.
[10]蔡恒,钟志国,陈雪松.中药针灸结合治疗多囊卵巢综合征合并不孕的临床观察[J].四川中医,2006,24(7):73-74.
