不同手术入路对显微切除中胸段椎管内肿瘤手术的影响
2018-01-19曾海勇李百升罗洪海
曾海勇 李百升 罗洪海
椎管内肿瘤又可称作为脊髓肿瘤,主要以神经根和椎体束损害后所引发的继发性神经系统异常症状为主如神经根性疼痛等[1]。考虑到椎管内肿瘤绝大部分是良性肿瘤,手术切除后发生远处转移的可能性较低,截止目前,手术切除仍是被临床广泛认可的椎管内肿瘤治疗方法,无论硬膜外、硬膜内、脊髓髓内,或脊髓髓内肿瘤均被认为安全和获得良好结果[2],特别是微创手术开展和进步[3]。脊髓肿瘤切除的手术路径包括后外侧肌入路、半椎板入路、旁正中侧方入路、全椎板入路等,每种方法各有利弊[3-5],但选择合适的手术方案和路径,尽可能减少对脊椎功能损害一直是临床医生的研究热点。本文旨在总结我院在实施半椎板入路切除、全椎板入路切除对椎管内原发肿瘤患者的治疗效果,报告如下。
1 对象与方法
1.1 研究对象
2010年1月~2016年6月期间,抽取在本院接受手术切除治疗椎管内原发肿瘤患者60例,其中观察组32例患者(采用半椎板入路显微切除术治疗)和对照组28例患者(采用全椎板入路显微切除进行手术)。诊断标准:通过影像学CT和MRI检查确诊为椎管内肿瘤,病理组织学检查肿瘤为良性。
纳入标准:椎管内原发肿瘤发生部位在胸椎中段,即T5~T8;手术均对原发肿瘤进行了全切;脊髓损伤程度为C级、D级或E级,损伤程度分级的判定则参照Frankel分类标准[6];临床资料完整;肿瘤小大直径3~8 cm之间;患者签署《知情同意书》;本研究获得我院医学伦理委员会认可。排除标准:排除精神病疾病患者;排除脊椎疾病史或损伤史的对象;病变部位发生显著皮质破坏和死骨。
观察组患者32例,其中男性17例(占53.1%)、女性15例(占46.9%);年龄30~50岁之间,平均(38.9±6.4)岁,病程 1.0~2.0年,平均病程(1.43±0.35)年。对照组患者28例,其中男性15例(占53.6%)、女性13例(占46.4%);年龄30~46岁之间,平均年龄(36.72±5.64)岁,病程 1.5~2.0年,平均病程(1.51±0.57)年。两组患者在性别构成(χ2=0.001,P=0.972)、平均年龄(t=1.407,P=0.164)、平均病程(t=0.953,P=0.345)上的差异均无统计学意义(均有P>0.05)(表1)。
1.2 分组和手术方法
术前对两组患者均进行详尽的影像检查,以确定肿瘤的具体部位、范围,待病情稳定进行气管插管全身麻醉,而后根据预设方案进行手术,患者一般治疗措施及术后治疗方法基本一致[6]。
(1)观察组(半椎板入路切除):患者取俯卧体位,以肿瘤定位点为中心,切开皮肤和皮下脂肪直至棘突,沿着椎体内肿瘤的主体侧分离椎旁肌直至显露椎板,向外不超过关节突内侧缘,保留显露出病变部位节段处椎板的棘上韧带和棘间韧带[7]。用双极电凝止血对肌肉渗血部位进行止血[4]。根据肿瘤的大小和生长情况选择使用椎板咬骨钳(或磨钻)去除椎板,外侧保留小关节突,内侧至棘突处。若肿瘤的病变偏向腹侧,则向外侧去除椎板,且尽量不打开关节突关节的关节面[5,8]。咬除黄韧带从而暴露出硬脊膜。接近肿瘤表面时切开硬脊膜,先切开肿瘤包膜进行肿瘤分离,然后提起,缓慢分离包膜与神经根(或脊髓、肿瘤动脉),创面仔细止血后再缝合硬脊膜,将椎旁肌肉缝合在棘间韧带上[9]。
(2)对照组(全椎板入路手术):对照组患者在暴露棘突和双侧椎板后,咬除双侧椎板、棘突,咬除椎板后裸露的宽度3厘米左右。切开硬脊膜,切除整块肿瘤(肿瘤与脊髓无粘连情况下)。缝合硬脊膜和筋膜,两侧椎旁肌缝合在一起[10]。对于脊柱稳定性较差的患者则需要进行脊柱内稳定,具体方案要根据肿瘤位置的不同而具体设计。
1.3 主要临床指标内容
(1)一般人口学资料:性别、年龄、病程和职业等。
(2)基本病情:包括患者肿瘤类型、主要临床症状、肿瘤发生具体部位。
(3)手术情况:包括手术时间、术中出血量、住院时间和下床活动时间
(4)术后症状改善情况:神经根性疼痛、感觉障碍、运动障碍、大小便障碍症状的具体改善状况,由临床医师结合患者自述症状进行评定,分为改善(症状缓解或消失)、无变化(无明显改善,也无不适感)、加重(病情发展且有明显不适感)3种。
(5)住院期间并发症发生情况:记录患者术后康复期间并发症(脑脊液漏、术后感染等)的发生情况。
(6)术后随访:于患者术后6个月对患者进行随访,要求患者如期返院进行相关体格检查,对于不能返院的对象通过电话访谈对患者恢复情况进行评定。包括脊柱稳定性(分为稳定和不稳定),若手术节段发生侧歪、颈段(或腰断)脊柱后凸(或变直)则评定为术后脊柱不稳定,视患者脊椎具体稳定性选择重新手术治疗进行矫正或康复治疗。
1.4 统计学方法
使用统计学软件SPSS18.0进行统计分析,计数资料采用构成比或发生率的形式进行统计描述,有序等级计数资料的比较使用秩和检验,无序等级计数资料的比较使用卡方检验;计量资料采用(均数±标准差)形式进行统计描述,两组计量资料的比较选择t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术完成情况
两组患者手术均成功进行,无死亡病例,脊椎稳定性均得到明显改善。观察组患者住院期间无人发生脑脊液漏,术后感染发生1例(发生率3.13%),而对照组患者住院期间1例患者发生脑脊液漏(发生率3.57%)、3例发生术后感染(发生率10.71%),两组比较差异没有统计学意义。
2.2 两组患者基本病情
研究对两组患者基本病情进行了对比,其中发现两组患者在肿瘤类型、主要临床症状、肿瘤部位,差异不显著(均有P>0.05),具有可比性,具体情况见表1。

表1 两组患者基本病情
2.3 两组患者围手术期临床情况的比较
两组患者均成功进行了手术,无死亡病例。结果显示,观察组患者在手术时间(t=8.473,P=0.000)、术中出血量、住院时间及下床时间等方面均显著优于对照组(P<0.05),具体情况见表2。
2.4 两组患者术后症状改善情况的比较
术后观察组和对照组患者个临床症状均得到明显改善,其神经根性疼痛(t=4.950,P=0.084)、感觉障碍(t=1.432,P=0.489)、运动障碍(t=0.963,P=0.618)、大小便障碍(t=4.480,P=0.106)的差异均无统计学意义(均有P>0.05),但观察组的效果优于对照组,具体情况见表3。
2.5 两组患者术后随访脊柱稳定性的差异
两组患者术后随访脊柱稳定性的差异有统计学意义(P<0.05),而并发症发生情况的差异无统计学意义(P>0.05)。术后随访脊椎稳定性为“不稳定(或未明显改善)”的患者要求其及时返院再次治疗。见表4。

表2 两组患者手术情况比较
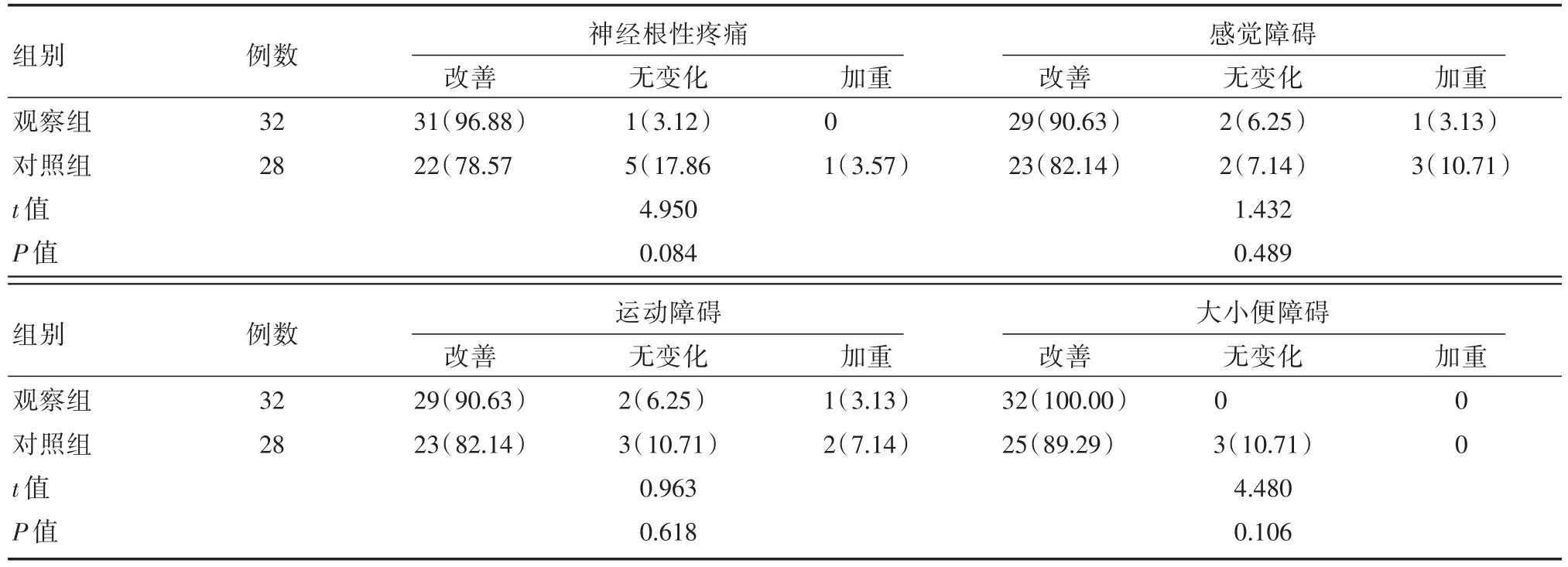
表3 两组患者术后症状改善情况的比较[n(%)]
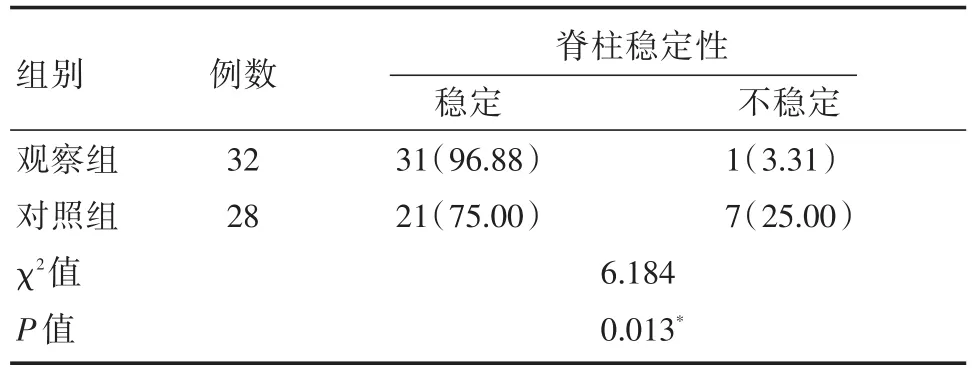
表4 两组患者术后随访脊柱稳定性的差异[n(%)]
3 讨论
在脊柱肿瘤的外科治疗中,两种策略必须选择:脊髓减压或脊柱稳定姑息性手术或根治性肿瘤切除术和稳定化手术。在掌握适应症和具有椎体肿瘤相关手术技术涉及椎体切除术、局部和全椎板切除到固定[5]。
胸中段是椎管内肿瘤及早进行手术切除是保全患者脊椎基本生理功能的重要措施。Mearini对接受全椎板切除手术的颈椎肿瘤患者进行回顾性研究,显示全椎板切除术后局部疼痛增加,恢复时间延长,没有观察到脊椎活动度异常等表现[6]。作者认为,患者病情允许、手术路径无特殊要求的情况下,半椎板入路切除更为适用于中胸段椎管内肿瘤手术患者。半椎板入路切除的患者围手术期指标总体好于全椎板入路切除的患者,半椎板入路切除患者手术时间减短、术中出血量也减少,其原因可能在于全椎板入路切除时将棘突、棘上韧带、棘间韧带和椎板进行了切除,甚至牵涉到关节突的切除,使得脊柱功能受损较重,严重影响到患者的转归[7]。全椎板入路切除患者下床活动时间延长,可能会给患者带来诸多不良影响,可能会造成褥疮、肺部感染等。本研究也显示半椎板入路切除患者神经根性疼痛症状改善较好,而感觉障碍、运动障碍、大小便障碍等改善状况对比无差异,可能是由于切除部位较少,而引起的神经损伤也较少,造成患者神经根疼痛减少,症状出现改善。
本组病例中椎板入路患者的并发症发生例数较少,仅有一例术后感染发生,而全椎板入路切除患者脊柱稳定性中不稳定构成比占到了25%,且也出现4例并发症,从这方面来看半椎板切除术的效果要由于全椎板切除术。半椎板入路切除能更好保持患者的脊柱稳定性。原因在于半椎板手术尽可能保留了原有韧带结构、关节突和椎板,保证了身体的原有力学结构,从而表征在脊椎整体稳定性上[8,9]。而全椎板入路切除患者术中需切断棘上韧带、棘间韧带,切除棘突及双侧椎板,创伤较大,对患者脊椎部位造成影响较大,使得症状改善情况较差。胸椎的功能相对于脊椎整体而言,具有承受身体主要重量,缓解冲力等功能,保持脊椎整体性的基础上尽快恢复机体功能有助于提高患者中长期生命质量。
全椎板入路切除是临床中治疗脊髓肿瘤的传统手术方法,其手术成功率在临床上较高,较为系统化,治疗的经验更多,但术后的并发症较多,且效果欠佳,并且部分患者还要在手术中进行内固定,增加了治疗费用,加重了患者及其家庭的经济负担。而半椎板切除术是近年来采用较多的手术方案,创伤较小,患者恢复时间快,且并发症发生情况少,症状有明显改善,对脊柱的稳定性也较好,显示半椎板入路切除术对切除中胸段椎管内肿瘤手术效果优异。
[1] Perrin RG,McBroom RJ.Thoracic spine tumors[J].Clin Neurosurg,1992,38:353-72.
[2] Haji FA,Cenic A,Crevier L,et al.Minimally invasive approach for the resection of spinal neoplasm[J].Spine(Phila Pa 1976),2011,36(15):E1018-1026.
[3] Gandhi RH,German JW.Minimally invasive approach for the treatment of intradural spinal pathology[J].Neurosurg Focus,2013,35(2):E5
[4] 肖瑾,程宏伟,张义泉,等.半椎板入炉微创治疗椎管内肿瘤[J].中国微侵袭神经外科杂志,2014,19(10):451-453.
[5] Mazel C,Balabaud L,Bennis S,Hansen S.Cervical and thoracic spine tumor management: surgical indications, techniques,and outcomes[J].Orthop Clin North Am,2009,40(1):75-92.
[6] Mearini M,Bergomi R,Panciani PP,et al.Dorsal paddle leads implant for spinal cord stimulation through laminotomy with midline structures preservation [J].Surg Neurol Int,2012,3,164.
[7] 曹刚,许汉军,张力,等.高颈段脊髓肿瘤的诊断和纤维手术治疗[J].中国临床神经外科治疗,2012,5(1):17-21.
[8] Moisi M,Fisahn C,Tkachenko L,et al.Unilateral laminotomy with bilateral spinal canal decompression for lumbar stenosis:a technical note[J].Cureus,2016,8(5):e623.
[9] 石鑫,姜梅,郝玉军,等.经半椎板入路切除椎管内肿瘤[J].中华神经外科疾病研究杂志,2012,9(6):533-535.
