刮宫术前行预防性子宫动脉栓塞治疗瘢痕妊娠的必要性
2018-01-19白亮亮李甜甜李宗明张建好周乃春周子鹤张文君韩新巍
白亮亮,李甜甜,李宗明,张建好,周乃春,周子鹤,张文君,李 浩,韩新巍*
(1.郑州大学第一附属医院介入放射科,2.消化科,3.泌尿外科,河南 郑州 450052)
瘢痕妊娠是一种罕见的子宫内异位妊娠,其在所有孕妇中的发生率为0.04%,在剖宫产孕妇中发生率为0.15%[1]。近年来,瘢痕妊娠的发生率在全世界范围内逐步增高[2]。目前瘢痕妊娠的确切发病原因和机制尚未阐明,但普遍认为瘢痕植入最可能的机制为子宫肌层通过微管道侵入剖宫产切口和子宫内膜管之间[3]。对瘢痕妊娠的诊断方式多样,且患者的医疗意识逐渐提高等,均有利于临床早期、较准确地诊断瘢痕妊娠,但如治疗方法不当则可能导致子宫破裂、大出血、子宫切除甚至孕妇死亡等严重后果[4]。单纯行刮宫术治疗瘢痕妊娠存在诸多弊端[5],子宫动脉栓塞术(uterine artery embolization, UAE)在减少术中出血方面具有优势[6-7]。本研究旨在探讨刮宫术前行预防性UAE治疗瘢痕妊娠的必要性。
1 资料与方法
1.1 一般资料 回顾性收集2016年1月—2017年3月间于我院就诊且具有完整术前、术后经腹或经阴道彩色多普勒超声及临床检查资料的瘢痕妊娠患者142例,年龄20~49岁,平均(32.6±5.4)岁,停经时间32~94天,既往剖宫产1~3次,瘢痕妊娠距上次剖宫产时间6个月~19年。根据Alder等[8]的分级,将患者分为3组:乏血流信号组(Alder分级0~I级),40例(图1A);较丰富血流信号组(Alder分级Ⅱ级),41例(图1B);丰富血流信号组(Alder分级Ⅲ级),61例(图1C)。对每组患者均告知单纯刮宫术与刮宫术联合术前预防性UAE治疗的利弊后,充分尊重患者意愿并结合临床治疗需要选择治疗方案,患者均签署手术同意书。乏血流信号组中,21例接受单纯刮宫术,19例接受刮宫术联合术前预防性UAE;较丰富血流信号组中,18例接受单清刮宫术,23例接受刮宫术联合术前预防性UAE;丰富血流信号组中,36例接受单纯刮宫术,25例接受刮宫术联合术前预防性UAE。
1.2 预防性UAE治疗 采用Artis zeego DSA引导预防性UAE治疗。局部麻醉后,穿刺患者右侧股动脉,将5F猪尾导管置于肾动脉处行腹主动脉造影,观察髂动脉分叉处走行并观察有无卵巢动脉参与孕囊供血;以5F Cobra导管及微导管配合超选择至双侧子宫动脉,造影观察子宫动脉纡曲、增粗及子宫区域异常染色灶的位置(图2A),以350~560 μm明胶海绵栓塞后再次造影,确认子宫动脉分支及异常染色区域未显影(图2B)后结束治疗。
1.3 刮宫术 UAE治疗后1~3天内行刮宫术。对患者全身麻醉后,在腹腔镜或宫腔镜下定位孕囊位置,扩张宫口;无负压下,置入宫腔吸引器,维持负压,反复刮吸妊娠物。
1.4 观察指标 计算各组中不同治疗方案的成功率,治疗成功指刮宫术中无大出血(>500 ml)及无因大出血而接受子宫切除术,或无需再次治疗。记录患者年龄、剖宫产次数、瘢痕妊娠距上次剖宫产的时间、停经时间、术中出血量。
1.5 统计学分析 采用SPSS 17.0进行统计学分析。以Explore法行正态性检验,计量资料以±s表示。采用独立样本t检验比较同一组中不同治疗方案患者年龄、剖宫产次数、瘢痕妊娠距上次剖宫产时间、停经时间、术中出血量的差异,采用χ2检验比较治疗成功率的差异。P<0.05为差异有统计学意义。
2 结果
2.1 乏血流信号组 单纯刮宫术(21/21)与刮宫术联合术前预防性UAE(19/19)的治疗成功率均为100%,不同治疗方案患者年龄、剖宫产次数、瘢痕妊娠距上次剖宫产时间、停经时间、术中出血量及治疗成功率差异均无统计学意义(P均>0.05),见表1。
2.2 较丰富血流信号组 单纯刮宫术的治疗成功率为88.89%(16/18),2例患者(2/18,11.11%)因术后妊娠物残留再次接受刮宫术。刮宫术联合术前预防性UAE的治疗成功率为95.65%(22/23),1例患者(1/23,4.35%)因术后妊娠物残留再次接受刮宫术联合术前预防性UAE治疗。不同治疗方案患者年龄、剖宫产次数、瘢痕妊娠距上次剖宫产时间、停经时间、术中出血量及治疗成功率差异均无统计学意义(P均>0.05),见表2。
2.3 丰富血流信号组 单纯刮宫术的治疗成功率为52.78%(19/36),4例患者(4/36,11.11%)因术中出血>500 ml、5例患者(5/36,13.89%)因术后阴道出血不断再次接受刮宫术联合术前预防性UAE治疗,8例患者(8/36,22.22%)因术后妊娠物残留再次接受刮宫术。刮宫术联合术前预防性UAE的治疗成功率为96.00%(24/25),1例患者(1/25,4.00%)因术中出血>500 ml接受子宫切除术。不同治疗方案患者年龄、剖宫产次数、瘢痕妊娠距上次剖宫产时间、停经时间差异均无统计学意义(P均>0.05),术中出血量及治疗成功率差异均有统计学意义(P均<0.05),见表3。

表1 乏血流信号组不同治疗方案瘢痕妊娠患者临床治疗资料及治疗成功率比较
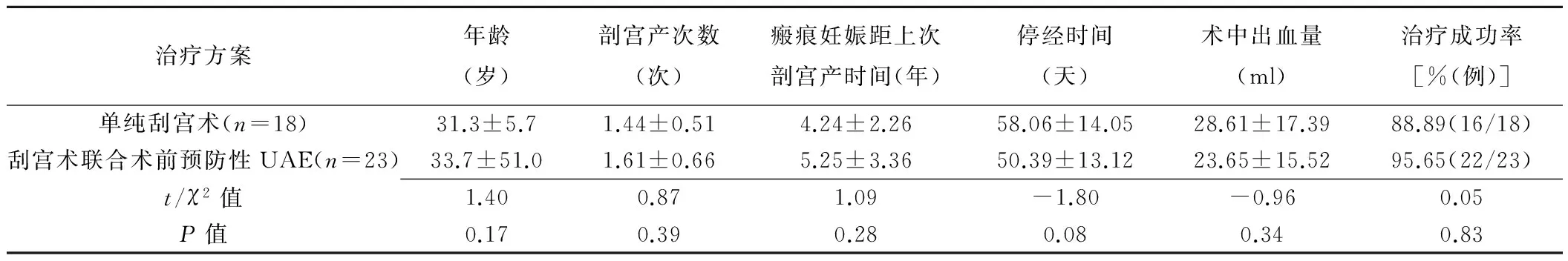
表2 较丰富血流信号组不同治疗方案瘢痕妊娠患者临床治疗资料及治疗成功率比较
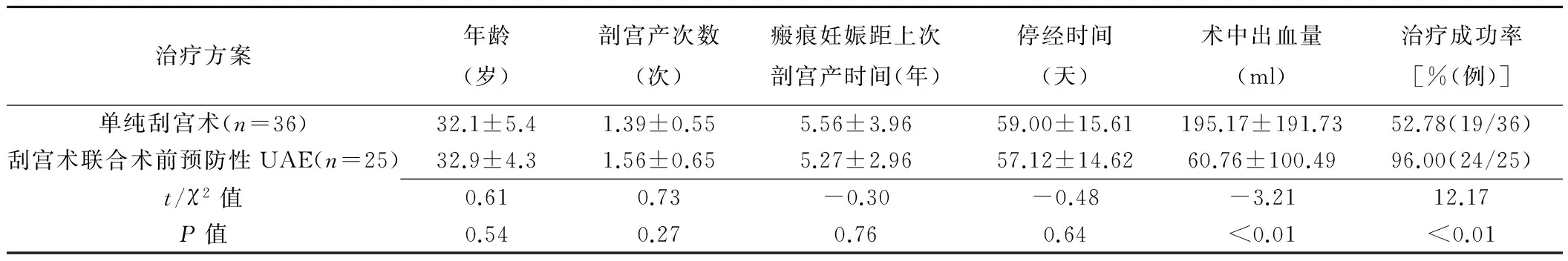
表3 丰富血流信号组不同治疗方案瘢痕妊娠患者临床治疗资料及治疗成功率比较
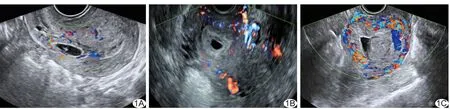
图1 瘢痕部位妊娠囊血流信号声像图 A.乏血流信号; B.较丰富血流信号; C.丰富血流信号
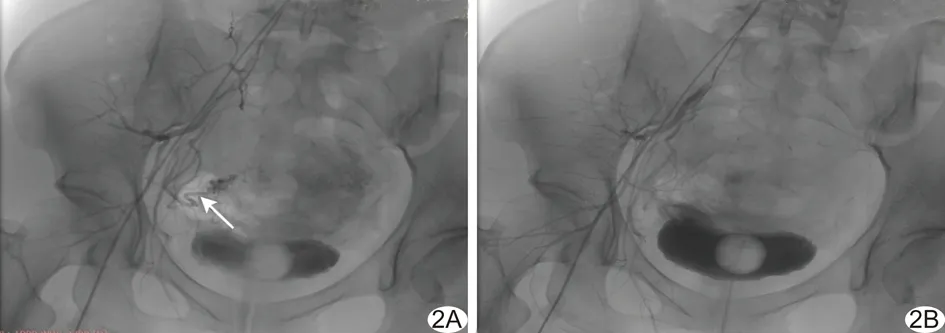
图2 刮宫术前行预防性子宫动脉栓塞 A.DSA显示子宫动脉下行区域血管染色明显(箭); B.DSA显示子宫动脉已被明胶海绵栓塞
3 讨论
瘢痕妊娠的治疗方法众多,目前治疗的原则是在保障患者生命安全的前提下,控制出血、清除病灶,并尽量保留患者生育功能[9]。临床现已很少对瘢痕妊娠进行单纯药物治疗,多采用药物治疗联合UAE、刮宫术及病灶切除术等[10]。
Arslan等[5]对9例瘢痕妊娠患者行刮宫术,其中8例刮宫术失败并引发多种并发症。有学者[6-7]采用子宫动脉化疗栓塞术(uterine artery chemotherapy and embolization, UACE)或UAE联合刮宫术治疗瘢痕妊娠,均无严重并发症,提示UACE或UAE治疗瘢痕妊娠安全、可行。Liu等[11]认为UAE后局部注射氨甲蝶呤再行刮宫术是瘢痕任娠的最佳治疗方案。近年来,随着介入技术的普及推广,UAE越来越多地应用于对瘢痕妊娠的治疗。以明胶海绵栓塞子宫动脉可迅速阻断血流,减少刮宫术中大出血的发生率。双侧子宫动脉栓塞后,子宫体的正常血供可通过其他侧支循环来供血,不会造成子宫缺血、坏死。此外,明胶海绵颗粒应用于瘢痕妊娠的栓塞治疗,可避免子宫动脉永久闭塞,且对生育能力无显著影响[12]。
本研究在供血程度不同的3组患者内分别比较2种治疗方案的优劣,探讨刮宫术前预防性UAE的必要性,结果显示在乏血流信号组中,刮宫术联合术前预防性UAE与单纯刮宫术中出血量分别为(9.37±7.99)ml和(15.24±13.83)ml(P=0.11);在较丰富血流信号组中,刮宫术联合术前预防性UAE与单纯刮宫术中出血量分别为(23.65±15.52)ml和 (28.61±17.39)ml(P=0.34);而在丰富血流信号组中,刮宫术联合术前预防性UAE和单纯刮宫术中出血量分别为(60.76±100.49)ml和(195.17±191.73)ml(P=0.02),表明刮宫术前预防性UAE对血流丰富的瘢痕妊娠可明显减少刮宫术中出血量。在乏血流信号组中,刮宫术联合术前预防性UAE及单纯刮宫术的成功率均为100%;在较丰富血流信号组中,2种治疗方案的成功率分别为95.65%(22/23)和88.89%(16/18);而在血流信号丰富组中,刮宫术联合术前预防性UAE的治疗成功率[96.00%(24/25)]明显高于单纯刮宫术[52.78%(19/36)],差异有统计学意义(P<0.01)。预防性UAE在乏血流信号组和较丰富血流信号组中对治疗成功率无显著影响;而在血流信号丰富组中,预防性UAE有利于显著提高手术成功率。其原因可能为:①子宫动脉被栓塞后,刮宫术中出血量减少;②刮宫术后,由于子宫动脉血流阻断,导致可能残留的妊娠物无法得到血供而自行凋亡脱落;上述可解释在血流信号丰富组中单纯刮宫术治疗成功率低的原因。但还应警惕卵巢动脉参与宫颈部及孕囊供血,其可能为导致血流信号丰富组中刮宫术前预防性UAE治疗时出现1例术中大出血而导致治疗失败的主要原因。
本研究的局限性:①由于瘢痕妊娠的发生率较低,样本量较小,研究数据可能存在偏倚;②对瘢痕妊娠根据彩色多普勒超声对孕囊周围血流信号进行分型存在一定的主观性;③缺乏随机对照。
总之,对孕囊周围丰富血流的瘢痕妊娠于刮宫术前行预防性UAE是必要的,可显著减少术中出血。而对乏血流和较丰富血流的瘢痕妊娠暂无必要,且可能增加患者经济负担并导致不必要的风险。
[1] Seow KM, Huang LW, Lin YH, et al. Cesarean scar pregnancy: Issues in management. Ultrasound Obstet Gynecol, 2004,23(3):247-253.
[2] Qian ZD, Guo QY, Huang LL. Identifying risk factors for recurrent cesarean scar pregnancy: A case-control study. Fertil Steril, 2014,102(1):129-134. e1.
[3] Fylstra DL. Ectopic pregnancy within a cesarean scar: A review. Obstet Gynecol Surv, 2002,57(8):537-543.
[4] Ash A, Smith A, Maxwell D. Caesarean scar pregnancy. BJOG, 2007,114(3):253-263.
[5] Arslan M, Pata O, Dilek TU, et al. Treatment of viable cesarean scar ectopic pregnancy with suction curettage. Int J Gynaecol Obstet, 2005,89(2):163-166.
[6] 姚志敏,申太忠,陈雯.子宫动脉栓塞联合清宫术治疗早期瘢痕妊娠(附21例报道).中国介入影像与治疗学,2016,13(6):334-337.
[7] Qian ZD, Huang LL, Zhu XM. Curettage or operative hysteroscopy in the treatment of cesarean scar pregnancy. Arch Gynecol Obstet, 2015,292(5):1055-1061.
[8] Adler DD, Carson PL, Rubin JM, et al. Doppler ultrasound color flow imaging in the study of breast cancer: Preliminary findings.Ultrasound Med Biol, 1990,16(6):553-559.
[9] Wang G, Liu X, Bi F, et al. Evaluation of the efficacy of laparoscopic resection for the management of exogenous cesarean scar pregnancy. Fertil Steril, 2014,101(5):1501-1507.
[10] Maymon R, Halperin R, Mendlovic S, et al. Ectopic pregnancies in caesarean section scars: The 8 year experience of one medical centre. Hum Reprod, 2004,19(2):278-284.
[11] Liu G, Wu J, Cao J, et al. Comparison of three treatment strategies for cesarean scar pregnancy. Arch Gynecol Obstet, 2017,296(2):383-389.
[12] 张伟,候保萍,徐红丽,等.子宫动脉化疗栓塞术治疗剖宫产子宫瘢痕妊娠的疗效.中国介入影像与治疗学,2017,14(1):13-17.