基于色素染色和窄带成像技术的放大内镜对早期结直肠癌的诊断价值
2018-01-18李志坚黄妙兴刘宇虎陈荣国陈桂权李嘉宝李焕袢
李志坚,黄妙兴,刘宇虎,陈荣国,陈桂权,李嘉宝,李焕袢
(东莞市人民医院万江院区消化内科,广东东莞523059)
结直肠癌(colorectal cancer,CRC)是消化内科较为常见的恶性肿瘤之一。在我国,随着人们生活水平的不断提高和膳食结构的改变,结直肠癌的发病率有逐年增加的趋势,目前居恶性肿瘤的第3~5位,且越来越倾向于年轻化[1]。结直肠癌是国际上公认的可以通过人群筛查实现早期发现、早期诊断和早期治疗,从而降低死亡率的恶性肿瘤之一。通过早期发现并治疗其5年生存率高达90%以上,晚期生存率则不足10%[2]。由于结肠镜成像的局限性,使得早期癌变和腺瘤样癌变的漏诊率高达15%~20%[3]。早期的结肠癌临床表现不典型常被患者忽视,传统的诊断方法如普通光镜内镜和钡灌肠检查对于早期的肿瘤病变难以发现和区分。大量研究表明,基于色素染色放大内镜(chromoendoscopy with magnifying endoscopy,ME-CE)和基于窄带成像技术的放大内镜(magnifying endoscopy with narrow-band imaging,ME-NBI)能够更清晰地显示消化道黏膜表面的细微形态结构和黏膜的血管网[4],显示普通内镜无法显示的肠道平坦型和微小型病变,指导内镜下进行靶向活检,提高了早期结直肠肿瘤病变的检出率。同时,NBI与放大内镜结合可以观察结直肠黏膜的腺管开口分型和血管分型,从而预测肿瘤的病例组织学类型和早期癌的浸润深度,为下一步的治疗提供依据[5]。本研究旨在探讨基于色素染色和窄带成像技术的放大内镜对早期结直肠癌的诊断价值,现报道如下:
1 资料与方法
1.1 一般资料选取2014年1月至2017年1月期间在东莞市人民医院胃镜室行结肠镜检查的患者。纳入标准:检查中发现有结直肠新生物或息肉样且自愿接受ME-CE、ME-NBI及病理学检查的患者。排除标准:炎性肠病如溃疡性结肠炎、克罗恩病等,有家族史的结直肠腺瘤性息肉病,黑斑息肉综合征(P-J综合征),肠道准备欠佳者,内镜检查依从性差的患者,对染色剂过敏的患者。所有入选患者检查前均签署知情同意书。
1.2 方法
1.2.1 所用器材及设备普通内镜:Olympus-CF-2401,NBI主机:OlympusCV-260SL放大内镜:OlympusCF-H260AZI,染色剂采用0.4%的靛胭脂、醋酸液(1.5%~3%,20 mL/次)、刚果红、亚甲蓝等。
1.2.2 检查前准备检查前嘱患者或其家属代为签署知情同意书,检查前4 h口服复方聚乙二醇电解质散两包做肠道清洁,所有患者进镜前给予肌肉注射屈他维林40 mg。
1.2.3 操作方法所有患者的内镜检查均由同一经验丰富的内镜医师完成。采用Olympus-CF-H260AZI肠镜常规进镜并通过辨认阑尾开口及回盲瓣判断进镜至回盲部,对全结肠进行普通光镜、NBI检查。①发现可疑性病变或隆起性病变时,先用常规内镜观察病变或瘤体大小、形态,将观察倍数放大再观察一次,并作出诊断。②切换至NBI模式观察病变大小、形态和颜色,将观察倍数放大至40~100倍,按照Sano CP分型仔细观察病灶处微血管形态并分析,做出诊断,并记录检查所用时间。③应用染色放大内镜观察病变表面腺管开口形态,根据工藤进英Pit pattern分型标准进行分型,做出诊断,并记录检查所用时间。④所有活检标本均送病理科进行组织病理学诊断。
1.3 分型标准
1.3.1 Sano CP分型标准[6]Ⅰ型为正常黏膜或增生性息肉样变,内镜下未见网状毛细血管。Ⅱ型为腺瘤性息肉或增生性息肉,镜下示黏膜腺体开口周围均匀包绕者网状毛细血管。Ⅲ型镜下显示网状毛细血管可见分支,并有盲端出现,常见于黏膜内癌或黏膜浸润癌。
1.3.2 工藤进英Pit pattern分型[7]Ⅰ型:正常腺管或炎性增生性病变腺管开口,呈类圆形;Ⅱ型:增生性病变腺管开口,呈星芒状;ⅢL型:管状腺瘤的腺管开口,呈管状;ⅢS型:凹陷性肿瘤的腺管开口,呈小管状或类圆形;Ⅳ型:隆起型病变的腺管开口,呈沟纹型、脑回状或树枝状;ⅤI型:早期癌腺管开口,开口大小不均、排列杂乱;ⅤN型为浸润癌腺管开口,开口消失或无结构。本研究中Ⅰ、Ⅱ型为正常、炎性或增生性病变,ⅢL、Ⅳ型为腺瘤,ⅢS、Ⅴ型为癌。
1.4 病理学诊断所有活检标本12 h内送病理科处理,病理切片均由两名资深病理科医师进行诊断。
1.5 统计学方法应用SPSS19.0统计软件进行数据分析,计数资料比较采用χ2检验,计量资料以均数±标准差()表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 基本检出情况2014年1月至2017年1月间共有7 864例接受结肠镜检查,648例发现大肠新生物或息肉样病变,其中476例患者符合纳入和排除标准,男性319例,女性157例,年龄22~76岁,平均(55.37±11.26)岁。纳入患者中有93例经活检或术后病理确诊为早期结直肠癌,通过观察病灶颜色、表面微血管形态和腺管开口形态,常规内镜诊断早期结直肠癌132例,病理确诊60例;ME-CE诊断早期结直肠癌102例,病理确诊83例;ME-NBI诊断早期结直肠癌104例,病理确诊85例,见表1。
2.2 ME-CE和ME-NBI诊断结果与病理诊断结果比较ME-CE模式下对早期结直肠癌诊断的灵敏度、特异度、假阳性率、假阴性率分别为89.25%、95.04%、4.96%和10.75%;ME-NBI模式下对早期结直肠癌诊断的灵敏度、特异度、假阳性率、假阴性率分别为91.40%、95.04%、4.96%和8.60%。常规内镜诊断早期结直肠癌的灵敏度、特异度、假阳性率、假阴性率分别为64.52%、81.20%、18.79%和35.48%。ME-CE和ME-NBI诊断早期结直肠癌的检出正确率分别为17.44%(83/476)和17.86%(85/476),两者比较差异无统计学意义(P>0.05),但均显著高于常规内镜的12.61%(60/476),差异有统计学意义(P<0.05),见表2。

表1 常规内镜、ME-CE和ME-NBI与病理诊断早期结直肠癌情况(例)
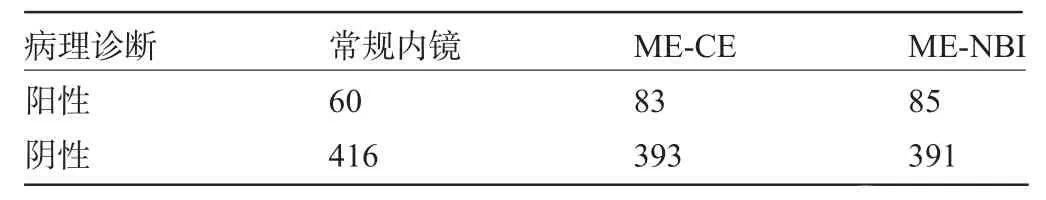
表2 常规内镜、ME-CE和ME-NBI诊断早期结直肠癌正确率比较(例)
2.3 ME-CE和ME-NBI操作时间比较ME-NBI操作时间平均为(65.78±11.43)s,ME-CE操作时间平均为(109.47±12.02)s,两者比较差异有统计学意义(t=57.467 2,P<0.01)。
3 讨论
早期结直肠癌是指癌细胞浸润深度仅局限于黏膜及黏膜下层的结直肠癌,忽略大小或有无淋巴结转移。癌细胞局限于黏膜层为黏膜内癌,至黏膜下层但未侵及固有肌层为黏膜下癌,对于侵犯固有肌层而未穿透浆膜层且无远处淋巴结转移的结直肠癌也归为早期结直肠癌[8]。结直肠癌可以通过筛查实现早发现、早诊断和早治疗,达到降低死亡率的目的。早期发现结直肠癌和癌前病变,通过内镜下微创切除术是治愈结直肠癌的最有效方法。结肠镜检查是早期发现结直肠癌最为可靠的检查手段,据统计,通过内镜筛查日本可以检出60%以上的早期结直肠癌,韩国可检出40%的早期结直肠癌,而我国早期结直肠癌的检出率不足10%[9]。放大内镜可以清晰地观察到1 μm左右的病灶,结合染色内镜大大提高了大肠平坦型和凹陷型病灶的检出率。窄带成像内镜能够清楚地显示病灶黏膜表层毛细血管和腺管开口的形态,进而判断病变的性质[10]。
通过色素染色和窄带成像技术放大内镜观察Pit pattern分型和Sano CP分型,不仅可以鉴别肿瘤与非肿瘤性病变,还可以判断肿瘤的浸润深度。工藤进英的病例分析显示,染色放大内镜的Pit pattern分型诊断与组织病理学诊断一致性良好[7],通过鉴别Ⅴ型Pit pattern分型,可以判断早期结直肠癌的浸润深度,从而进一步制定治疗方案。本次研究结果显示,ME-CE和ME-NBI诊断早期结直肠癌的敏感性、特异性、假阳性率和假阴性率与病理诊断结果一致性较好,明显优于常规内镜检查。ME-NBI检查操作所用时间明显短于ME-CE检查。ME-NBI的优势在于[11-12]:①检查时无需染色剂,只需熟悉操作按钮完成一键切换,简便快捷,也避免了染色剂对组织的影响;②避免因染色剂分布不均而误诊;③常规内镜发现病灶后使用放大内镜观察病变的范围,有利于提高靶向取检的准确率;④ME-NBI不仅可以观察病灶外观形态,还可以清晰地显示黏膜微血管形态,确保诊断正确。
综上所述,ME-CE和ME-NBI能够清晰地显示早期结直肠癌的腺管开口和微血管形态结构,明显优于常规内镜检查,对大肠肿瘤学病变和非肿瘤性病变的诊断与病理诊断具有较好的一致性。
[1] 中华医学会消化内镜学分会.中国早期结直肠癌筛查及内镜诊治指南[J].中华医学杂志,2015,95(28):2235-2252.
[2] 刘宇虎,柳娟,陈桂权,等.结直肠侧向发育型肿瘤内镜诊断与治疗[J].现代消化及介入诊疗,2012,17(5):264-267.
[3] 尹成龙,徐媛芳,袁志萍,等.三种模式内镜检查诊断早期食管癌及癌前病变的对比研究[J].中华消化病与影像杂志(电子版),2013,3(4):8-12.
[4] 李涛,杨少奇,李海,等.内镜窄带成像放大技术和染色放大技术诊断结直肠癌及其癌前病变的对比研究[J].中华消化内镜杂志,2013,30(3):150-153.
[5] 刘宇虎,陈桂权,钟东,等.NBI-ME对病变表面微血管分型在诊断结直肠早期肿瘤中的意义[J].医学研究杂志,2013,42(1):72-75.
[6] Uraoka T,Saito Y,Ikematsu H,et al.Sano'ns capillary pattern classification for narrow-band imaging of early colorectal lesions[J].Dig Endosc,2011,23(Suppl 1):112-115.
[7] Kudo S,Tamura S,Nakajima T,et al.Diagnosis of colorectal tumorous lesions bu magnifying endoscopy[J].Gastrointest Endosc,1996,44(1):8-14.
[8] 蔡世伦,钟芸诗.放大内镜窄带成像技术在结直肠早癌诊断中的应用进展[J].中华结直肠疾病电子杂志,2014,31(6):428-432.
[9] 朱凌音,李晓波.内镜窄带成像技术在早期消化道肿瘤的应用进展[J].中华消化内镜杂志,2014,31(7):381-383.
[10] 韩益德,苗娟,周毅.内镜窄带成像技术在早期大肠癌诊断的临床价值分析[J].现代消化及介入诊疗,2016,21(4):583-585.
[11] 王蓉,黄惠泉,王富文,等.醋酸染色后NBI内镜下大肠腺瘤和早期大肠癌的微形态特征[J].胃肠病学和肝病学杂志,2013,22(6):520-523.
[12] 吴东,周炜洵,杨红,等.放大色素内镜联合窄带成像对炎症性肠病相关异型增生和结直肠癌的诊断价值[J].中华消化内镜杂志,2017,34(3):163-168.
