肥胖干预联合维生素D制剂对单纯性肥胖儿童糖脂代谢和免疫功能的影响
2018-01-09刘建平黄路圣叶林华
刘建平, 黄路圣, 叶林华
(江苏省泰兴市人民医院, 江苏 泰兴, 225400)
肥胖干预联合维生素D制剂对单纯性肥胖儿童糖脂代谢和免疫功能的影响
刘建平, 黄路圣, 叶林华
(江苏省泰兴市人民医院, 江苏 泰兴, 225400)
维生素D; 肥胖; 儿童; 糖代谢; 脂代谢; 免疫
单纯性肥胖是指除外遗传性、神经系统、内分泌系统和代谢障碍性疾病等所引起的病理性肥胖,而是由某些不良生活行为习惯所引起的体内脂肪累积过多而导致的肥胖。研究[1-2]证实,与正常儿童相比,单纯性肥胖儿童血清25-羟基维生素D[25-(OH)D]水平较低。还有研究[3-4]表明,血清25-(OH)D水平与糖脂代谢以及细胞、体液免疫水平具有一定相关性,维生素D缺乏可能是单纯性肥胖糖脂代谢和免疫功能紊乱的危险因素。本研究探讨肥胖干预联合维生素D制剂对单纯性肥胖儿童糖脂代谢和免疫功能的影响,现报告如下。
1 资料与方法
1.1 一般资料
将2015年2月—2016年2月本院儿科收治的单纯性肥胖儿童155例纳入肥胖组。纳入标准: ① 均符合中国肥胖问题工作组制定的《中国学龄儿童青少年超重、肥胖筛查体质量指数值分类标准》[5]中单纯性肥胖的诊断标准; ② 入组前1年内未规律服用过维生素D制剂; ③ 入组前未接受过正规治疗,且未服用过降脂或降糖药物以及免疫制剂。排除标准: ① 确诊为继发性肥胖; ② 严重营养不良; ③ 合并有肝肾和心脑血管疾病、感染性疾病、血液系统疾病等严重的原发病; ④ 由于智力低下等原因无法配合治疗和进行正常的交流。
155例儿童中,男84例,女71例,年龄6~15岁,平均(9.87±2.13)岁,平均身高(139.42±13.51) cm, 平均体质量(52.33±14.52) kg, 平均体质量指数(BMI)为(26.42±2.87) kg/m2。依据就诊顺序进行编号,由医生向家长宣教肥胖防治知识,并告知其治疗目的、方法、预期结果,以及治疗过程中可能出现的不良事件等。按照家长意愿分为观察组98例和对照组57例。观察组中男53例,女45例,年龄(9.82±2.34)岁,身高(139.19±12.97) cm,体质量(56.48±16.10) kg, BMI为(29.12±2.45) kg/m2; 对照组中男31例,女26例,年龄(9.93±2.46)岁,身高(139.75±13.56) cm, 体质量(56.20±15.33) kg, BMI为(29.08±2.67) kg/m2。2组儿童性别、年龄、身高、体质量和BMI差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有儿童均由专业医生给予个性化的饮食、运动和心理干预,并联合家长进行指导、监督和鼓励,以保证每个儿童的肥胖干预措施可以规范进行。观察组在此基础上于每日早餐后口服400 IU的维生素D滴剂,共6个月,对照组不给予维生素D滴剂和其他任何辅助治疗药物。
1.3 观察指标
2组儿童均于清晨抽取空腹静脉血,检测血清25-(OH)D、甘油三酯(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C), 血浆空腹血糖(FPG)、糖化血红蛋白(HbA1c)、空腹胰岛素(FINS)水平,血清免疫球蛋白IgG、IgA和IgM, 以及外周血淋巴细胞亚群CD3+、CD4+、CD8+、CD4+/CD8+水平,治疗6个月时再次检测上述指标,并由同一组医生进行身高、体质量的测量,计算BMI。身高体质量测量方法: 测量时间为清晨,被测量儿童处于空腹、排空大小便、脱去鞋帽的状态,足跟并拢、足尖分开约60度,身体自然放松,双眼平视正前方。
1.4 统计学方法
应用SPSS 17.0统计学软件进行数据分析,计量资料以均数±标准差表示,两组间比较采用t检验,计数资的料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
治疗6个月后, 2组儿童BMI均较治疗前显著下降(P<0.01), 观察组下降幅度显著大于对照组(P<0.05), 血清25-(OH)D水平均较治疗前显著上升(P<0.01), 观察组上升幅度显著大于对照组(P<0.01), 见表1。糖脂代谢指标方面, 2组儿童治疗6个月后TG、TC、LDL-C、FPG和FINS水平均较治疗前显著下降(P<0.01), HDL-C水平显著上升(P<0.01), 观察组TG和TC下降幅度显著大于对照组(P<0.05), 其余指标的改善幅度差异均无统计学意义(P>0.05), 见表2。免疫指标方面,治疗6个月后, 2组儿童IgG水平均较治疗前显著升高(P<0.05或P<0.01), 且观察组升高幅度显著大于对照组(P<0.05), 观察组CD4+水平较治疗前显著升高(P<0.01), 2组其余指标治疗前后的差异无统计学意义(P>0.05), 见表3。

表1 观察组与对照组儿童BMI和血清25-(OH)D水平比较
与本组治疗前比较, **P<0.01;
与对照组比较, #P<0.05, ##P<0.01。
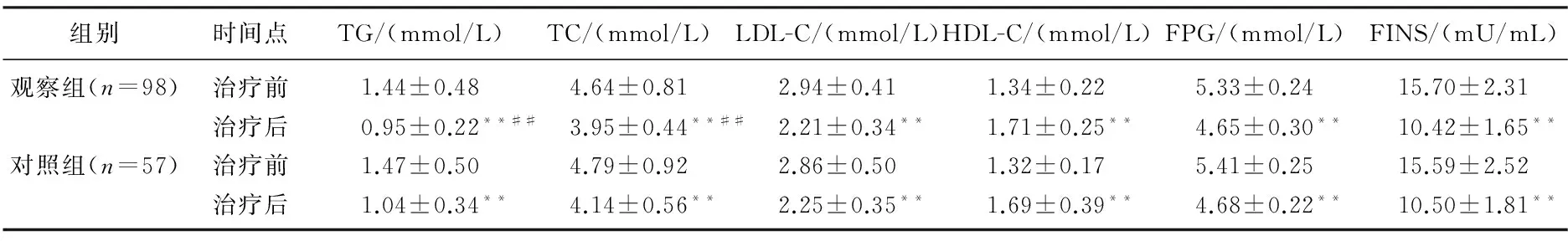
表2 观察组与对照组儿童糖脂代谢指标水平比较
与本组治疗前比较, **P<0.01; 与对照组比较, ##P<0.05。

表3 观察组与对照组儿童免疫指标水平比较
与本组治疗前比较, *P<0.05, **P<0.01; 与对照组比较, #P<0.05。
3 讨 论
儿童肥胖症中超过95%为单纯性肥胖,其余为继发性肥胖,无论何种原因导致的肥胖都会给儿童的体格生长和心理发育等带来负面影响,如果不能进行及时而正确的干预,可能影响其近期和远期生理健康,如长期肥胖可能引发支气管哮喘、高脂血症等,甚至高血压、冠心病、糖尿病、动脉粥样硬化等多种儿童成人病,需要引起家长和儿科临床医生的高度重视[6]。
近年来,国内外学者[7]针对儿童单纯性肥胖的防治工作开展了大量研究。其中,大部分研究[8]已证实,肥胖易导致体内维生素D水平降低。维生素D为脂溶性激素,可从食物中摄取(内源性维生素D), 也可来源于阳光照射并由7-脱氢胆固醇转化而成(外源性维生素D), 其在人体内主要以维生素D2和维生素D3两种活性形式存在,其中维生素D3占总量的90%~95%, 是人体代谢合成的主要物质。外源性维生素D摄入人体后,随血液循环运送至肝脏,再经肝微粒体单加氧酶系统的作用转化为活性最强的代谢衍生物1, 25(OH)2D3, 从而发挥相应的生理功能,因此血清1, 25(OH)2D3水平可直接反映机体维生素D的水平。但是该物质性质不稳定,可能导致观察结果并不符合实际情况,临床上多以另一种相对较为稳定的血清代谢产物25-(OH)D的水平来进行评估。肥胖儿童往往较少参加体育锻炼,接受阳光照射的时间相对偏少,内源性维生素D合成不足; 另一方面,虽然脂肪组织是维生素D的储存场所,也存在一定数量的维生素D受体(VDR), 但其仅仅在这里快速沉积并缓慢释放,肥胖儿童脂肪组织数量增多,沉积其中的维生素D显著增多,导致其生物利用度下降,在血液中的释放量则相对减少,因此肥胖可导致人体血液中维生素D水平下降。本研究中,经过6个月的分组治疗后, 2组儿童BMI均较治疗前显著下降,血清25-(OH)D水平均较治疗前显著上升,且在肥胖干预基础上应用维生素D制剂的观察组两项指标的变化幅度均显著大于对照组,说明补充维生素D制剂在一定程度上有利于儿童肥胖程度的改善。
单纯性肥胖儿童的代谢大多处于相对异常的状态,其中糖脂代谢指标最具代表性,长期肥胖可能引发的疾病与其密切相关。研究[9]表明,与健康儿童相比,肥胖儿童除HDL-C呈低表达外,其余糖脂代谢指标包括TG、TC、LDL-C、FPG、FINS等均呈高表达状态,且肥胖程度越严重,上述指标的异常程度越大。研究[10]还证实,血清维生素D水平和运动量的等级与TG、TC、FPG和FINS水平均呈负相关。这些研究结果均表明,与健康非肥胖儿童相比,单纯性肥胖儿童存在糖脂代谢紊乱的情况,且可能与体内维生素D缺乏有关。维生素D可能通过增加肠道钙吸收,来提高脂肪细胞内钙离子浓度,从而促进脂肪酸的β氧化过程来改善脂质代谢,另一方面它可与VDR结合并促进其表达,同时改善由于钙离子内流导致的胰腺细胞功能紊乱和胰岛素抵抗等反应。本研究中, 2组儿童治疗6个月后TG、TC、LDL-C、FPG和FINS水平均较治疗前显著下降, HDL-C水平显著上升,联合应用维生素D制剂的观察组TG和TC下降幅度显著大于对照组,但其余指标的改善幅度差异均无统计学意义,说明肥胖干预对改善单纯性肥胖儿童的糖脂代谢有积极作用,联合应用维生素D制剂可更为有效的改善其脂质代谢水平, 2组儿童糖代谢改善程度无显著差异,可能与其基础糖代谢水平和维生素D制剂的剂量、疗程等因素有关。
一些研究[11-12]表明,单纯性肥胖儿童存在较为明显的免疫功能紊乱。祝素萍等[13]研究结果显示,肥胖儿童血清维生素D水平与细胞免疫和体液免疫水平密切相关,其中与IgG、C3、CD3+、CD4+呈正相关,说明维生素D可能是肥胖儿童免疫功能紊乱的危险因素之一。治疗6个月后2组儿童IgG水平均较治疗前显著升高,且观察组升高幅度显著大于对照组,观察组CD4+水平较治疗前显著升高, 2组其余指标治疗前后的差异无统计学意义,说明肥胖干预可在一定程度上改善儿童的体液和细胞免疫功能,联合应用维生素D制剂的改善作用更为明显。
[1] 蒋新液, 裴晶晶, 卫雅蓉, 等. 血清25羟-维生素D3水平与儿童肥胖之间的关系[J]. 中华实用儿科临床杂志, 2014, 29(19): 1476-1478.
[2] Sezer O B, Bulus D, Hizlis, et al. Low 25-hydroxyvitamin D level is not an independent risk factor for hepatosteatosis in obese children[J]. J Pediatr Endocrinol Metab, 2016, 29(7): 783-788.
[3] 张洪远, 张玲, 马翠翠, 等. 沈阳市某幼儿园3~6岁超重肥胖儿童血清维生素D及影响因素的调查[J]. 实用预防医学, 2014, 21(11): 1291-1293.
[4] 刘艳明, 吴娇华, 罗建明. 肥胖儿童血清CT、25-OHD水平变化及其与胰岛素抵抗的关系[J]. 山东医药, 2014, 54(11): 15-18.
[5] 中国肥胖问题工作组. 中国学龄儿童青少年超重、肥胖筛查体重指数值分类标准[J]. 中华流行病学杂志, 2004, 25(2): 97-102.
[6] 李春雨. 维生素D的缺乏与儿童相关疾病[J]. 中国妇幼保健, 2015, 30(6): 981-984.
[7] 刘晓静. 儿童肥胖与维生素D缺乏[J]. 国际儿科学杂志, 2016, 43(7): 538-543.
[8] Kelishadi R, Farajzadegan Z, Bahreynian M. Association between vitamin D status and lipid profile in children and adolescents: a systematic review and meta-analysis[J]. Int J Food Sci Nutr, 2014, 65(4): 404-410.
[9] 刘菊英. 肥胖儿童血清Lep、PAEs及糖脂代谢的变化研究[J]. 实用临床医药杂志, 2015, 19(24): 66-68.
[10] Ha C D, Cho J K, Lee S H, et al. Serum vitamin D, physical activity, and metabolic risk factors in Korean children[J]. Med Sci Sports Exerc, 2013, 45(1): 102-108.
[11] 米热古丽·买买提, 罗燕飞, 严媚. 单纯性肥胖儿童血清生长激素生物活性、免疫活性及瘦素水平的研究[J]. 新疆医科大学学报, 2013, 36(9): 1272-1274.
[12] 丁瑛雪. 儿童肥胖的免疫炎性机制[J]. 中国临床医生, 2014, 42(8): 19-20, 21.
[13] 祝素萍, 杜青, 陈妙, 等. 肥胖儿童免疫状态与维生素D水平相关性研究[J]. 现代实用医学, 2015, 27(10): 1335-1336.
R 723.14
A
1672-2353(2017)24-112-03
10.7619/jcmp.201724044
2017-07-14
