连续性血液净化治疗危重症患儿急性肾损伤的临床疗效及其机制研究
2018-01-09徐达良朱亚凤江家云方韶晗
徐达良,朱亚凤,江家云,朱 颖,方韶晗
·论著·
连续性血液净化治疗危重症患儿急性肾损伤的临床疗效及其机制研究
徐达良*,朱亚凤,江家云,朱 颖,方韶晗
目的探究连续性血液净化(CBP)治疗危重症患儿急性肾损伤(AKI)的临床疗效及其机制,以期为临床治疗提供借鉴。方法回顾性选取2009年9月—2014年12月安徽省儿童医院肾内科合并AKI的危重症患儿44例为研究对象。根据治疗方法将其分为内科治疗组(17例,采用内科综合治疗)和CBP治疗组(27例,在给予内科综合治疗后仍不能缓解的患儿,取得家长同意后行CBP治疗)。收集患儿一般资料,记录两组治疗前及治疗24 h、48 h、1周的临床指标和炎性因子;比较两组临床疗效。结果治疗方法与时间在血钾、CO2结合力、血肌酐上存在交互作用(P<0.05),在血钠、尿素氮、胱抑素C上不存在交互作用(P>0.05);治疗方法在血钾上主效应显著(P<0.05),在血钠、CO2结合力、尿素氮、血肌酐、胱抑素C上主效应不显著(P>0.05);时间在血钠、CO2结合力、尿素氮、血肌酐、胱抑素C上主效应显著(P<0.05),在血钾上主效应不显著(P>0.05)。CBP治疗组治疗48 h尿素氮、血肌酐、胱抑素C低于治疗前(P<0.05);CBP治疗组治疗1周血钾、尿素氮、血肌酐、胱抑素C低于治疗前(P<0.05);内科治疗组治疗1周血钠高于治疗前,尿素氮、血肌酐低于治疗前(P<0.05)。治疗方法与时间在肿瘤坏死因子α(TNF-α)、白介素(IL)-6、IL-10上存在交互作用(P<0.05);治疗方法在TNF-α、IL-6、IL-10上主效应显著(P<0.05);时间在TNF-α、IL-6、IL-10上主效应显著(P<0.05)。CBP治疗组治疗24 h TNF-α、IL-6低于治疗前(P<0.05);CBP治疗组治疗48 h、1周TNF-α、IL-6、IL-10低于治疗前(P<0.05);CBP治疗组总有效率(96.3%,26/27)高于内科治疗组(70.6%,12/17)(P<0.05)。结论CBP治疗危重症患儿AKI的临床疗效优于内科综合治疗,其能有效调节细胞炎性因子,纠正患儿紊乱的免疫功能。
急性肾损伤;儿童;血液透析滤过
急性肾损伤(AKI)是儿科临床常见的危重症之一,可在短时间内导致患儿免疫功能障碍,水、电解质、酸碱平衡失调,甚至多脏器功能障碍。尽管内科综合治疗方法不断进步,但AKI的病死率仍高达12%~20%[1]。目前AKI的具体发病机制尚不完全清楚,近年来有基础研究提示,AKI与机体各种炎性因子失衡有关,细胞免疫、体液免疫和补体系统介导的“瀑布样级联反应”可能是加剧AKI的根本原因[2]。如何在AKI早期恢复患者内环境稳态、调节免疫失衡成为近年的研究热点。连续性血液净化(CBP)不仅能稳定机体内环境,调节水、电解质、酸碱平衡,还能清除炎性递质、阻断全身炎性反应,从而对机体进行免疫调节。但对于儿童AKI而言,其本身血容量相对较少,自身免疫调节能力有限,因而CBP治疗AKI患儿的时机、剂量以及具体作用机制仍然值得探讨[3]。本研究回顾性分析CBP治疗危重症患儿AKI的临床疗效,并探讨其机制,以期为临床治疗提供借鉴。
1 资料与方法
1.1 纳入与排除标准 纳入标准:有完整的临床资料和实验室检查资料;符合AKI诊断标准[4]或符合改善全球肾病预后组织(KDIGO)在RIFLE和AKIN基础上最新制定的AKI诊断标准[5]:48 h内血肌酐增高≥26.5 μmol/L;或血肌酐增高至≥基础值的1.5倍,且明确或经推断其发生在7 d之内;或持续6 h尿量<0.5 ml·kg-1·h-1。排除标准[6]:慢性肾脏病患儿以及血容量不足(肾前性)或梗阻性(肾后性)的AKI患儿;先
本研究创新点:
本研究分析连续性血液净化(CBP)治疗危重症患儿急性肾损伤(AKI)的临床疗效,探究CBP改善患儿炎性反应的可能机制,本研究结果提示CBP治疗危重症患儿AKI的临床疗效优于内科治疗,能有效调节炎性因子,纠正患儿紊乱的免疫功能。
天性肾发育畸形患儿、出生缺陷儿、出生时已伴有肾损伤患儿;遗传代谢性疾病患儿;治疗过程中疗程不足、转换治疗方式患儿。
1.2 一般资料 回顾性选取2009年9月—2014年12月安徽省儿童医院肾内科合并AKI的危重症患儿44例为研究对象。其中男33例,女11例;年龄3~13岁,平均年龄(7.4±0.8)岁。44例患儿中感染者34例(均伴有脓毒症表现),非感染者10例〔急性中毒(蛇咬伤、蜂蛰伤、药物中毒)5例,各种外科手术(颅脑手术、腹部手术)术后3例,白血病1例,肿瘤(肾母细胞瘤)1例〕。根据治疗方法不同将患儿分为CBP治疗组27例和内科治疗组17例。本研究征得所有患儿家长同意,且获得安徽省儿童医院伦理委员会批准。
1.3 研究方法
1.3.1 一般资料收集 收集患儿的性别、年龄、病程、临床分期、急性生理学及慢性健康状况评分系统(APACHEⅡ)评分。
1.3.2 治疗方法 内科治疗组:患儿均达到透析指征,但经反复沟通后家长拒绝行CBP治疗,最终采取内科综合治疗。针对不同的病因,积极给予抗感染治疗,尽快解除梗阻,注意补液纠酸,快速建立有效循环,纠正休克状态,维持水、电解质平衡,及时处理高钾血症、低钠血症、低蛋白血症、酸中毒等。
CBP治疗组:临床治疗过程中无尿>12 h,血肌酐或尿素氮升高超过基础值1.5倍以上,在给予内科综合治疗后仍不能缓解的患儿,取得家长同意后行CBP治疗。在单侧股静脉建立临时血管通路,使用Prismaflex机(瑞典金宝),滤器选用金宝聚丙烯腈AN69(M60),应用连续性静-静脉血液透析滤过模式(CVVHDF),治疗时间8~12 h/次。根据患儿体质量给予肝素抗凝,且在治疗过程中监测凝血四项来调整肝素剂量,活化凝血时间(ACT)控制在180~220 s。治疗剂量:幼儿(<3岁)血流速度一般控制在6~8 ml·kg-1·min-1,较大儿童(4~14岁)可控制在3~5 ml·kg-1·min-1,置换液量30~50 ml·kg-1·h-1;透析液量和超滤过量根据肾功能及循环血量确定。其中有2例蜂蛰伤并发多脏器功能损伤患儿联合采用血液灌流治疗。
1.4 观察指标 分别于治疗前及治疗24 h、48 h、1周行生化检查获取临床指标(血钾、血钠、CO2结合力、尿素氮、血肌酐、胱抑素C),使用免疫学检测法测定炎性因子〔肿瘤坏死因子α(TNF-α)、白介素6(IL-6)、白介素10(IL-10)〕。
1.5 临床疗效判定标准 治愈:尿常规、尿量恢复至参考范围,血肌酐、尿素氮、电解质恢复至参考范围;好转:尿常规、尿量基本恢复至参考范围,血肌酐、尿素氮、电解质指标好转;恶化:持续少尿或无尿,尿常规、尿量、血肌酐、尿素氮、电解质无明显改善;死亡。总有效率=(治愈例数+好转例数)/总例数×100%。

2 结果
2.1 两组一般资料比较 两组性别、年龄、病程、临床分期、APACHEⅡ评分比较,差异无统计学意义(P>0.05,见表1)。
2.2 两组不同时间点临床指标比较 治疗方法与时间在血钾、CO2结合力、血肌酐上存在交互作用(P<0.05),在血钠、尿素氮、胱抑素C上不存在交互作用(P>0.05);治疗方法在血钾上主效应显著(P<0.05),在血钠、CO2结合力、尿素氮、血肌酐、胱抑素C上主效应不显著(P>0.05);时间在血钠、CO2结合力、尿素氮、血肌酐、胱抑素C上主效应显著(P<0.05),在血钾上主效应不显著(P>0.05)。CBP治疗组治疗48 h尿素氮、血肌酐、胱抑素C低于治疗前,差异有统计学意义(P<0.05);CBP治疗组治疗1周血钾、尿素氮、血肌酐、胱抑素C低于治疗前,血钠、CO2结合力高于治疗前,差异均有统计学意义(P<0.05);内科治疗组治疗1周血钠高于治疗前,尿素氮、血肌酐低于治疗前,差异有统计学意义(P<0.05,见表2)。
2.3 两组不同时间点炎性因子比较 治疗方法与时间在TNF-α、IL-6、IL-10上存在交互作用(P<0.05);治疗方法在TNF-α、IL-6、IL-10上主效应显著(P<0.05);时间在TNF-α、IL-6、IL-10上主效应显著(P<0.05)。CBP治疗组治疗24 h TNF-α、IL-6低于治疗前,差异有统计学意义(P<0.05);CBP治疗组治疗48 h、1周TNF-α、IL-6、IL-10低于治疗前,差异有统计学意义(P<0.05,见表3)。
2.4 两组临床疗效比较 内科治疗组治愈6例,好转6例,恶化3例,死亡2例(百草枯中毒、肾母细胞瘤);总有效率为70.6%(12/17)。CBP治疗组治愈18例,好转8例,死亡1例(颅脑手术后);总有效率为96.3%(26/27)。CBP治疗组总有效率高于内科治疗组,差异有统计学意义(χ2=3.875,P=0.049)。
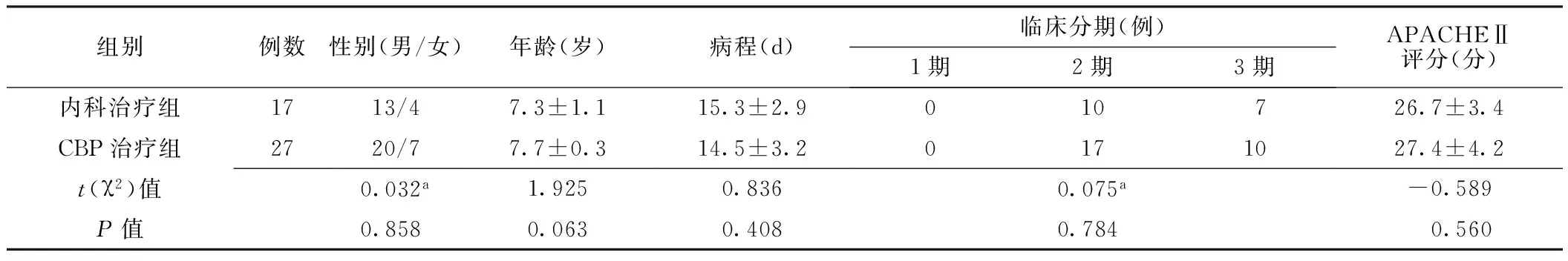
表1 两组患儿一般资料比较
注:CBP=连续性血液净化,APACHEⅡ=急性生理学及慢性健康状况评分系统;a为χ2值

表2 两组不同时间点临床指标比较
注:与治疗前比较,aP<0.05
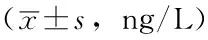
表3 两组不同时间点炎性因子比较
注:与治疗前比较,aP<0.05;TNF-α=肿瘤坏死因子α,IL-6=白介素6,IL-10=白介素10
3 讨论
AKI是儿科常见危重症疾病,严重威胁患儿的生命健康。其治疗的重点在于维持水、电解质、酸碱平衡,纠正氮质血症,调节免疫功能紊乱,治疗原发病及并发症,适时CBP治疗能够提高治疗效果及改善患者预后。据报道,达到CBP标准但未行CBP治疗的AKI患儿的病死率高达60%,行CBP治疗患儿的病死率降至44%[7]。本研究结果显示,CBP治疗组总有效率为96.3%,明显高于内科治疗组的70.6%。CBP治疗作用主要体现在以下方面:(1)纠正水、电解质、酸碱失衡:CBP治疗组治疗1周血钾、血肌酐、胱抑素C低于治疗前,血钠、CO2结合力高于治疗前,这表明CBP能为AKI患儿创造一个稳定的内环境,为机体细胞代谢提供正常的代谢平台;(2)清除代谢产物,纠正氮质血症:CBP治疗组治疗48 h、1周尿素氮、血肌酐及胱抑素C低于治疗前;(3)抑制免疫炎性反应:CBP治疗组治疗24 h TNF-α、IL-6低于治疗前,治疗48 h和1周TNF-α、IL-6、IL-10低于治疗前与季大玺等[8]研究结果一致。
本研究结果显示,AKI患儿治疗48 h尿素氮、血肌酐及胱抑素C低于治疗前。说明因CBP连续工作时间长,在清除血液中的代谢产物时,组织细胞内的代谢产物不断从组织细胞内进入血液,再从血液中清除,因此,清除代谢产物更彻底,对于氮质血症的纠正效果更明显[9-10]。AKI患儿体内粒细胞和肾小管细胞释放多种炎性因子如TNF-α、IL-6、IL-10、白介素18(IL-18)、单核细胞趋化蛋白1(MCP-1)等,其能够激活中性粒细胞、单核巨噬细胞及自然杀伤细胞等固有免疫细胞,从而损伤缺血组织,并诱导适应性免疫反应,加重肾脏组织损伤,延缓肾脏组织修复过程。因此,阻断固有免疫反应的过度激活可能是有效阻断或延缓AKI发生发展的策略之一[9]。CBP在治疗AKI患儿过程中炎性因子较临床指标更早发生变化,因CBP治疗可通过对流和吸附机制将血清中多种小分子炎性因子(如TNF-α、IL-10、IL-6、IL-18等)滤出体外,从而减少炎性递质引起的全身炎性反应及其对肾脏的损害,并且其能下调组织细胞核因子-κB(NF-κB),进而使TNF-α下降[9]。本研究结果显示,CBP治疗组的治疗24 h TNF-α、IL-6低于治疗前,表明CBP能够快速有效地清除炎性因子,改善患儿免疫功能。虽然其机制尚不明确,但已有研究表明,CBP对AKI免疫炎性反应失衡的调节作用,不仅限于清除炎性递质及细胞因子,而且能重建机体的免疫内稳态[11]。
促炎因子和抗炎因子在调节疾病及其并发症的免疫反应严重程度中起到重要作用,且在器官功能障碍的发生及预后过程中起重要作用。在AKI发病初期,促炎因子较抗炎因子上升更早、更快。有动物实验研究发现,抗炎因子在炎性反应的后期甚至能够达到更高水平,在一定程度上与免疫炎性反应的程度呈负相关,因此在CBP过程中,IL-10恢复更慢[12]。目前已有多项研究表明,CBP在清除促炎因子(TNF-α、IL-6)和抗炎因子(IL-10)方面发挥重要作用[12-13]。
由于儿童CBP的操作难度大、风险性高、费用昂贵,且适时监测各治疗阶段的促炎因子、抗炎因子也具有一定难度,因而一定程度上影响了研究结果,今后可以考虑进行动物实验研究以进一步证实。本研究探索CBP在纠正免疫功能紊乱、调节炎性因子方面仍然处于初始阶段,对于其具体的作用机制及动态变化尚无确切了解。CBP的治疗作用机制可能是多方面的,本文主要从抑制免疫炎性反应方面观察了CBP的治疗作用,因此还有待于大样本研究进一步探讨CBP在治疗危重症患儿AKI过程中最佳的治疗时机及治疗剂量等。
综上所述,CBP治疗危重症患儿AKI的临床疗效优于内科综合治疗,其能有效调节炎性因子,纠正患儿免疫功能紊乱。
作者贡献:徐达良进行试验设计与实施、资料收集整理、撰写论文并对文章负责;朱亚凤、江家云、朱颖、方韶晗进行试验实施、评估、资料收集;徐达良进行质量控制及审校。
本文无利益冲突。
[1]NISULA S,KAUKONEN K M,VAARA S T,et al.Incidence,risk factors and 90-day mortality of patients with acute kidney injury in finnish intensive care units:the FINNAKI study[J].Intensive Care Med,2013,39(4):420-428.DOI:10.1007/s00134-012-2796-5.
[2]BASU R K,DEVARAJAN P,WONG H,et al.An update and review of acute kidney injury in pediatrics[J].Pediatr Crit Care Med,2011,12(3):339-347.DOI:10.1097/PCC.0b013e3181fe2e0b.
[3]SUTHERLAND S M,ALEXANDER S R.Continuous renal replacement therapy in children[J].Pediatr Nephrol,2012,27(11):2007-2016.DOI:10.1007/s00467-011-2080-x.
[4]BAGSHAW S M,GEORGE C,BELLOMO R,et al.Early acute kidney injury and sepsis:a multicentre evaluation[J].Critical Care,2008,12(2):R47.DOI:10.1186/cc6863.
[5]RICCI Z,CRUZ D N,RONCO C.Classification and staging of acute kidney injury:beyond the RIFLE and AKIN criteria[J].Nat Rev Nephrol,2011,7(4):201-208.DOI:10.1038/nrneph.2011.14.
[6]易著文.儿童急性肾损伤的概念与诊断[J].中华实用儿科临床杂志,2009,24(5):321-323.
YI Z W.Conception and diagnosis of acute kidney injury in children[J].Journal of Applied Clinical Pediatrics,2009,24(5):321-323.
[8]季大玺,龚德华.急性肾损伤应用连续性肾脏替代治疗的研究焦点[J].中国血液净化,2011,10(6):291-293.DOI:10.3969/j.issn.1671-4091.2011.06.001.
JI D X,GONG D H.Major research issues on continuous kidney replacement therapy in the treatment of acute kidney injury [J].Chinese Journal of Blood Purification,2011,10(6):291-293.DOI:10.3969/j.issn.1671-4091.2011.06.001.
[9]彭怀力,符少平,曹枫,等.CRRT在全身炎症反应综合症合并急性肾功能衰竭患者中的应用效果分析[J].内科,2015,10(1):41-42,57.DOI:10.16121/j.cnki.cn45-1347/r.2015.01.17.
PENG H L,FU S P,CAO F,et al.Analysis of the effect of CRRT in patients with systemic inflammatory response syndrome complicated with acute kidney injury[J].Internal Medicine of China,2015,10(1):41-42,57.DOI:10.16121/j.cnki.cn45-1347/r.2015.01.17.
[10]李冰心,周小兵,杨林,夏敬彪.连续肾脏替代治疗联合血液灌流对MODS合并急性肾损伤患者炎性反应的影响[J].疑难病杂志,2014,13(3):253-255.
[11]KADIROGLU A K,SIT D,ATAY A E,et al.The evaluation of effects of demographic features,biochemical parameters,and cytokines on clinical outcomes in patients with renal failure[J].Renal Failure,2007,29(4):503-508.DOI:10.1080/08860220701274991.
[12]DONG Q,CAI C,GAO F,et al.Loss of regulatory T cell function on anti-inflammation is correlated with increased risk of acute kidney injury development in patients with primary glomerulonephritis[J].Int J Clin Exp Med,2015,8(5):7079-7088.
[13]OUYANG W,RUTZ S,CRELLIN N K,et al.Regulation and functions of the IL-10 family of cytokines in inflammation and disease[J].Annu Rev Immunol,2011,29(29):71-109.DOI:10.1146/annurev-immunol-031210-101312.
ClinicalEffectofContinuousBloodPurificationonAcuteKidneyInjuryinCriticalIllChildrenandItsMechanism
XUDa-liang*,ZHUYa-feng,JIANGJia-yun,ZHUYing,FANGShao-han
DepartmentofNephrology,AnhuiProvincialChildren′sHospital,Hefei230001,China
*Correspondingauthor:XUDa-liang,Associatechiefphysician;E-mail:xdlmy0605@163.com
ObjectiveTo estimate the clinical effect and investigate the mechanism of continuous blood purification (CBP) in the treatment of acute kidney injury (AKI) in critical ill children,so as to provide some references for clinical treatment of the disease.MethodsWe retrospectively selected 44 critical ill children with AKI who
inpatient treatment in Department of Nephrology of Anhui Provincial Children′s Hospital from September 2009 to December 2014.According to the therapeutic regimen,they were divided into medicine treatment group (17 cases,using comprehensive medicine treatment) and CBP treatment group (27 cases,CBP treatment was added when medicine treatment failed after obtaining parent′s informed consents).We collected the children′s baseline characteristics,and recorded the levels of clinical indicators and inflammatory factors measured before treatment,at 24 h,48 h and 1 week after treatment.The clinical efficacy of the two groups was compared.ResultsSignificant interaction effect between treatment method and duration was found on serum potassium,carbon dioxide combing power (CO2CP) and serum creatinine levels (P<0.05),while this kind of effect was not found on serum sodium,urea nitrogen and cystatin C levels (P>0.05).The main effect produced by treatment method was significant on serum potassium level (P<0.05),but was not significant on serum sodium,CO2CP,urea nitrogen,serum creatinine and cystatin C levels (P>0.05).The main effect exerted by treatment duration was significant on serum sodium,CO2CP,urea nitrogen,serum creatinine and cystatin C levels (P<0.05),but was not significant on serum potassium level (P>0.05).In the CBP treatment group,the levels of urea nitrogen,serum creatinine and cystatin C at 48 h after treatment were significantly lower than those before treatment (P<0.05); the levels of serum potassium,urea nitrogen,serum creatinine and cystatin C at 1 week after treatment were significantly lower than those before treatment (P<0.05).In the medicine treatment group,it was observed that the serum potassium level increased while urea nitrogen and serum creatinine levels decreased at 1 week after treatment (P<0.05).Interaction effect between treatment method and duration on TNF-α,IL-6 and IL-10 levels was identified as well(P<0.05).The main effects produced by treatment method on TNF-α,IL-6 and IL-10 levels were significant (P<0.05).The main effects exerted by treatment duration on TNF-α,IL-6 and IL-10 levels were significant (P<0.05).At 24 h after treatment,in the CBP treatment group,the TNF-α and IL-6 levels were found to be decreased (P<0.05).Moreover,in this group,at 48 h,1 week after treatment,the TNF-α,IL-6 and IL-10 levels declined significantly compared with those before treatment (P<0.05).The overall response rate in the CBP treatment group (96.3%,26/27) was greater than that in the medicine treatment group (70.6%,12/17)(P<0.05).ConclusionCompared with the comprehensive medicine treatment,CBP treatment may be more effective for critical ill children with AKI,which can effectively regulate the inflammatory cytokines level and improve the immune function.
Acute kidney injury; Child; Hemodiafiltration
安徽省自然科学基金资助项目(1608085MH204)
230001安徽省合肥市,安徽省儿童医院肾内科
*通信作者:徐达良,副主任医师;E-mail:xdlmy0605@163.com
R 692
A
10.3969/j.issn.1007-9572.2017.00.131
徐达良,朱亚凤,江家云,等.连续性血液净化治疗危重症患儿急性肾损伤的临床疗效及其机制研究[J].中国全科医学,2017,20(36):4501-4505.[www.chinagp.net]
XU D L,ZHU Y F,JIANG J Y,et al.Clinical effect of continuous blood purification on acute kidney injury in critical ill children and its mechanism[J].Chinese General Practice,2017,20(36):4501-4505.
2017-03-23;
2017-09-06)
刘新蒙)
