肺保护性通气策略对小儿急性呼吸窘迫综合征治疗的影响
2018-01-05臧平罗兰
臧平, 罗兰
临床研究
肺保护性通气策略对小儿急性呼吸窘迫综合征治疗的影响
臧平, 罗兰
目的观察肺保护性通气策略对小儿急性呼吸窘迫综合征治疗的影响。方法2014年1月至2016年1月湖南省儿童医院急救中心收治急性呼吸窘迫综合征患儿80例为研究对象,随机分为对照组和观察组各40例。对照组患儿采用传统机械通气策略,观察组采用肺保护性通气策略,其他治疗相同。观察治疗后的呼吸机参数主要包含吸气峰压、呼吸末正压、平均气道压、吸入氧浓度、呼吸频率;动脉血气分析;并发症情况。结果观察组患儿的吸气峰压、平均气道压、吸入氧浓度的参数值显著低于对照组,呼吸末正压、呼吸频率参数值显著高于对照组,差异有统计学意义(P<0.05)。观察组患儿pH、PaO2显著低于对照组,PCO2显著高于对照组,差异有统计学意义(P<0.05)。观察组患儿经过治疗后呼吸机肺损伤、脑室内出血、动脉导管开放发生率比较差异无统计学意义(P>0.05);观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。结论小儿急性呼吸窘迫综合征治疗中应用肺保护性通气策略能够优化呼吸机参数,改善患儿动脉血气值,降低不良反应发生率,具有重要的临床价值和应用意义。
急性呼吸窘迫综合征; 肺保护性通气策略; 机械通气; 儿童
目前,我国临床上对小儿急性呼吸窘迫综合征患儿仍然是采用机械通气的方式对其进行抢救[1-2]。但应用机械通气治疗对患儿的肺部造成一定的损伤[3]。因此,采用有保护性能的机械通气治疗成为对小儿急性呼吸窘迫综合征治疗的关键和研究点[4]。本研究中分析了肺保护性通气策略在小儿急性呼吸窘迫综合征治疗中的应用,现报道如下。
1 资料与方法
1.1 临床资料 2014年1月至2016年1月湖南省儿童医院急救中心收治急性呼吸窘迫综合征患儿80例为研究对象,按随机数字表法分为对照组和观察组各40例。对照组中男12例,女28例;年龄2个月至11岁,平均(3.69±1.02)岁。观察组中男16例,女14例;年龄1个月至12岁,平均(3.06±1.32)岁。两组患儿在性别、年龄方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 采用2012年柏林会议制定的急性呼吸窘迫综合征诊断标准[5]。
1.3 纳入标准 (1)符合小儿急性呼吸窘迫综合征的诊断标准;(2)年龄1个月至12岁;(3)患儿家属知情同意。
1.4 排除标准 (1)有基础疾病或更为严重的疾病,比如先天性肺发育不良、支气管胸膜瘘、先天性紫绀型心脏病、先天性免疫缺陷病、重症颅脑损伤等;(2)治疗过程中放弃治疗者。
1.5 通气方法 对照组患儿采用传统通气策略,观察组采用肺保护性通气策略,其他治疗相同。肺保护性通气策略即以能保持肺泡开放的最小气道压力进行小潮气量通气(VT 6~8 mL/kg),同时根据呼吸机压力容积曲线(P-V)低拐角相对压力值逐渐增加呼气末正压(PEEP),使血气和经皮血氧饱和度维持适当水平,即pH>7.25,PaO250~80 mm Hg,PaCO250~60 mm Hg,经皮血氧饱和度90%~95%。
1.6 观察指标 呼吸机参数主要包含吸气峰压、呼吸期末正压、平均气道压、吸入氧浓度、呼吸频率;动脉血气分析;并发症情况。
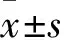
2 结果
2.1 两组患儿呼吸机参数比较 见表1。
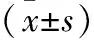
表1 两组患儿呼吸机参数比较
注:与对照组比较,at=8.76,9.02,10.02,9.36,8.96,P<0.05。
表1结果表明,观察组患儿吸气峰压、平均气道压、吸入氧浓度参数值显著低于对照组,呼吸期末正压、呼吸频率参数值显著高于对照组,差异有统计学意义(P<0.05)。
2.2 两组患儿动脉血气比较 见表2。

表2 两组患儿动脉血气比较
注:与对照组比较,at=10.02,11.23,10.30,P<0.05。
表2结果表明,观察组患儿pH、PaO2显著低于对照组,PCO2显著高于对照组,差异有统计学意义(P<0.05)。
2.3 两组患儿并发症情况比较 见表3。

表3 两组患儿并发症情况比较[n(%)]
注:与对照组比较,aχ2=5.59,P<0.05。
表3结果表明,观察组患儿经过治疗后呼吸机肺损伤、脑室内出血、动脉导管开放发生率比较差异无统计学意义(P>0.05);观察组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
急性呼吸窘迫综合征是小儿死亡的重要因素,临床表现为进行性呼吸困难、呼吸频率加快,吸氧难以缓解,患儿出现烦躁不安、心率加快,并伴有多器官功能衰竭[6]。导致ARDS的病因有严重感染、创伤、休克、重症胰腺炎等[7]。严慧芳等[8]指出对小儿急性呼吸窘迫综合征治疗的过程中需要实施肺保护性通气,从而改善小儿急性呼吸窘迫综合征预后。
肺保护性通气策略是在机械通气的基础上,利用潮气量、呼气末正压等调控增加小儿急性呼吸窘迫综合征患儿的肺保护,从而有效的减少并发症。根据2012年制定的严重脓毒症指南[9],小潮气量通气在ARDS的应用已得到普遍认同。本研究对比分析了小潮气量、高PEEP的肺保护通气策略与传统机械通气差异性,发现采用肺保护通气策略患儿的吸气峰压、呼吸末正压、平均气道压、吸入氧浓度、呼吸频率各项参数均显著优于采用传统机械通气策略;动脉血气指标显著优于对照组,提示肺保护性通气能较传统机械通气方式显著改善小儿急性呼吸窘迫综合征的患儿的通气质量。这亦与刘喆等[10]研究报道一致。传统通气策略中大潮气量通气可能会引起肺泡反复萎陷及过度膨胀等,使肺泡损伤,诱导多种炎症因子释放到血循环,导致呼吸功能衰竭[11]。观察组患儿经过治疗后在呼吸机肺损伤、脑室内出血、动脉导管开放并发症比较,与对照组无统计学差异,但仍明显低于对照组;不良反应并发症发生率与对照组有统计学差异,提示肺保护性通气较传统机械通气方式能显著减少小儿急性呼吸窘迫综合征患儿机械通气的并发症。这与贺焱等[12]研究中得出的肺保护性机械通气策略改善小儿急性呼吸窘迫综合征预后效果显著的结论一致。
综上所述,小儿急性呼吸窘迫综合征治疗中应用肺保护性通气策略能够优化呼吸机参数,改善患儿动脉血气值,降低不良反应发生率,具有重要的临床价值和应用意义。
[1] 贺焱.小儿急性呼吸窘迫综合征时机械损伤的预防研究[J].海南医学院学报,2012,4(4):541-543.
[2] 陈少霖,赖剑波,李敏,等.适应性支持通气在急性呼吸窘迫综合征中实施肺保护性通气策略的应用研究[J].中国实验诊断学,2012,6(6):1016-1018.
[3] 张欣,赵子平,刘宁.急性呼吸窘迫综合征小潮气量肺保护通气策略的预后分析[J].内科急危重症杂志,2015,2(2):120-121.
[4] 袁庆杰,李连弟.肺保护性通气策略治疗肺内和肺外源性急性呼吸窘迫综合征的临床对比[J].中国处方药,2015,6(6):23-24.
[5] ARDS Definition Task Force,Ranieri VM,Rubenfeld GD,et al. Acute respiratory distress syndrome:the Berlin Definition[J]. JAMA,2012,307(23):2526-2533.
[6] 林俊荣,刘日阳,梁燕锦.检测急性呼吸窘迫综合征患儿血浆D-二聚体及降钙素原的临床意义[J].中国中西医结合儿科学,2015,7(4):365-366.
[7] 赵祥文.儿科急诊医学[M].4版.北京:人民卫生出版社,2015:382.
[8] 严慧芳,殷站茹,杜晓宁,等.保护性机械通气在小儿脓毒症合并急性呼吸窘迫综合征的应用[J].湖南师范大学学报(医学版),2016,13(3):49-51.
[9] Dellinger RP,Levy MM,Rhodes A,et al. Surviving sepsis campaign:international guidelines for management of severe sepsis and septic shock:2012[J]. Crit Care Med,2013,41(2):580-637.
[10]刘喆,刘春峰.小儿急性呼吸窘迫综合征应用肺保护性通气策略的预后比较[J].中国小儿急救医学,2015,22(11):771-774.
[11]Briel M,Meade M,Mercat A,et al.Higher vs lower positive end-expiratory pressure in patients with acute lung injury and acute respiratory distress syndrome:systematic review and meta-analysis[J].JAMA,2010,303(9):865-873.
[12]贺焱,谢楠楠.肺保护性机械通气策略对小儿急性呼吸窘迫综合征的效果分析[J].西部医学,2014,9(9):1199-1201.
Effectoflungprotectiveventilationstrategyonthetreatmentforchildrenwithacuterespiratorydistresssyndrome
ZANGPing,LUOLan.
HunanChildren'sHospital,Changsha410007,China
ObjectiveTo observe the effect of lung protective ventilation strategy on the treatment for children with acute respiratory distress syndrome.MethodsFrom January 2014 to January 2016,80 cases of acute respiratory distress syndrome in Hunan Children's Hospital were randomly divided into the control group and the observation group,40 cases in each group. The control group
traditional mechanical ventilation strategy,and the observation group adopted the lung protective ventilation strategy,the other treatments being the same. The indicators were observed after treatment,including inspiratory peak pressure,positive end expiratory pressure,mean airway pressure,inhaled oxygen concentration,respiratory rate,arterial blood gas analysis,and complications.ResultsThe peak inspiratory pressure,mean airway pressure and suction parameters of oxygen concentration in observation group were significantly lower than those in control group,while positive end expiratory pressure and frequency of respiration parameters were significantly higher,the difference being statistically significant(P<0.05). The pH and PaO2of the observation group were significantly lower than those of the control group,and the PCO2was significantly higher than that of the control group,the difference being statistically significant (P<0.05).The incidence rate of ventilator induced lung injury,intraventricular hemorrhage and patent ductus arteriosus had no statistical difference after treatment in observation group(P>0.05),while the incidence rate of adverse reactions was lower than that of control group,the difference being statistically significant(P<0.05).ConclusionIn the treatment of children with acute respiratory distress syndrome,the lung protective ventilation strategy can optimize the ventilator parameters,improve the arterial blood gas value of children,and reduce the incidence of adverse reactions,which has important clinical value and application significance.
Acute respiratory distress syndrome; Lung protective ventilation strategy; Mechanical ventilation; Children
410007 长沙,湖南省儿童医院急救中心
臧平(1982-),男,主治医师。研究方向:小儿急救
罗兰,E-mail:335129775@qq.com
10.3969/j.issn.1674-3865.2017.06.009
R725.6
A
1674-3865(2017)06-0489-03
2016-12-28)
吴迪)
读者·作者·编者参考文献标引格式的要求
本刊文献著录根据GB7714-2005《文后参考文献著录规则》采用顺序编码制著录。依照其在文中出现的先后顺序用阿拉伯数字加方括号标出。正文中指明原始文献作者姓名时,角码应标注在作者姓名之右上角;正文中未指明作者或非原始文献作者时,角码应标注在句末末字的右上角;正文直接叙述其文献序号时不在右上角标注(如:操作按文献[1]所示)。参考文献表按引用先后顺序用阿拉伯数字加角码标出排列于文末,并在题名或书名后,分别加用[J]或[M]。参考文献表中的作者姓名:1~3名全部列出,3名以上只列前3名,后面加“等”或其他与之相应的文字,如et al。外文期刊名称用缩写,以《Index Medicus》中的格式为准;中文期刊用全名。每条参考文献均需著录起止页。参考文献与其全文必须核对无误。
