重型胰腺炎合并肺部感染45例临床分析
2017-12-27刘唯佳张艳卢兵骆文君黄其密李春花
刘唯佳 张艳 卢兵 骆文君 黄其密 李春花
·短篇论著·
重型胰腺炎合并肺部感染45例临床分析
刘唯佳1张艳2卢兵1骆文君1黄其密1李春花1
肺部感染; 重型胰腺炎; 并发症; 临床分析
重型胰腺炎(severe acute pancreatitis, SAP)是常见的消化系统急腹症,发病凶险,病情进展快,并发症多,预后不佳除了并发腹腔感染外,合并肺部感染也颇为常见[1]。SAP常合并胰腺外器官损伤,其中全身炎症反应综合征(systemic inflammatory response syndrome, SIRS)、急性肺损伤(acute lung injury, AII)和急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)是最常见和严重的并发症,严重者可发生多器官功能障碍综合征(multiple organ dysfunction syndrome, MODS),病死率较高[2]。肺部感染是SAP常见并发症,亦是SAP重要的预后影响因素,因而早期诊断早期有效治疗对于改善SAP的预后至关重要[3-4]。本文对我院2013年1月至2016年12月住院治疗的SAP合并肺部感染者的45例患者进行分析,现报道如下。
资料与方法
一、临床资料
选择第三军医大学新桥医院消化内科2013年1月至2016年12月收治的2 211例急性胰腺炎(acute pancreatitis, AP)患者为观察对象,其中SAP患者391例,并发肺部感染者45例(11.5%,45/391),入院24 h内死亡者不纳入分析。45例SAP合并肺部感染者均具有完整的住院临床资料, 其中男性和女性分别为31和14例,其年龄16~72岁,平均年龄为(46.3±13.7)岁。
二、观察指标
45例SAP并发肺部感染者均进行了尿淀粉酶、血淀粉酶、血常规、血清电解质、血糖、血脂、脂肪酶、肝功能、肾功能、凝血功能、动脉血气分析、C-反应蛋白、降钙素原及炎症标志物检测及血和胸、腹水等培养,胸部X线片及腹部彩色超声和腹部CT检查,部分患者进行了胸部CT检查。全部患者均观察并记录了心率、呼吸、体温、血压以及Ranson评分。45例SAP患者全部入住GICU病房,对每位患者均进行精心护理,全程生命体征监护观察。
三、治疗方法
所有患者均进行了禁食、持续胃肠减压、保留导尿、抑酶、抑酸、控制血糖、镇痛及液体复苏等;所有患者均进行PICC置管,并给予广谱抗生素抗感染治疗,同时注意纠正水电解质紊乱,维持酸碱平衡,加强全身营养以提高机体抵抗力,呼吸衰竭的患者使用人工辅助呼吸,伴有肾功能不全者进行血液滤过治疗,加强感染性休克患者的复苏和抗感染治疗,并维持血压及严密监测生命体征变化。
四、诊断标准
SAP临床诊断标准:依据中华医学会消化病学分会胰腺疾病学组《中国急性胰腺炎诊治指南(2013年,上海)》共识与指南制定的标准[5]。肺部感染诊断标准参照文献[6]:①患者入院48 h后出现咳嗽、咳痰症状;②发热,体温>38.5 ℃;③胸痛或伴有一侧或双侧肺部湿啰音;④X线胸片或者肺部CT有炎症表现或伴有胸腔积液;⑤外周WBC>10×109/L,排除肺部原发疾病,如肺结核、肺部肿瘤病变的影响。
五、统计学方法
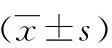
结 果
一、肺部感染及并发症
391例SAP患者住院期间发生肺部感染患者45例,肺部感染发生率为11.5%(45/391)。45例肺部感染合并呼吸衰竭者8例,发生率为17.8%,肺部感染合并呼吸衰竭及代谢功能紊乱者9例,发生率为20.0%,肺部感染合并呼吸功能衰竭及肝肾功能障碍者13例,发生率为28.9%。45例SAP患者合并肺部感染者死亡3例,病死率为6.7%。
二、临床观察结果
45例SAP合并肺部感染者中, WBC>10×109/L者29例(64.4%),C-反应蛋白>8 mg/L者41例(91.1%),血淀粉酶>96 IU/L者41例(91.1%),脂肪酶>190 IU/L者23例(51.1%),血糖>6.1 mmol/L者7例(15.6%),ALT>50 IU/L者12例(26.7%),总胆红素>20 μmol/L者25例(55.6%),直接胆红素>7 μmol/L者24例(53.3%),血白蛋白<35 g/L者26例(57.8%),血钙< 2.0 mmol/L者21例(46.7%),血钾< 3.5 mmol/L者13例(28.9%),血钠<135 mmol/L者15例(33.3%),PaO2<80 mmHg者20例(44.4%),PaCO2<35 mmHg者22例(48.9%);碳酸氢盐(BG)<-6 mmol/L者31例(68.9%),BG>6 mmol/L者3例(6.7%)。
血液、腹水、痰及导管黏附物等标本培养共75株,其中阳性10株,10例中痰培养5株阳性,包括白色念珠菌3例,阴沟肠杆菌1例,G+和G-杆菌各1例;穿刺液培养5株阳性,均为铜绿单胞杆菌,1例为导管粘附物培养阳性,为光滑念珠球菌。
三、临床特征
45例SAP合并肺部感染临床特征包括:发热、咳嗽、咳痰、胸部疼痛、肺部炎症表现,肺部胸片或CT炎症表现或伴有胸腔积液。45例SAP 患者Ranson评分≥3分者14例(31.1),>4分者31例(68.9%)。45例SAP合并肺部感染临床特征,见表1。
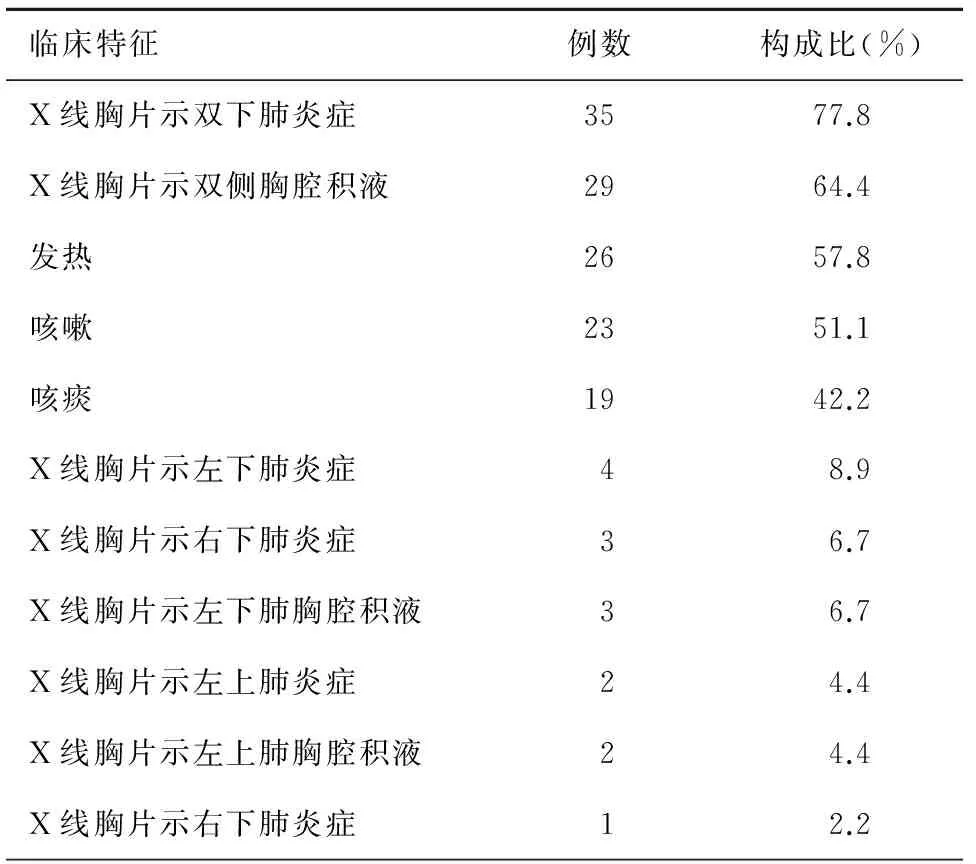
表1 45例SAP合并肺部感染临床特征
讨 论
AP是一种患病率和病死率很高的严重疾病,AP的发生率在不同国家和地区是不同的,患病率约为10~100/100 000人[7-8]。SAP最常见的器官并发症是胰腺本身(87.5%),其次是肺(68.1%)、心脏(47.7%)、肾脏(36.4%)和脑(11.1%)[9]。本组中45例SAP合并肺部感染发生率为11.5%,这可能与近来重视监护、早期液体复苏及抗休克和加强抗感染治疗有关。SAP如不伴有呼吸衰竭病死率为6.7%,但如果合并肺部感染,导致肺持续性损伤24 h以上,病死率则上升到50.0%,因此,早期预防和治疗肺部感染,提高SAP的预后至关重要。通常SAP合并心力衰竭的病死率为8.7%,如果心力衰竭持续超过24 h,则病死率会上升到57.1%,在治疗SAP的同时,应重视对心脏的保护和治疗。研究指出SAP合并肾功能衰竭不会增加病死率,但如果肾功能衰竭持续超过24 h,病死率可达50.0%。AP从轻度到重度胰腺炎,胰腺局部并发症的发生率逐步增加。所以,国际胰腺协会(IAP)和美国胰腺协会指出24 h被认为是SAP的“黄金救治时间”(golden hours)[10-11]。
SAP发病凶险,病情进展快,并发症多,尤以合并肺部感染最常见,因而预后差,病死率高,但是临床上早期诊断、全面进行监护、早期液体复苏、抗休克、抗感染、早期腹腔引流,减少SAP胰腺局部炎症介质的释放,可降低SIRS、ARDS及MODS的发生与发展[12]。本组45例SAP并发肺部感染患者进行肠外营养这26例(57.8%),肠内营养19例(42.2%),平均置管时间为(26.4±21.2)d,其中一例置PICC管长达108 d,尽早放置PICC管,加强全身营养可以提高抗病能力。伴有肺部感染者,应及时定期检测外周血象、降钙素原,适时进行肺部X线片或肺部CT检查,以早期明确诊断,早期应用广谱抗生素治疗,早期进行血液滤过,维持水电解质平衡等,以最大限度降低或减少其他重要脏器损伤,可有效减少并发症,提高治愈率。尽管本组中有3例死亡者,但3例死亡者中除合并肺部感染外,其中2例并发胰腺周脓肿出血并DIC,另外1例并发ARDS和MODS导致死亡。
AP是全身性疾病,特别是SAP,严重者可并发多器官功能损伤,其中肺部损害最为多见。本组391例中并发肺部感染者45例,发生率为11.5%,其次为肺部感染合并肝肾功能障碍者13例,发生率为28.8%,第三为肺部感染合并代谢功能紊乱者9例,发生率为20.0%,其原因为AP时血液循环中活性胰酶及其溶解产物浓度升高,活性胰蛋白酶激活激肽系统,导致肺内细胞渗透性增强及血管内凝血过程发生异常,而出现肺微循环栓塞,导致肺泡萎缩,损伤毛细肺泡膜,易发生低氧血症,而诱发肺部感染[13]。虽然Ranson等SAP评分对SAP的预后有一定意义,但也有一定的局限性,更重要的是对于SAP中需要使用严重性指数[14-15]。
从本组SAP并发肺部感染45例测定动脉血气分析结果看,pH>7.45者25例,PaO2<80 mmHg者20例,PaCO2<35 mmHg者22例,低钠和低钾血症者分别为15和13例,提示SAP患者大多数发生了呼吸性碱中毒(respiratory alkalosis)。结合BG分析,BG<-6 mmol/L者31例(68.9%),BG负值增大提示呼吸性碱中毒时代偿性碳酸氢盐排泄增加满负荷,SAP患者多无呼吸功能障碍,反而呼吸频率过度,究其原因,可能是SAP患者因腹部剧痛及胰腺酶刺激呼吸中枢导致呼吸频率加快,而发生呼吸性碱中毒。BG>6 mmol/L者仅3例(6.6%),表明SAP患者碳酸氢盐潴留者较少,其次是这些患者多无器质性肺部病变[16]。因而临床应重视SAP患者主要合并症肺部损伤,及进而发生的肺部感染。因此,要首先抓住24 h的黄金救治时间,积极治疗胰腺原发病,预防和有效地抗休克和抗感染,早期进行肠内或肠外营养,采取有效地重症监护等综合治疗,对于改善SAP患者的预后有重要临床意义。
1 郑永飞, 魏培英, 孔建国, 等. 胸部CT定量分析在重症急性胰腺炎并发肺损伤诊断中的应用[J]. 温州医科大学学报, 2015, 45(4): 265-268.
2 杜宗汉, 王文强, 陈龙, 等. 经鼻胃管肠内营养在重症急性胰腺炎病人的应用[J]. 肠外与肠内营养, 2015, 22(3): 168-170.
3 朱求实, 胡炎军, 李盛. 降钙素原和炎性因子预测重症急性胰腺炎继发肺部感染的价值[J]. 临床急诊杂志, 2016, 17(9): 682-684.
4 陈中建, 苟菲, 张天锋, 等. 肺部感染对重症急性胰腺炎患者呼吸功能及外周血炎症因子的影响[J]. 中华医院感染学杂志, 2017, 27(9): 2050-2053.
5 中华医学会消化病学分会胰腺疾病学组, 中华胰腺病杂志编辑委员会, 中华消化杂志编辑委员会. 中国急性胰腺炎诊治指南(2013年,上海)[J]. 中华消化杂志, 2013, 33(4): 217-222.
6 骆文君, 郑媛钰, 叶秋, 等. 肝硬化患者并发肺部感染92例临床分析[J/CD]. 中华肺部疾病杂志(电子版), 2017, 10(3): 337-339.
7 Gompertz M, Lara I, Fernández L, et al. Mortality of acute pancreatitis in a 20 years period[J]. Rev Med Chil, 2013, 141(5): 562-567.
8 Roberts SE, Akbari A, Thorne K, et al. The incidence of acute pancreatitis: impact of social deprivation, alcohol consumption, seasonal and demographic factors[J]. Aliment Pharmacol Ther, 2013, 38(5): 539-548.
9 Párniczky A, Kui B, Szentesi A, et al. Prospective, Multicentre, Nationwide Clinical Data from 600 Cases of Acute Pancreatitis[J]. PLoS One, 2016, 11(10): e0165309.
10 Fisher JM, Gardner TB. The“golden hours” of management in acute pancreatitis[J]. Am J Gastroenterol, 2012, 107(8): 1146-1150.
11 Schepers NJ, Besselink MG, van Santvoort HC, et al. Early management of acute pancreatitis[J]. Best Pract Res Clin Gastroenterol, 2013, 27(5): 727-743.
12 Wang Y, Liu W, Liu X, et al. Role of liver in modulating the release of inflammatory cytokines involved in lung and multiple organ dysfunction in severe acute pancreatitis[J]. Cell Biochem Biophys, 2015, 71(2): 765-776.
13 任成山, 杨彤翰, 陆海华, 等. 急性重型胰腺炎并发SIRS和ARDS及其预后(附126例分析)[J]. 中国急救医学, 2000, 20(8): 453-454.
14 Gao W, Yang HX, Ma CE. The Value of BISAP Score for Predicting Mortality and Severity in Acute Pancreatitis: A Systematic Review and Meta-Analysis[J]. PLoS One, 2015, 10(6): e0130412.
15 Hritz I, Hegyi P. Early Achievable Severity (EASY) index for simple and accurate expedite risk stratification in acute pancreatitis[J]. J Gastrointestin Liver Dis, 2015, 24(2): 177-182.
16 任成山. 动脉血气分析与酸碱平衡紊乱判断进展及其临床意义[A]//钱桂生, 任成山, 徐剑铖, 主编. 实用血气分析及酸碱紊乱治疗学[M]. 郑州:第1版,郑州大学出版社, 2014: 242-281.
10.3877/cma.j.issn.1674-6902.2017.06.019
400037 重庆,第三军医大学新桥医院消化内科1
400030 重庆,重庆大学附属肿瘤医院2
卢兵, Email: 770363099@qq.com
R563
B
2017-08-23)
黄红稷)
刘唯佳,张艳,卢兵,等. 重型胰腺炎合并肺部感染45例临床分析[J/CD]. 中华肺部疾病杂志(电子版), 2017, 10(6): 723-725.
