CT与MRI对早期股骨头缺血坏死的临床诊断价值分析
2017-12-20翟伟
翟伟
(遂平县人民医院 CT室 河南 驻马店 463100)
CT与MRI对早期股骨头缺血坏死的临床诊断价值分析
翟伟
(遂平县人民医院 CT室 河南 驻马店 463100)
目的分析CT与MRI对早期股骨头缺血坏死的临床诊断价值。方法选取2015年2月至2016年10月遂平县人民医院收治的早期股骨头缺血坏死患者62例,所有患者均接受CT与MRI检查,比较两种检查手段的临床诊断效果。结果CT检查影像学显示主要表现为“新月征”,MRI呈现出“线样征”;MRI检查的准确率、灵敏性均高于对照组,差异有统计学意义(P<0.05)。结论相较于CT检查,MRI对早期股骨头缺血坏死具有较高的准确率、敏感度和特异度,建议临床检查使用MRI检查,以提升确诊率。
股骨头缺血坏死;早期患者;CT;MRI
股骨头缺血坏死即股骨头坏死,是由于股骨头供血不足引发的骨细胞及骨髓成分的死亡,其会导致组织塌陷、股骨头结构变化、关节功能障碍,是骨科常见疾病,也是难治性疾病之一[1]。股骨头缺血坏死的早期临床症状并不具有典型性,常见临床表现是内旋髋关节引疼痛,且会伴随局部深压痛[2]。股骨头缺血坏死具有致残率高、治疗难度大等特点,且随着病情的发展,患者会出现进行性的关节功能减退,甚至是丧失[3]。因此针对股骨头缺血坏死进行早诊断早治疗具有重要意义。本研究就CT与MRI对早期股骨头缺血坏死的临床诊断价值作如下分析。
1 资料与方法
1.1一般资料选取2015年2月至2016年10月遂平县人民医院收治的早期股骨头缺血坏死患者62例,男34例,女28例;年龄42~78岁,平均(56.67±11.97)岁;ARCO分期:Ⅰ期35例,Ⅱ期27例;病因:激素性坏死16例,创伤性坏死30例,酒精性坏死12例,骨结核4例。
1.2入选标准纳入标准:确诊为股骨头缺血坏死,且临床症状表现出髋关节或周边关节的隐痛和钝痛,在活动后疼痛感加剧;髋关节内旋受限,下肢疼痛或怕冷。排除标准:无法配合本次研究检查者;髋关节骨折者;已确诊为中晚期股骨头缺血坏死者。
1.3操作方法所有患者均接受CT及MRI检查,CT检查使用GE64排螺旋CT(美国通用电气公司),参数设置:层厚:3.0~5.0 mm,层距:3.0 mm,窗宽:1 800~2 000 Hu,窗位:290~310 Hu,矩阵:520×520,采取横断面扫描方式对患者进行扫描。MRI检查使用GE1.5T核磁共振(美国通用电气公司),参数设置:体部线圈,场强:0.2 T,SE序列T1:冠状面、横断面加权成像,TR:600 ms、TE:24 ms,TSE序列T2:矢状面、冠状面、横断面加权成像,TR:3 690 ms、TE:120 ms,STIR序列:冠状面成像,TR:3 800 ms,TE:20 ms,矩阵:256×256,间隔:3.0~5.0 mm。扫描结束后对两种检查结果进行比较。
1.4评估方式选取影像学阅片经验丰富的医师1名以及经验丰富的骨科临床医师1名,由两位医师共同完成本次阅片及诊断。
1.5统计学方法采用SPSS 20.0统计学软件进行数据处理分析,定性资料的组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1影像学显示CT检查共检出45例(72.58%)早期股骨头缺血坏死。影像学显示股骨头缺血坏死患者表现出轻度的骨质疏松症状,且梁小骨模糊,有囊状透亮区,骨硬化部分呈现出小片状,其主要表症为“新月征”。MRI检查共诊出54例(87.10%)早期股骨头缺血坏死。影像学显示呈现出“线样征”,即不规则的线状或条索状阴影,股骨头坏死的周边组织、股骨颈、转子间均出现骨髓水肿,其会伴随或不伴随“线样征”。股骨头坏死区域有T1WI高信号、T2WI中高信号或二者均为高信号、T1WI低信号、T2WI高信号等异常信号。
2.2检查结果CT检查真(-)16例、假(-)10例、真(+)29例、假(+)7例。MRI检查真(-)9例、假(-)8例、真(+)45例、假(+)0例。MRI检查的准确率、灵敏性均高于对照组,差异有统计学意义(P<0.05)。见表1。
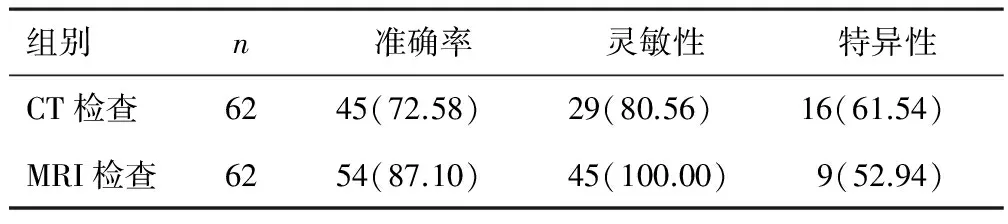
表1 两组检查结果比较[n(%)]
3 讨论
股骨头缺血坏死是临床常见的骨科疾病,传统的观点认为其主要是由于风湿导致,但近年的研究结果显示,股骨头缺血坏死可发生于任何年龄段,而且激素类药物使用、酗酒、盆骨或髋关节损伤均会诱发股骨头缺血坏死[4]。
本研究结果显示,CT检查表现出“新月征”,MRI检查则表现出“线样征”,且MRI检查的准确率、灵敏性以均较CT检查优,说明MRI检查可对早期股骨头缺血坏死作出较为准确的诊断。早期股骨头缺血性坏死患者在血液供应中断后的6~12 h或者4~5 d,会出现脂肪细胞、骨细胞以及骨髓细胞的坏死,并表现出一定程度的炎症症状,但梁小骨不会出现塌陷,矿物质水平也无明显变化,因此行常规CT检查不会显现出阳性特征,但MRI检查却会呈现出“线样征”[5]。随着患者病情的发展,坏死的组织开始修复,肉芽组织也开始向坏死的骨组织生长,因此皮质薄弱区域会出现轻微的骨折线,当肉芽继续生长时,其会将坏死的梁小骨吸收并产生新的骨质,因此MRI检查显示“线样征”。CT检查发现的透亮区域以及骨质疏松主要是因为附着在成骨细胞附着在骨小梁上会生成新骨,后期骨小梁断裂后,新骨骨质的堆积会导致骨密度明显上升,因此CT检查可见片状的骨硬化[6]。MRI检查主要根据信号显示来判断患者骨坏死情况,不同阶段的骨坏死区域会呈现出不同的信号,脂肪细胞、骨细胞以及骨髓细胞的坏死和修复,股骨头缺血坏死早期修复是不会出现在骨组织中的,因此会出现正常的T1WI高信号和T2WI中高信号。当坏死的骨组织开始修复后,大量的毛细血管产生,并进入坏死区域,当合并出现出血时即会出现T1WI、T2WI高信号,待后期疾病发展严重时即会转变为低信号。
综上所述,相较于CT检查,MRI对早期股骨头缺血坏死具有较高的准确率、敏感度和特异度,建议临床检查使用MRI检查,以提升确诊率。
[1] 李平,刘宇强,卢向东.股骨头缺血坏死病因研究[J].中国药物与临床,2014,14(3):323-325.
[2] 林业,张国梁,王跃文.成人早中期股骨头缺血坏死的治疗进展[J].内蒙古医科大学学报,2016,38(3):246-250.
[3] 尚炜,张雪绢,赵刚.股骨头缺血坏死的微创治疗进展[J].医学综述,2014,20(16):2946-2948.
[4] 宋震宇,刘勇.股骨头缺血坏死影像分期与骨髓水肿及关节积液的相关性研究[J].临床放射学杂志,2015,34(2):258-262.
[5] 顾苗苗,张世昌.X线、CT和MR检查早期股骨头缺血坏死临床价值分析[J].医学影像学杂志,2016,26(11):2137-2140.
[6] 刘金林,谢一平,马洲鹏.CT与MRI诊断成年人早期股骨头缺血坏死的应用比较[J].中国基层医药,2014,21(22):3492-3493.
R 445.3
10.3969/j.issn.1004-437X.2017.22.091
2017-02-22)
